7 概述
腎母細胞瘤是兒童最常見的腹膜後惡性腫瘤之一,居小兒腹部惡性腫瘤的第2位。腫瘤好發於嬰幼兒,據報道2歲以下約佔44%,5歲以下約佔75.5%,而90%的病例見於7歲之前,男女比例爲1∶1(圖12.19.1.1.2-0-1,12.19.1.1.2-0-2)。


腎母細胞瘤是胚胎髮育過程中殘留胚胎性腎組織衍變而成,這點也可以從腎母細胞瘤的組織學特點來證明。腫瘤內組織分化不全,部分仍保留原始的腎胚基。瘤內可有原始骨組織、橫紋肌組織,脂肪組織等也是原始腎胚基不正常的分化產物,而不是異位腎基所形成。
近年來基因學研究發現該腫瘤組織約有50%染色體11p13有缺失或改變。不論有無遺傳性的腎母細胞瘤常顯示染色體11p13~15位點上不同的等位基因減少,而未分化型或稱間變型腫瘤細胞則可發現複雜的染色體片段有變位現象。
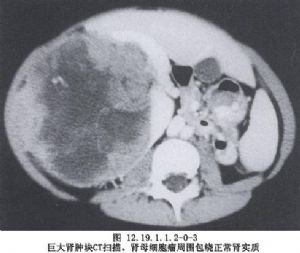
腎母細胞瘤可生長在腎臟的任何部位,也有腎外腎母細胞瘤報道。位於腎內的腫瘤大小不等,腫瘤早期爲一光滑的結節,逐漸長大後衍變爲分葉狀或囊性變。腫瘤表面可有菲薄的包膜,有時包膜可爲厚而堅實的纖維組織所替代,腫瘤生長過快時,因血液供應障礙可發生出血、壞死及液化。腫瘤破壞並壓迫腎組織使腎盂腎盞變形。有時腫瘤可侵入腎盂向輸尿管發展引起梗阻及血尿(圖12.19.1.1.2-0-3)。
腫瘤繼續發展突破腎包膜廣泛浸潤腎周圍組織和器官。腫瘤經淋巴系統轉移至腎門,腹主動脈淋巴結,也可形成瘤栓沿腎靜脈向下腔靜脈伸延,甚至有報道瘤栓可一直蔓延至右心房。
顯微鏡檢查可見小的未分化的梭形細胞、方形上皮細胞,有時可見平滑肌、橫紋肌、脂肪、軟骨以及血管組織,甚至可見由不成熟組織構成的假性腎小球及腎小管組織。腎母細胞瘤的不同結構與治療和預後有密切關係(圖12.19.1.1.2-0-4)。根據美國國際腎母細胞瘤研究組織NWTS 1978年提出腎母細胞瘤以上皮、間葉,胚芽3種基本組織成分及細胞分化或間變程度爲基礎的組織學分類方案(NWTS-1)。腫瘤組織中3種基本組織成分之一佔65%以上則根據主要組織成分定爲上皮型、間葉型和胚芽型;如3種成分均未達到65%,則定爲混合型。以上各型腫瘤細胞具有間變者歸入未分化型或間變型。間變型的診斷標準爲:①間變腫瘤細胞核大於相鄰的同類腫瘤細胞核直徑的3倍;②大細胞核染色質明顯增多;③有多極核分裂象。

NWTS-2根據組織分型與預後關系將腎母細胞瘤分爲兩大類:①預後好的組織結構(favorable histology),其中包括上皮型、間葉型、胚芽型和混合型;②預後差的組織結構(unfavorable histology),包括間變型、腎透明細胞肉瘤(clear cell sarcoma of kidney)和腎惡性橫紋肌樣瘤(malignant rhabdoid tumor of kidney)或稱腎惡性橫紋肌樣瘤,並非來源於後腎胚基,故不屬於腎母細胞瘤範疇。
現NWTS-4已將腎惡性桿狀細胞瘤除外,將腎透明細胞肉瘤與腎母細胞瘤分開討論。
1997年6月NWTS-5提出決定形態學因素是有無瀰漫性間變細胞的存在。此外腫瘤包膜是否完整,腎血管內瘤栓及區域淋巴結轉移等情況影響腫瘤治療的全過程包括預後。
腫瘤分期直接影響腎母細胞瘤的治療,NWTS做了大量病例分析後統一制定了腫瘤臨牀分期,NWTS-3開始將淋巴結轉移歸入Ⅲ期。
Ⅰ期:腫瘤侷限於腎內,能完整切除,腎臟包膜完整,術前及術中無破潰,切除之邊緣無腫瘤殘存。
Ⅱ期:腫瘤已擴散至腎外,但瘤腎能完整切除;或腫瘤浸潤至腎包膜外達腎周圍軟組織;腎外血管內有瘤栓或血管被腫瘤浸潤;或在手術中瘤組織破潰溢出,但僅限於腎窩內;或術前做過活檢。以上各種情況腫瘤切除無殘存。
Ⅲ期:腎門及主動脈旁有淋巴結轉移,腹部有非血源性轉移,腹腔內或腹膜後有廣泛的腫瘤浸潤;肉眼和鏡下腫瘤切除邊緣有瘤組織殘存;或由於腫瘤浸潤至重要組織或器官而未能完全切淨。
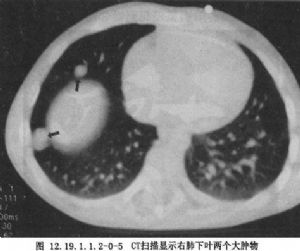
Ⅳ期:腫瘤有血源性轉移,如肝、肺、骨、腦等(圖12.19.1.1.2-0-5)。
Ⅴ期:雙腎腎母細胞瘤,每側可按上述標準進行分期。
治療:目前對腎母細胞瘤的治療多采取配合化療和放療的綜合治療方案。具體的治療方案國內與歐洲、美洲的略有不同,目前在國際上採用的NWTS-4方案可作爲治療的參考方案。
8 適應症
腎母細胞瘤一經確診,均應考慮手術治療。歐洲ISPO(International Society of Pediatric Oncology)強調對大於6個月的腎母細胞瘤病兒術前化療4~8周,而不必等待病理組織學結果,而NWTS則認爲無病理組織切片證實的腎母細胞瘤術前化療會影響切除標本的組織分型,影響間變型病例的檢出率,還可能使某些雙側腎母細胞瘤誤診。故主張在組織學診斷基礎上,只對巨大腫瘤進行術前化療,以增加切除率。
9 禁忌症
腎母細胞瘤廣泛轉移,病兒出現惡液質,此時腫瘤已屆晚期,手術治療不能延長病兒生命時,則不應手術治療,而應在支持療法的同時採用放射治療及化療。若腫瘤巨大,已侵犯周圍重要臟器,手術切除可能發生危險時,應在化療或放療後爭取手術。
10 術前準備
術前瞭解病兒心肺功能,檢查有無轉移,制定全面治療計劃。腎母細胞瘤生長迅速且易於發生轉移,故手術前準備不宜過長。
術前應做靜脈腎盂造影及CT檢查,瞭解對側腎臟的功能。伴有貧血或一般情況惡化的病兒可先輸血,巨大腫瘤可先做化學治療或放射治療。因腫瘤較大,術前難以準確估計,術中剝離腫瘤手術創面較大,故須備血600~1000ml。如腫瘤過大,術前開放一條靜脈通道,必要時靜脈切開。
有人主張術前1天開始應用放線菌素D。
11 麻醉和體位
多采用全麻氣管內插管,但對年長兒童,腫瘤體積較小的病兒,也可採用連續硬脊膜外阻滯麻醉。體位根據術中採取的切口而定,如腹部橫切口,一般取仰臥位,患側墊高15°;腰部斜切口或胸腹聯合切口可取側臥位,上肢外展固定,必要時腰部下方架橋抬高10~15cm(圖12.19.1.1.2-1,12.19.1.1.2-2)。

12 手術步驟
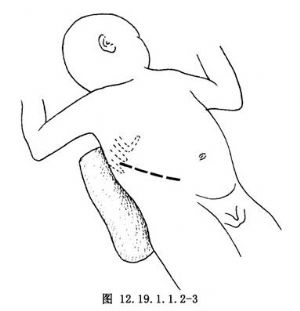
1.切口 自第11肋間向下斜行至髂前上棘內側2cm處。如腫瘤過大時,可將切口的遠端向對側延長(圖12.19.1.1.2-3)。
2.依次切開背闊肌、腹外斜肌、腹內斜肌及腹橫肌。在切口後下方切開後鋸肌。於切口後方切開腹橫筋膜,然後鈍性擴大此切口,向前推開腹膜(圖12.19.1.1.2-4A~C)。

3.如腫瘤較大,顯露不滿意時,可切除第12肋骨之一段。先切開第12肋骨骨膜,遊離肋骨,切除3~4cm。如不切除肋骨也可沿第11肋間切開肋間外肌,推開肋間內肌,此時應注意勿損傷胸膜囊。如已剪破,應立即修補。
13 術中注意要點
1.無論經何種切口,當顯露腎周圍脂肪囊後,應先打開腎周圍筋膜外層,處理腎蒂,然後再行分離,以防操作中擠壓腎臟,促使瘤細胞進入血液循環,發生遠處轉移。
2.在分離腫瘤時,禁忌手法粗暴、用力擠壓腫瘤,或剝離時撕破腫瘤包膜,使腫瘤細胞外溢,造成瘤細胞種植。如術中發生上述情況,應在清理腫瘤組織後,立即用大量生理鹽水沖洗手術野,以減少局部播散的機會。
3.巨大的腫瘤可能與腹腔內大血管粘連或浸潤,分離時應小心謹慎,以免意外損傷大血管造成大量出血。
4.巨大的腫瘤往往侵犯周圍重要器官,分離時應提高警惕,防止損傷。如右側的腫瘤要防止損傷十二指腸降部及水平部、下腔靜脈、肝臟及升結腸;左側的腫瘤切除時應注意保護脾臟、胰腺體尾部、脾門血管、降結腸及其系膜。如實在分離困難時,爲徹底切除腫瘤,可適當切除周圍臟器的一部分或全部。但應全面衡量手術的後果,不要勉強。必要時寧可遺留部分腫瘤組織,做好標誌,以便術後放射治療。
5.術中應仔細檢查腹主動脈周圍腫大淋巴結,直至主動脈分叉以下以及腹腔內其他可疑轉移的腫大淋巴結,儘量爭取予以切除。
6.做腹部斜切口時,注意保護胸膜,防止撕破。如已撕破者,應立即修補,修補最後一針之前通過氣管內插管加壓給氧,將肺擴張,使胸腔保持正壓,立即修補最後一針,以免發生氣胸。必要時放置胸腔閉式引流管。