6 概述
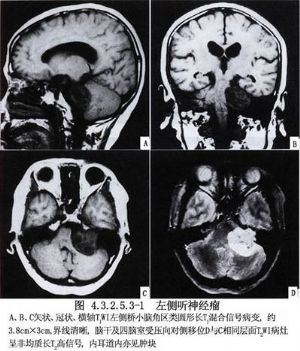
聽神經瘤爲顱內常見的良性腫瘤,發病率約佔顱內腫瘤的8%~12%,佔小腦橋腦角腫瘤總數的75%~95%。腫瘤起源於第8顱神經前庭支的神經鞘,位於內耳孔處。腫瘤通常在小腦橋腦角內生長,按腫瘤生長方向、大小與臨牀表現將腫瘤分爲四期。第1期:腫瘤小,僅累及前庭與耳蝸神經,出現頭昏、眩暈、耳鳴與聽力減退。第2期:腫瘤直徑約2cm,引起面神經與三叉神經損害症狀。第3期:腫瘤直徑達3cm以上,累及第9、10、11顱神經,出現吞嚥困難、嗆咳、聲音嘶啞,同時可累及小腦,引起共濟失調。第4期:腫瘤已壓迫腦幹,或使腦幹移位,引起腦積水、顱內壓增高及腦幹症狀。早期侷限於內聽道內的多數小聽神經瘤,僅影響前庭神經與耳蝸神經。CT、MRI掃描結合顱骨X線平片、腦幹聽覺誘發電位等,可早期確診。手術方法的改進與顯微手術技術的應用,常能達到腫瘤全切,同時保存面神經,早期手術尚有可能使聽力部分恢復。但是,腫瘤巨大者有時難以達到全切。熟悉小腦橋腦角的局部解剖與選擇適當的手術方法,以及術中面神經監測,對提高手術成功率和面神經保留率十分必要。根據Samii的1000例手術統計,面神經解剖保留率達93%,功能保留率73%;耳蝸神經解剖保留率68%,功能保留率39%。有囊變者效果略差。
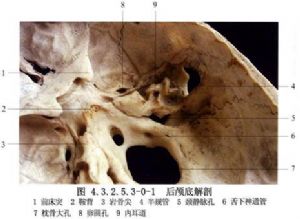
小腦橋腦角前界是顳骨巖部、巖上竇、三叉神經;外側面是巖骨錐體背面、內耳孔和乙狀竇;上方是小腦幕及小腦幕裂孔,中部有面神經與聽神經斜行通過。面神經長約2cm,聽神經瘤時,將面神經向前下擠壓,可拉長達4~5cm;前內側面爲橋腦與延髓,內後面爲小腦半球的側面,下面是舌咽、迷走、副神經,並有小腦下後動脈發出的小動脈支伴行(圖4.3.2.5.3-0-1)。
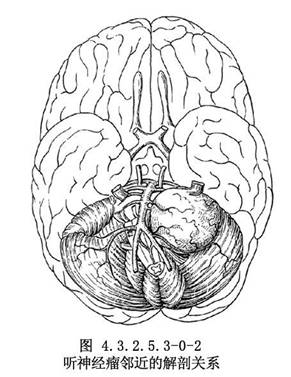
腫瘤生長過程中,向前推壓面神經與三叉神經。有時腫瘤巨大,可通過小腦幕裂孔向上生長入顱中窩。向內擠壓腦幹,超越中線。向下壓迫舌咽、迷走神經,尚可伸入枕骨大孔,個別者可長入頸內靜脈孔。內耳孔與內聽道多受破壞而擴大(圖4.3.2.5.3-0-2)。
腫瘤的供應動脈可來自小腦下前動脈、小腦下後動脈、內聽動脈,基底動脈有時直接向腫瘤發出供應支。腫瘤的引出靜脈匯入巖上竇、巖下竇。
聽神經瘤的手術發展有種種入路,目前常用者爲枕下乳突(乙狀竇)後入路,經迷路入路與經小腦幕上入路。
9 術前準備
顱內壓明顯增高者,術前宜做腦室持續引流。
11 手術步驟
11.1 1.做顳頂枕瓣
頭皮切口起自顳後,向上繞過頂結節,沿矢狀線轉向枕部,再沿上項線達乳突上方。皮瓣向枕下翻轉,靠切口鑽5~6個鑽孔,形成骨瓣,翻向顳側。
11.2 2.暴露腫瘤
沿巖骨嵴將顳葉後部與枕葉抬起,用蛇形固定牽開器牽開腦組織,向深部沿小腦幕進入小腦幕裂孔區。小腦幕有時包含擴大的靜脈引向巖上竇、直竇,有橋靜脈與枕葉通連,後者應電凝後切斷。於小腦幕裂孔區一般都能發現聽神經瘤的上極(圖4.3.2.5.3-2)。
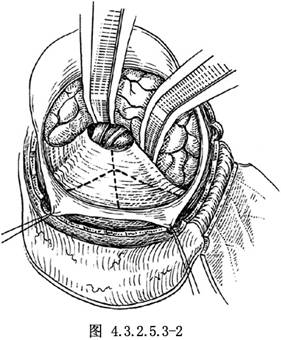
腫瘤呈結節狀,用絲線將小腦幕遊離緣縫線做牽引,於巖骨嵴後1cm處將小腦幕切開。敞開小腦幕裂孔,可見到聽神經瘤的前極和腫瘤的主體。中腦、橋腦被腫瘤向後向內推壓,探明腫瘤與三叉神經根、外展神經、大腦後動脈與小腦上動脈的關係(圖4.3.2.5.3-3)。

11.3 3.切除腫瘤
打開環池蛛網膜,進入環池與橋池,分出腫瘤前極及其供應動脈支,於進入腫瘤處將其一一電凝切斷。遊離腫瘤內側面,使之與三叉神經根及腦幹分離。在腫瘤的上面電凝包膜和血管,然後將腫瘤切開,由包膜內切除大部分瘤組織。腫瘤質地較軟者,易於刮除或吸除,用雙極電凝或棉片壓迫止血(圖4.3.2.5.3-4)。
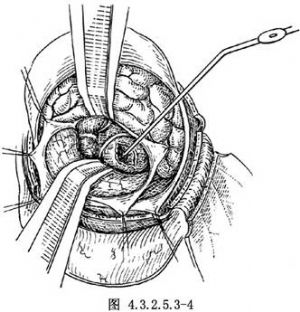
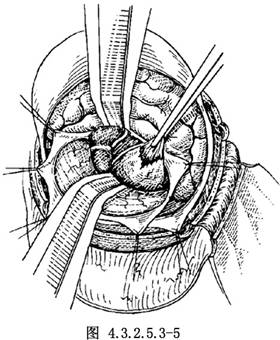
若腫瘤硬韌,需用尖刀分塊切取。待腫瘤體積縮小,包膜部分塌陷後,繼續遊離腫瘤下極,小心電凝切斷進入腫瘤的供血動脈支,使腫瘤大部分遊離,最後遊離腫瘤到內耳孔部位。在遊離過程中,將腫瘤向後外輕輕牽引,探查位於腫瘤前緣的面神經,一般該神經受壓呈弧形,小心將面神經自腫瘤前面分開,並予以保護。將遊離出的腫瘤分塊切除(圖4.3.2.5.3-5)。內耳孔內殘餘的瘤組織可磨除內耳孔後壁予以切除。