6 概述
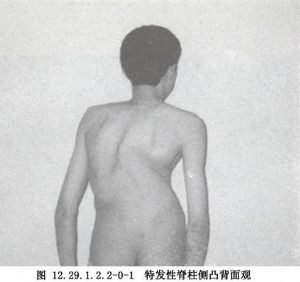
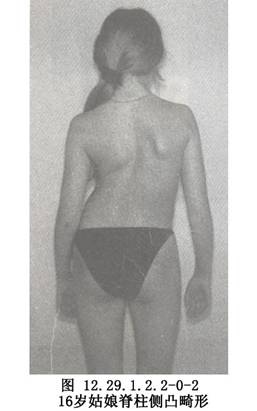
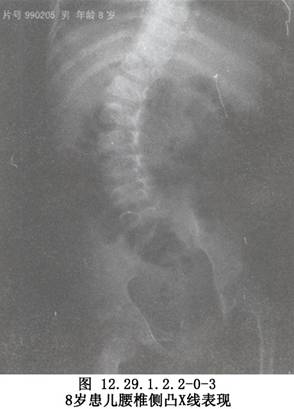
Dwyer前路脊柱矯形手術用於特發性脊柱側彎的手術治療。 脊柱側彎(scoliosis)是最常見的脊柱畸形之一,是指脊柱的一個或數個節段在冠狀面上偏離中線向側方彎曲,形成帶有弧度的脊柱畸形,以側彎10°爲診斷標準,通常伴有脊柱的旋轉和矢狀面上生理性前凸和後凸的增加或減少。Lonstein等在美國明尼蘇達州普查12~14歲兒童147萬餘人,發現有脊柱側彎者佔1.1%,中國北京協和醫院調查北京地區8~14歲學齡兒童,脊柱側彎發生率爲1.06%,中國廣州孫逸仙紀念醫院對廣東部分城鄉地區7~19歲在校學生進行普查,發現脊柱側彎發病率爲0.75%(圖12.29.1.2.2-0-1~12.29.1.2.2-0-3)。脊柱側彎是一個臨牀診斷而不是一個病因診斷,可由許多疾病所引起,根據其病因可分爲兩大類別。第一類爲發病機制尚未明確的脊柱側彎,也稱爲特發性脊柱側彎,初次發病年齡大多在10~13歲,診斷依靠病史、症狀、體徵和必要的影像學檢查。目前研究認爲特發性脊柱側彎可能與下列因素有關:①遺傳因素;②激素影響;③生長發育不對稱;④結締組織發育異常;⑤神經-平衡系統功能障礙;⑥神經內分泌系統異常;⑦其他,如高齡母親後代和銅代謝異常等。第二類爲已知病因的脊柱側彎,主要有先天性脊柱側彎和神經肌肉型脊柱側彎等。先天性脊柱側彎是由於椎體畸形引起的脊柱縱向生長不平衡產生的脊柱側向彎曲。胚胎期脊柱發育的關鍵時期是妊娠第5~6周,這是脊柱分節的時間,脊柱畸形發生於妊娠的前6周。只有在脊柱放射線片上觀察到某種異常,才能做出先天性脊柱側彎的診斷。神經肌肉型脊柱側彎是一組病症,特點是大腦、脊髓、周圍神經、神經肌肉接頭處或肌肉喪失了正常功能。一般認爲,脊柱柔軟且發育很快的幼年病兒喪失肌肉的力量或對隨意肌的控制,或喪失感覺功能如本體感覺都是出現這類側彎的因素。多數神經肌肉型脊柱側彎是較長的“C”形側彎,累及骶骨,並且常見骨盆傾斜,即使很小的神經肌肉型脊柱側彎在骨骼成熟後還持續發展,很多神經肌肉型脊柱側彎畸形需要手術治療。
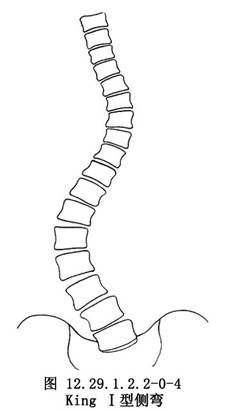
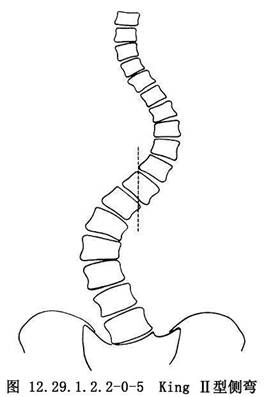
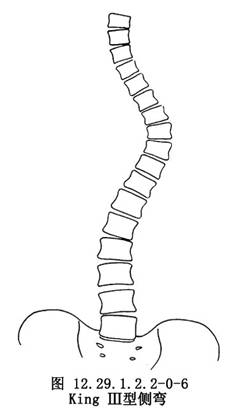
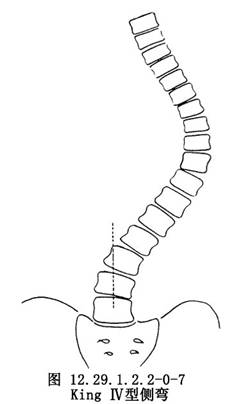
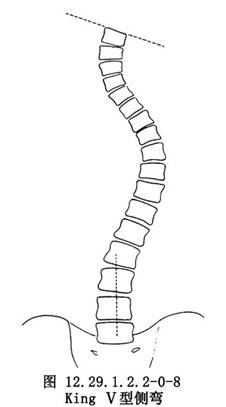
對於特發性側彎者,可通過棘突位置的側向移位或根據椎弓根的偏移來判斷並測量椎體的旋轉程度。King根據胸椎側彎累及的脊柱範圍和遠端代償彎的功能結構狀態把具有結構性側彎特徵的胸椎脊柱側彎分爲如下類型:①King Ⅰ型,胸彎和腰彎均超越中線,呈“S”形,胸彎的柔軟性大於腰彎;②King Ⅱ型,胸彎和腰彎均超越中線,呈“S”形,胸彎的Cobb角和旋轉均大於腰彎,腰彎的柔軟性大於胸彎,穩定椎常爲T12或T11或L1;③King Ⅲ型,胸彎所伴隨的腰彎不超越中線,且腰彎呈非結構性,站立位上一般無旋轉;④King Ⅳ型,爲一累及較多脊椎的長胸彎,頂椎通常在T10,L4傾斜進入該長胸彎內,外觀畸形明顯,但L5仍位於骶骨中央;⑤King Ⅴ型,上下胸彎均呈結構性,T1向上胸彎的凹側傾斜,T6常爲兩彎的交界椎。該分類系統主要用於指導矯形手術時的融合水平的選擇(圖12.29.1.2.2-0-4~12.29.1.2.2-0-8)。
脊柱側彎的病理改變主要表現脊柱側向彎曲,首先出現的某一特定部位彎曲稱爲原發側彎,在其上、下出現相反方向的彎曲爲代償性側彎。每一彎曲內的椎間隙,凹側明顯變窄,而凸側有所增寬,其中最凸處即凸側椎間隙最寬處爲該彎曲的頂點。隨着病變發展,通常合併有脊柱旋轉畸形,同時椎體、椎板和椎弓根的發育在凹側受到影響。脊柱兩旁的軟組織也將發生改變,表現爲凹側的軟組織呈攣縮並增厚,而凸側則被拉長,從而加重椎體畸形。由於胸椎是胸廓組成的部分,因此胸段和胸腰段脊柱側彎,胸廓和肋骨也發生相應變形,凸側肋骨角增大使後胸壁呈“剃刀背”畸形,凹側肋骨呈水平位使同側胸壁向前凸出。由於上述改變,胸腔容量變小,腔內臟器受壓抑或變位,因而心肺功能受到一定影響,嚴重情況甚至使脊髓受壓,造成脊髓損傷。
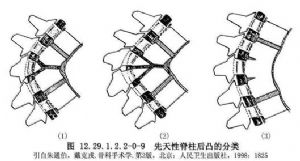
脊柱胸段後凸超過50°就是異常。如果脊柱前柱不能耐受壓力,引起前柱短縮,就會產生後凸畸形。脊柱後柱斷裂,不能抵抗張力也會導致後柱相對伸長。異常的脊柱後凸可以通過手術縮短後柱或延長前柱矯正,或既縮短後柱又延長前柱來矯正。先天性脊柱後凸可分爲3種類型(圖12.29.1.2.2-0-9),即先天性椎體形成障礙(Ⅰ型),先天性椎體分節障礙(Ⅱ型)和混合性(Ⅲ型)。
7 適應症
Dwyer前路脊柱矯形手術適用於:
1.特發性胸腰段脊柱側彎伴前凸者。
2.胸椎側彎的椎體附件發育不佳,椎板過薄、關節突過小而不宜行哈氏棒矯正術或伴有硬脊膜膨出不宜後路手術的腰椎側彎者。
4.年齡在12~18歲者。
8 禁忌症
1.累及T8以上的脊柱側彎者,因T8以上胸椎椎體小,擰入椎體螺絲釘容易穿透椎體入椎管而致脊髓損傷。
2.脊柱側彎伴有明顯盆骨傾斜者。
4.病人的肺活量和最大呼吸量已降低40%者。因術後由於止痛藥的使用及開胸與脊柱矯形後,肺容量和肺活量將降低10%~30%,容易引起急性肺功能衰竭。
9 術前準備
1.攝脊柱全長正側位X線片及懸吊位全脊柱正位片 根據X線片測量側彎及椎體旋轉程度,並與懸吊位相比較,測出自然矯正率,以便了解手術矯正最大限量。對於先天性畸形,尤其疑有脊髓縱裂者應先行脊髓造影,有條件者可做CT掃描或MRI檢查。如證實確有此症先行椎管內骨性中隔切除術。
2.電生理學檢查 有條件者可做棘旁肌及下肢肌電圖檢查或脊髓誘發電位檢查。以便了解是否有脊髓神經受損,並作爲術中脊髓監測的對照資料。
3.肺功能測定 瞭解肺功能受影響程度,如肺活量在60%以下,由於脊柱手術後常使原有肺功能下降15%~20%,將會導致明顯缺氧。因此,手術前必須進行肺功能訓練,讓病人向球囊中進行深呼氣訓練,每天進行4~5次,每次10min,連續進行2周將會使肺活量明顯改善。
4.血生化檢查 血CPK正常值爲2~130U/L,如明顯增高,尤其在1000U/L以上者麻醉中極易發生惡性高熱,查血鉀、鈉、氯及肝腎功能、血氣分析等,能對全身基本情況進行全面瞭解。
5.顱骨骨盆環牽引 最重要的一步是顱骨骨盆環牽引,白天在牽引架牽引,夜間在斜坡牀上半臥位牽引。時間長達9~12周。通過牽引,使軟組織鬆弛,畸形得到相當程度的矯正。
6.牀上大小便訓練 入院後病人在牀上訓練臥位大小便,可預防術後因不習慣而導致尿瀦留及便祕,同時可以使病人學會術後正確的軸向翻身方法。
7.抗生素的應用 手術前24h肌內注射或靜脈給予足量廣譜抗生素,可使術中保持血中有效抗生素濃度,對防止術後感染起到積極的作用。
8.皮膚準備 因病人的背部凸凹不平,要熟練地掌握備皮方法。不可剃破皮膚,對有毛囊炎者局部塗以2.5%碘酊,嚴重者可配合理療,待毛囊炎全部消退後方可手術。
9.術前定位 常規消毒皮膚後,在預定的切口中心棘突側面插進注射針頭,經拍X線片證實椎體部位,然後注入1%亞甲藍液0.5ml。待翌日手術時,即可準確顯露椎板範圍。如術中發現亞甲藍液已被吸收(沒有將亞甲藍液注入骨膜組織),最好術中攝片進一步定位。
10.備血800~1000ml。
11 手術步驟
11.1 1.切口
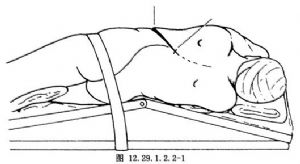
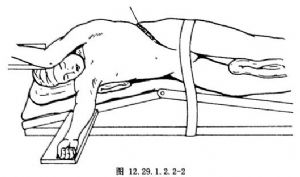
採用脊柱凸側胸腹聯合切口。在預定切除的肋骨表面做斜行切口,並延伸到腹直肌外緣(圖12.29.1.2.2-1,12.29.1.2.2-2)。
11.2 2.顯露椎體
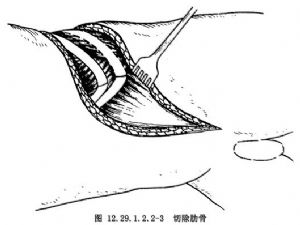
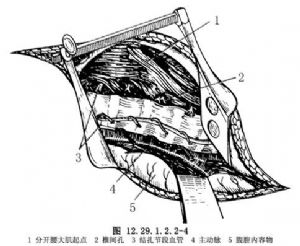
按常規方法切除第10肋骨,將其保留作爲植骨材料,將肋骨內側骨膜和壁層胸膜縱行切開,然後安放牽開器將切口牽開,再將萎陷的肺牽開,切斷橫膈角,從腹膜外將主動脈、下腔靜脈、腎臟和腹腔器官推向對側。此時便可充分地顯露主凸範圍內的椎體,將肋間血管和腰橫動、靜脈牢固結紮(圖12.29.1.2.2-3,12.29.1.2.2-4)。
11.3 3.切除椎間盤
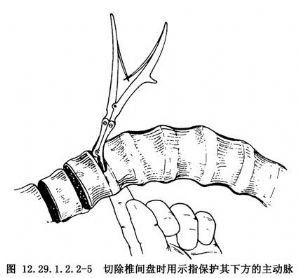
根據病人術前立位正位X線片確定固定椎體的範圍,將椎體做骨膜下剝離,進而將椎間盤做楔形切除,楔形基底在凸側,但要保留凹側纖維環。再將椎體邊緣的骨膜剝離0.5cm,以免軟組織嵌入椎體間(圖12.29.1.2.2-5)。
11.4 4.安放內固定器械和脊柱矯形
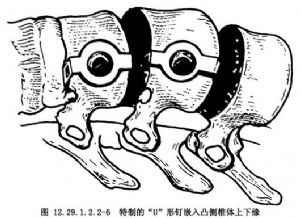
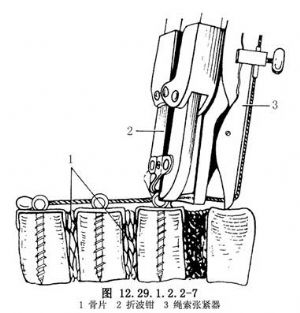
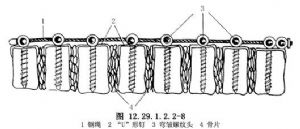
用特製的“U”形釘自凸側嵌入每個椎體的上下緣,再自“U”形釘孔中穿入一枚特製的頭端帶有一小孔的螺絲釘,將一條金屬纜穿過各螺絲釘帽上的小孔。
穿好後用特製的緊縮器拉緊,使切除椎間盤後的每個椎體互相緊靠,直到脊柱側彎矯形滿意爲止。然後用折波鉗(crimper)把螺絲釘壓緊。如果椎體間有小空隙,可用已切除的肋骨剪成小片嵌入植骨(圖12.29.1.2.2-6~12.29.1.2.2-8)。
11.5 5.關閉切口
12 術中注意要點
1.顯露椎體之前,在剝離腎周脂肪囊並將腎臟向前推移這一操作中要注意勿撕破腎靜脈。注意檢查被推向對側後腎臟的顏色改變。切斷橫膈角時要注意勿損傷膈神經及食管。
2.在顯露腰椎時,必須切斷腰大肌附着點,這一過程要緊貼椎體前面及橫突上,可避免損傷神經根。
3.結紮腰椎動、靜脈時,應在椎體前面中央。如在椎間孔的鄰近部位結紮,易引起脊髓缺血。此外,更不能用電灼止血,以免引起副損傷。
5.螺絲釘旋入椎體前要測量釘子的長度,其長度以正好抵對側骨皮質爲準。因釘子太短不穩,太長容易引起椎體旁組織損傷。螺絲釘擰入椎體時要由後外側向前內方,儘量水平位穿過椎體。
13 術後處理
Dwyer前路脊柱矯形手術術後做如下處理:
1.保持胸腔閉式引流通暢,要觀察管道是否被血塊阻塞並可經常用手擠壓引流管,使其通暢。在術後3d,如24h的引流量在50ml以下時,經X線檢查肺擴張良好可拔出胸腔引流管。