3 概述
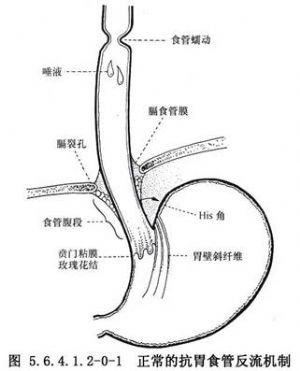
反流性食管炎是指胃及十二指腸內容物逆流到食管引起的食管黏膜損傷,以及繼而出現的一系列臨牀症狀和消化性炎症表現(圖5.6.4.1.2-0-1)。
反流性食管炎是西方國家一種常見病和多發病,其發病率約爲8%。以往認爲反流性食管炎在亞洲國家不很常見,但近年的一項調查顯示,在中國人羣中反流性食管炎並不十分少見。
反流性食管炎的常見原因包括食管裂孔疝、原發性食管下括約肌關閉不全、妊娠、胃食管手術後、先天性畸形以及其他原因。研究證實,胃食管反流是多種因素造成的上消化道動力障礙性疾病。但諸多發病因素中,往往不是某一種因素單獨致病,而是多種因素並存,相互協同或連鎖反應,甚至形成惡性循環,加重了對食管的損害。
反流性食管炎的損傷程度和範圍取決於食管黏膜與胃酸接觸時間的長短、胃酸的性質和食管上皮細胞對反流內容物的易感性。其病變程度與相應的病理形態學特徵各不相同。通常可將其分爲早期(病變輕微期)、中期(炎症進展及糜爛期)和晚期(慢性潰瘍形成及炎症增生期)。
反流性食管炎最常見的症狀是燒心、胸痛、吞嚥困難,還可引起發音困難、咳嗽、梅核感、喉炎、聲音嘶啞、嗆咳、窒息、支氣管炎、哮喘樣發作、吸入性肺炎、肺不張、肺膿腫及肺間質纖維化等食管外症狀。
反流性食管炎的臨牀表現輕重不一,輕者症狀不明顯,常被忽視;重者則表現爲心絞痛樣胸痛和其他合併症的表現,如出血、狹窄等,使診斷較困難。因此,對有以下臨牀表現的患者應高度懷疑反流性食管炎:①嚴重燒心症狀;②臨牀表現不典型的心絞痛樣症狀;③反覆發作的哮喘或肺部感染。
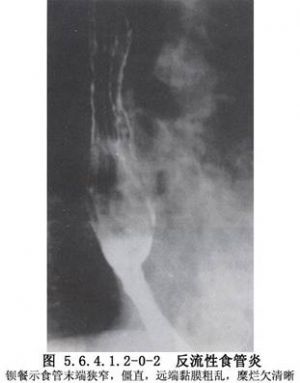
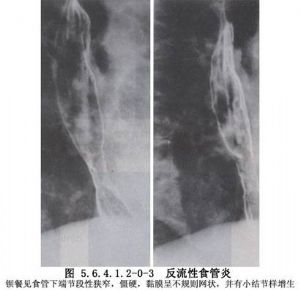
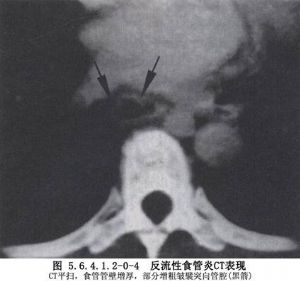
反流性食管炎的診斷並不困難,多數可通過食管鋇餐造影、內鏡及食管功能檢查做出明確診斷。應根據需要選擇檢查方法。消化道的放射學檢查可以發現胃食管反流和食管炎症。但X線所見與反流性食管炎的嚴重程度並不平行。食管鏡檢查及活檢可以明確診斷和判斷反流性食管炎的嚴重程度,對鑑別診斷和療效觀察也很有幫助。食管壓力測定雖不能診斷反流性食管炎,但可以幫助瞭解食管下括約肌功能及引起胃食管反流的原因。24h食管腔內pH監測是診斷反流性食管炎最敏感和最特異的方法,它可以瞭解食管腔內pH的動態變化,特別是通過對所測參數的綜合分析,確定臨牀症狀與酸反流之間的關係。其他檢查還包括酸灌注試驗、酸清除試驗、食管閃爍照相術及胃電圖等,但因其特異性和敏感性均較差,臨牀較少應用(圖5.6.4.1.2-0-2~5.6.4.1.2-0-4)。
反流性食管炎還應與下列疾病作鑑別:食管癌和賁門癌、心絞痛、某些腹部疾病、賁門失弛緩症及其他原因造成的食管炎。
反流性食管炎的主要併發症包括食管狹窄、食管潰瘍、Barrett食管及惡性變。
反流性食管炎的治療包括非藥物治療、藥物治療、食管擴張治療和手術治療。各種治療的目的是:①減輕或消除胃食管反流症狀;②減輕反流物對食管黏膜的損傷,增強食管防禦功能,預防和治療嚴重併發症;③防止胃食管反流復發。
反流性食管炎的治療策略可按以下步驟進行:①內科治療控制症狀及防止復發。反流性食管炎一經確診,即應進行系統的內科治療,包括非藥物治療(體位、飲食結構及生活方式的調整)和藥物治療(黏膜保護劑、抗酸劑、抑酸劑和胃腸動力藥)。對於無併發症的患者,嚴格的內科治療常可治癒。②對內科治療無效或出現併發症的患者應行外科抗反流手術。③食管不可逆病變應手術切除病變食管。
4 手術名稱
Belsey 4號胃底摺疊術
5 別名
Belsey Ⅳ式胃底摺疊術;Belsey MarkⅣ胃底摺疊術;Belsey 4型胃底摺疊術
8 適應症
Belsey4號胃底摺疊術適用於:
1.檢查證實有食管裂孔疝,食管炎爲裂孔疝所引起。反流性食管炎較重,又有潰瘍、出血、狹窄或吸入性肺部併發症者。
3.患者較胖者。
4.估計食管壁較硬,周圍有較多粘連者。
10 術前準備
5.術前置胃管。
12 手術步驟
2.顯露食管下三角,切斷下肺韌帶,將肺下葉向上方推開,使疝入的胸胃位於心包、膈和胸主動脈的食管下三角區內。遊離食管下段和胃底、賁門。
3.牽出食管。從裂孔疝上方正常食管部分打開縱隔胸膜,並向下直達膈緣,再沿裂孔向前後延伸,充分遊離下段食管和賁門、胃底,切斷1~2支胃短血管,清除食管下段的脂肪組織。如有食管周圍炎或食管瘢痕狹窄而導致的縮短,由受累的食管向上遊離到正常食管。
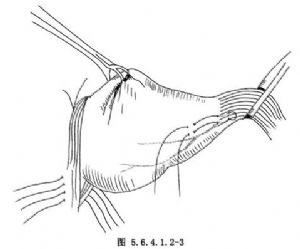
4.縫合加固膈肌腳。在賁門後方顯露食管裂孔兩緣的左右兩股肌束,將肌束(包括纖維緣)以1號線縫合3~6針,但暫不打結(圖5.6.4.1.2-1)。清除賁門周圍的脂肪組織(圖5.6.4.1.2-2)。


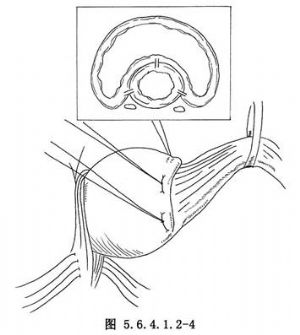
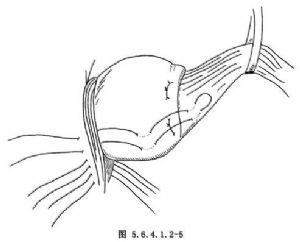
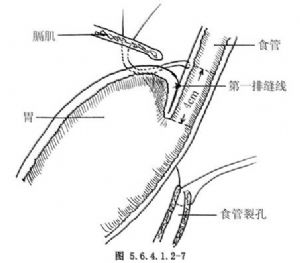
5.在胃底與食管交界處作第一排褥式縫合,目的是將胃底部摺疊在食管下端3~5cm處包繞食管周徑的2/3(240°)。縫合時採用2-0絲線,由胃進針,再由食管胃連接處上方2cm處斜行經食管壁將針由相反方向折回,即經食管壁再經胃底出針(圖5.6.4.1.2-3)。此種褥式縫合共3針,縫合完畢後打結(圖5.6.4.1.2-4)。食管壁斜行進針要縫到肌層,避免單純縫合食管外膜或深達黏膜。在第一排縫線打結後,將第二層摺疊縫線固定於膈上面距食管裂孔2cm處,採用0號絲線,縫合方向是從膈上穿至膈下,再縫合胃-食管-胃,最後由膈下穿至膈上,至開始縫合點附近(圖5.6.4.1.2-5)。第二排也縫合3針。此排在胃-食管的縫合點應距第一排縫線1.5~2cm。縫合完成後,用手將第一排縫線處送至膈肌下方,將第二排3針全部打結,此時胃食管連接部降至膈下,最後將膈肌腳的縫線打結(圖5.6.4.1.2-6)。(圖5.6.4.1.2-7,5.6.4.1.2-8)爲Belsey 4號胃底摺疊術的矢狀面示意圖。