4 別名
Nissen手術;Nissen operation;尼森手術;胃底折迭術;尼森胃底折迭術;Nissen's fundoplication
6 概述
目前研究認爲胃食管反流病(gastroesophageal reflux disease,GERD)是一種多因素促成的原發性上消化道運動障礙性疾病。由於食管下端括約肌(lower esophageal sphincter,LES)功能失調,胃內容物進入食管,導致患者出現症狀及食管黏膜病變。1歲以內主要表現爲溢奶或嘔吐,一般9~24個月好轉。兒童期表現與成人類似,最常見症狀爲反酸,呃逆,燒心,胸痛,咳嗽,氣喘,夜間呼吸暫停及複發性肺炎,氣管痙攣,咽喉炎。有相當長的時間GERD不被認識,因而得不到合理治療。嚴重者可出現吞嚥困難,發展成Barrett食管。自20世紀60年代起至今,對GERD的病因、病理、生理學方面的研究有了新的認識。認爲引起GERD的病理、生理學因素有:食管酸清除率降低,食管下端括約肌張力降低,胃酸水平增高。食管上皮有定居的幽門螺桿菌(helicobacter pylori,HP)。在GERD發病機制的衆多因素中,最主要的是食管下端括約肌的功能狀態。研究表明胃食管交界的解剖結構有利於抗反流。食管下端括約肌壓力和膈肌腳的收縮,對胃食管反流均有拮抗作用。
近年檢查手段的進步,例如:食管測壓,內鏡檢查,食管鋇餐檢查,胃食管γ照相術及24小時連續食管pH測定,使GERD得以早期診斷和治療。GERD的治療目的是減少反流物對食管組織的損害,增強食管的抗反流防禦機制。目前GERD以內科治療爲主,大部分病兒經過系統的內科治療均可好轉,只有極少數病兒須手術治療(圖12.6.1-1~12.6.1-3)。



Nissen手術自20世紀60年代開始應用,直至目前仍一直被廣泛應用。這個方法是將胃底捲曲,圍繞腹段食管和胃食管連接部,使其替代功能不全的食管下端括約肌起到防止反流的作用。手術滿意率達90%以上。
10 手術步驟
1.切口 上腹正中切口或左旁正中切口(圖12.6.1-4)。
2.牽出腹段食管 腹腔探查後,切斷肝左三角韌帶,向右牽引肝左葉,助手將胃向左牽引,暴露賁門及食管裂孔。切開裂孔區的腹膜反折及膈食管韌帶,解剖至食管下段肌層,以示指分離出腹段食管,並繞以索帶將食管牽出(圖12.6.1-5)。
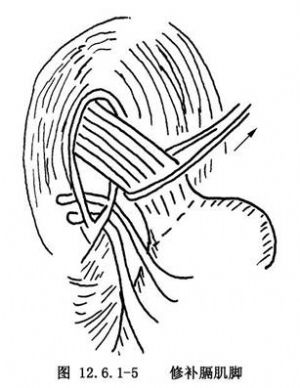
3.修補膈肌腳 食管裂孔過大或有裂孔疝者可在食管後方間斷縫合膈肌腳,縮小膈食管裂孔留一示指尖爲度(圖12.6.1-5)。
4.胃底摺疊 用環鉗將胃底前壁頂部,從賁門後方牽至食管右側,再繞至其前方,使胃底包繞食管下端一週,在食管前方將胃底與胃前壁間斷縫合3~6針。此縫合可不涉及食管壁,也可穿過食管肌層,縫合時應注意鬆緊適度,防止過於狹窄(圖12.6.1-6)。
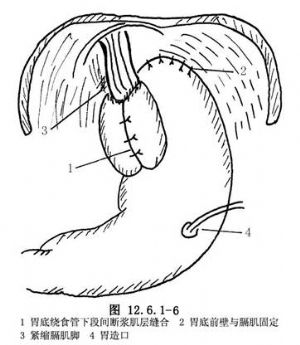
5.爲防止胃向胸腔移位,可將胃底前壁間斷縫合固定於食管膈肌裂隙處之膈肌緣(圖12.6.1-6)。
6.胃造口 做胃底摺疊術時做胃造口術,目的是爲了手術後的餵養,如果有胃擴張時用於胃腸減壓,並保護手術做的活瓣不至於裂開(圖12.6.1-6)。但不作爲常規操作,可酌情應用。