5 概述
直腸吻合器前切除術用於直腸癌的手術治療。 上海手術器械六廠生產的GF-I型吻合器與釘書機的釘合原理相似,用兩排縫針環形交錯排列,吻合後與手工縫合相同,系內翻縫合。據動物實驗,吻合口能耐受45mmHg壓力而無滲漏。下消化道腔內壓力在禁食狀態下一般不超過40mmHg。
吻合器由兩部分組成:一是主件,包括器身及中心杆。器身及中心杆上的抵針座之間的距離可通過尾端螺絲進行調節;二是可裝卸的塑料配件,包括塑料組合架(內裝有吻合針,推針片及環形刀)與抵針座及塑料刀座(圖1.8.6.2.2-1)。
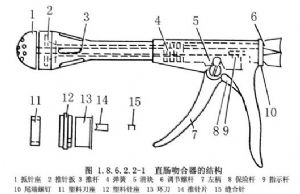
吻合器可根據頭部外徑大小不同,分爲4型(34mm、31mm、28mm及26mm),成人一般使用34mm,其圓刀內徑爲21mm。塑料針架內裝縫針20枚。整個吻合器除塑料配件及墊環需用10%甲醛溶液泡20min消毒外,其餘部分均爲不鏽鋼製成,可以煮沸或高壓蒸汽消毒。吻合器能擴大前切除術的適應證,使更低的直腸癌保留肛門。如上海長海醫院下端直腸癌16例(距肛緣6~7cm)由於採用了直腸吻合器,減少做人造肛門的機會,深受病人歡迎。
器械吻合與手法吻合同樣安全可靠。Ravitch曾複習世界上有關文獻,並結合自己的經驗,認爲“用吻合器做低位前切除吻合,比手法縫合更方便、整齊及安全;在最低位的吻合(距肛緣3~4cm),只有用吻合器才能成功,而手法吻合是辦不到的”。筆者也有相同體會。
如正確掌握手術適應證及手術原則,吻合器低位吻合並不增加盆腔複發率及降低生存率。Luke曾對比了直腸癌用吻合器做低位前切除與Miles手術後的盆腔複發率,結果兩組無明顯差別。
用吻合器做前切除術能取代某些直腸癌的保肛手術。目前做前切除吻合的最大困難是遠側直腸的荷包縫合不容易。近年來,有些作者推薦用殘端縫合器(TA)或旋轉頭線狀閉合器先閉合遠端直腸,然後再自肛門插入管狀吻合器(EEA)或經過改進的端-端吻合器(PCEEA)行端-端吻合。近年來這方面的動物實驗及臨牀報道逐漸增多,這就擴大了做低位前切除術的適應證。
8 手術步驟
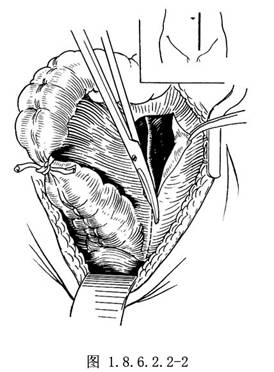
1.行左下腹部旁正中切口,上自臍上2~4cm,下至恥骨聯合。進入腹腔後,有步驟地探查全腹腔內有無癌腫轉移。首先觸摸肝臟有無硬結,然後檢查腹主動脈前、腸繫膜下血管和髂內血管附近淋巴結有無轉移。最後查明癌腫的範圍及其周圍情況。如確定可以切除時,即用溼鹽水紗布墊將小腸推向上腹部,充分顯露手術野。用紗布條在癌腫近端扎住腸管。提起乙狀結腸,拉向右側,沿乙狀結腸系膜左側根部及降結腸的腹膜反折處剪開,並向盆腔部延長到直腸膀胱陷凹(女性爲直腸子宮陷凹)。向左分離盆腔腹膜,顯露左側輸尿管、精索血管或卵巢血管,避免損傷。向右遊離乙狀結腸系膜到腹主動脈分叉處,注意分離和切除左髂血管附近的淋巴結(圖1.8.6.2.2-2)。
2.充分遊離直腸至病變下緣5~7cm,清除病變部位3~5cm以下的直腸肌層外脂肪結締組織,在此部位做全層粗不吸收線(7-0)荷包縫合,每針間距0.5~0.6cm。距此荷包縫線約0.3cm的近端切斷直腸。用同法處理直腸癌近側切除部位腸管。在切斷直腸前,宜先用無損傷直角鉗在腫瘤平面下阻斷直腸腔,用稀碘伏溶液進行遠端直腸腔灌洗,最後再用0.1%硫柳汞酊及75%乙醇經肛門消毒直腸內腔,將GF-I型吻合器塗布石蠟油後,經肛門插入到直腸切斷處(圖1.8.6.2.2-3A)。
3.旋鬆尾端螺絲,使抵針座與器身脫開並向上頂出切斷端,將直腸荷包縫線緊扎於中心杆上(圖1.8.6.2.2-3B)。
4.緊靠荷包縫線處再用粗不吸收線結紮,以加強荷包縫合,使直腸全層緊束在主軸上(圖1.8.6.2.2-3C)。
5.再將抵針座塞入近端結腸斷端的腔內,紮緊荷包縫線,同樣加用粗不吸收線再結紮一道。將中心杆與器身重新對合後,旋緊尾端螺絲,調至適當間距,使兩端腸壁壓緊靠攏而無扭曲(一般旋緊到較大阻力爲止,此時有一種手感),間距在1.5~2.0mm之間(圖1.8.6.2.2-3D)。
6.打開保險閘,用力扳攏手柄,推動縫針及圓形切割刀,至有切斷感爲止,至此即完成切通結腸直腸壁及吻合(圖1.8.6.2.2-3E)。
7.最後鬆開尾端螺絲,使吻合口脫開吻合器,稍傾斜器身,同時腹部組手術者用手扶持吻合部,左右輕輕擺動數次,即可退出整個器械。骶前放置雙套管負壓吸引(圖1.8.6.2.2-3F、G)。

9 術中注意要點
1.術中要充分分離和清除兩側斷端附近的脂肪組織和疏鬆結締組織,這是吻合成功的關鍵。
2.在荷包縫線結紮後,再加粗不吸收線結紮一道,能防止腸壁某一部位滑脫,使吻合滿意。
3.先用直角鉗在預定切斷部位鉗夾,於其下方約0.5cm處做荷包縫合,然後緊貼直角鉗切斷直腸,這樣可避免切斷荷包縫線。
4.吻合完畢應檢查吻合器切割下來的兩圈腸壁是否完整,如有懷疑,則由助手以一手指伸入肛管直腸內,另一手放在腹腔內吻合部,兩手雙合診檢查吻合口,可以發現吻合不完善之處。對吻合不全部分可加用不吸收線間斷縫合。有人建議在直腸腔內做充氣試驗,或在術中用乙狀結腸鏡檢查等方法,都可幫助判斷吻合口是否完善,但使用中要十分謹慎。
5.直腸遠側切斷平面與癌下緣距離一般爲3~5cm,如疑有癌存留,應在切斷遠側做冷凍切片,如有癌細胞殘留,應改做Miles手術。
6.直腸癌切除術後,上海長海醫院常規放置雙套管負壓吸引。如吻合口位於腹膜外,雙套管從會陰部引出;如吻合口在腹腔內,則可從左下腹引出(圖1.8.6.2.2-4)。

10 術後處理
直腸吻合器前切除術術後做如下處理:
1.雙套管吸引於術後5~7d拔除。
2.繼續胃腸減壓,直至腸蠕動恢復、肛門排氣、即可拔除。減壓期間須靜脈補液。
3.術後第2天可進少量水,第3天進流食,第5天改半流食,以後根據情況逐漸改爲軟食。
4.繼續使用抗生素。
11 併發症
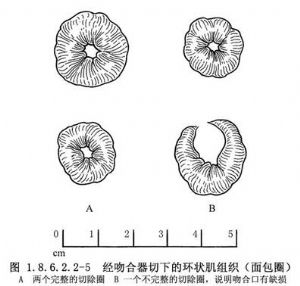
1.吻合口漏是低位前切除吻合最嚴重的併發症之一,由於吻合口無漿膜覆蓋,而且位置較深,吻合困難,所以吻合口漏較常見。但吻合口漏的發生率與檢查方法及吻合口的位置有關。如Goligher在術後2周用Gastro grafin做常規灌腸,漏的發生率高達69%,而一般臨牀報道吻合口漏最高只有25%左右。Heald認爲直腸吻合口位置越低,則發生漏的機會越大,他報道吻合口距肛緣7.5cm以下者67例,有13例(19.4%)發生漏,其中距肛緣2.5~5cm者就有10例。吻合口漏發生的原因很多,但其機制不外乎與下列因素有關:①機械對合的完整性;②吻合口的高度;③吻合口的張力;④肛管直腸的血循供應;⑤結腸的血循供應;⑥盆腔處有無膿腫;⑦盆腔引流是否有效;⑧是否應用了保護性近側結腸造口;⑨有效抗生素的應用;⑩殘留腫瘤存在;⑪在癒合階段有無腹瀉;⑫成膠質酵素的活動性。上海長海醫院認爲預防吻合口漏最重要的是術中應充分分離和清除兩側斷端附近的脂肪組織及疏鬆結締組織,因附着組織太多,不但吻合時切割困難,而且金屬針不易完全摺疊地縫合全層,往往導致吻合失敗。此外,術後應仔細檢查被切下來的兩個環狀腸組織是否完整(圖1.8.6.2.2-5),若環狀組織不完整,說明吻合不完全,則應在相應的缺損處加縫幾針,若是半圓缺損,則應重新吻合。其他因素如吻合口的血液供應,有無張力及感染等,這與一般吻合要求相似,都不能忽視。若漏併發急性瀰漫性腹膜炎,應立即剖腹引流及沖洗,並做近端結腸造口;若漏小,骶前引流通暢,且全身情況良好,可禁食給靜脈營養,或少渣高營養飲食,多數可自愈。
2.術後發生吻合口狹窄,常提示以前有吻合口漏或吻合口癌腫復發。一般來說,術後有成形大便經常擴張吻合口,不會發生狹窄。輕度狹窄,經擴張後多可治癒。筆者曾見1例吻合口狹窄,開始疑爲炎症,經擴張稍有好轉,以後證實爲癌腫復發,術後1年死亡。因此,對吻合口狹窄要提高警惕。
3.GF-I型吻合器具有兩排交錯排列的縫針,止血效果較好,出血少見。筆者曾見1例術後第3天經肛門排出少量鮮血,經肛門鏡在直視下塗布去甲腎上腺上腺上腺素壓迫滲血部位,數分鐘後出血停止。而前蘇聯制吻合器僅有單排縫針,出血率稍高,如一組報道62例中有3例出血。
上海長海醫院治療結果:自1980~1986年底用GF-I型直腸吻合器行結直腸吻合術92例,其中直腸癌84例,82例均一次吻合成功,2例吻合失敗改爲手縫,其中1例吻合後發現吻合口有扭轉,1例爲吻合口處組織留的太厚,致吻合不易,均因技術問題失敗。4例發生吻合口漏,3例因吻合口不完全經絲線間斷縫合後失敗,1例由於吻合口大部裂開,再次吻合後出現漏,該4例漏中3例經保守治癒,1例行橫結腸造口痊癒。吻合口狹窄及吻合口出血各1例。該組術後滿5年者31例,生存15例,死亡15例(其中3例在術後5~6年死亡,4例在手術時已有肝轉移而行姑息性切除),失訪1例,如失訪者按死亡計算,根治性5年生存率爲66.7%(18/27),與該組手法前切除5年生存率66.6%相似。