5 概述
目前採用食管癌切除食管胃頸部吻合術者逐漸增多,頸部吻合不僅使食管切除長度增加,減少了食管斷端癌細胞殘存的機會,而且即使發生吻合口瘻也易於處理,不致危及生命。常用的頸部吻合方法有:①經左胸食管切除、左頸部食管胃吻合;②經右胸食管切除、右頸部食管胃吻合術;③非開胸食管切除、食管胃頸部吻合術;④經頸、胸骨劈開及腹部徑路食管胃吻合;⑤Kirschner手術。
7 術前準備
1.加強營養,給予高脂肪、高蛋白飲食。由於有下嚥困難,常常影響患者的全身狀況。少數患者在完成術前放療使梗阻解除之後,2周之內能增加體重2~3kg。
2.幫助患者增加活動量以增強體質,練習在牀上小便及有效的咳嗽。
5.術前1d準備頸部皮膚。
9 手術步驟
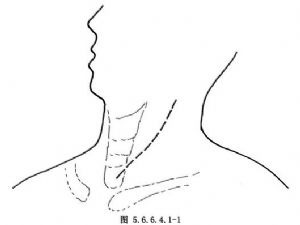
9.1 1.切口
左胸後外側切口及左頸部胸鎖乳突肌前緣切口(圖5.6.6.4.1-1),若腫瘤位於胸廓入口以上的頸段食管,可先做左頸部切口探查。
9.2 2.先經左胸探查者,切開縱隔胸膜探查腫瘤
如腫瘤位於主動脈弓後,分離有困難時,可將主動脈弓後部及降主動脈部分遊離,並用布帶輕輕向前牽拉,可顯露主動脈弓後段食管,不僅有利於腫瘤的分離切除,若遇奇靜脈或胸導管損傷,也易於處理。腫瘤及胸內食管遊離後,即切開左側膈肌,遊離胃。由於胃上提至頸部吻合,需將胃全部遊離,必要時可將幽門及十二指腸後腹膜作適當遊離。爲預防術後發生胃排空障礙,可行幽門成形或幽門肌層切開。於賁門部切斷食管,兩殘端用碘酒,乙醇拭淨後,食管端套入橡皮套結紮,賁門口縫合關閉。胃底最高位縫合2~3針牽引線,最好用不同顏色絲線縫合,以便作胃的前後方向標誌,避免由胸腔拉出時胃扭轉。食管牀,腹腔徹底止血,暫停胸內操作。
9.3 3.左頸部切口
上起甲狀軟骨平面,下至胸骨切跡上緣。切開皮膚、頸闊肌,將胸鎖乳突肌向後外牽拉,分離切斷肩胛舌骨肌和胸骨舌骨肌,甲狀腺和氣管向內側牽拉,頸總動脈向外牽拉,顯露及遊離出頸段食管,左手經胸部,右手經頸部會合,將食管遊離並從頸部引出。食管向上遊離至足夠長度,擴大胸廓入口,以能容納3個手指的寬度爲宜。
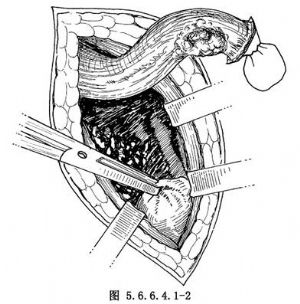
9.4 4.胃底部拉至頸部切口
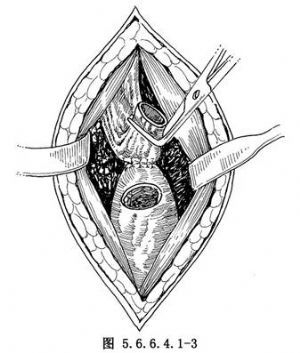
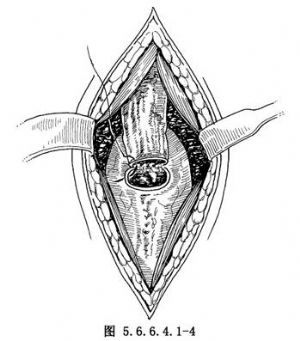
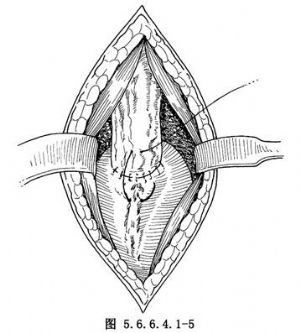
可用組織鉗夾持牽引(圖5.6.6.4.1-2),在超過腫瘤上方至少5cm處,用大直角鉗鉗夾切斷食管,移去食管切除部分,進行食管胃吻合。在距食管殘端1.5cm處,食管後壁肌層及胃漿肌層間斷橫排縫合3~4針(圖5.6.6.4.1-3),胃距漿肌層縫合1.5cm處作2.5~3cm橫切口,間斷全層縫合食管胃後壁及前壁(圖5.6.6.4.1-4)。前壁肌層間斷縫合3~4針包埋(圖5.6.6.4.1-5),若胃鬆弛不夠,前壁可不作漿肌層包埋。胃前壁與胸廓入口處縫2~3針,使頸部切口與胸腔隔開。頸部切口放置橡皮引流,肌層、皮膚稀鬆縫合。胸部處理與“左側開胸食管癌切除胸內食管吻合術”相同。