6 概述
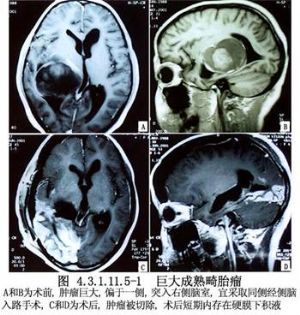
經側腦室三角區入路切除松果體區腫瘤是Van Wagenen 1931年首先報道的,該氏切除1例松果體瘤取得良好結果。以後鈴木(1965)和Poppen(1968)均採用過此入路。國內有學者於1979和1983年報道經此法切除18例第三腦室後部和松果體區腫瘤亦獲得較好效果。爲了減少和防止術後產生同向偏盲,將Van Wagenen的頂顳葉的“L”形切口改爲頂間溝的直切口,術後多無視野缺損或僅有象限性同向偏盲。此入路的優點是經擴大的側腦室和變薄的三角區內側壁到達第三腦室後部和松果體區,較易顯露腫瘤,而且由於直接接觸和切除腫瘤,可以防止腫瘤上面大腦內靜脈和大腦大靜脈損傷,不失爲一種較好的手術入路(圖4.3.1.11.5-1)。
11 手術步驟
11.1 1.頭皮切口
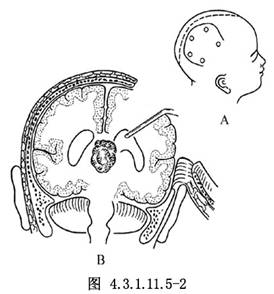
右側頂部皮瓣切口,向前到後中央回,向上到矢狀中線,向後至枕葉前部,皮瓣翻向外側(圖4.3.1.11.5-2A)。
11.2 2.骨瓣開顱
做4~5個顱骨鑽孔,內側骨孔位於矢狀竇旁,外側鑽孔距中線6~7cm,骨瓣翻向外側(圖4.3.1.11.5-2A)。
11.3 3.硬腦膜切開
硬腦膜瓣狀切開,方向與皮骨瓣相反,基底連於矢狀竇側,切開後以縫線牽向竇側。
11.4 4.腦切口
Van Wagenen採用頂顳骨瓣,於頂顳葉做“L”形切口,這種切口同側視放射纖維幾乎均被切斷。可改爲右頂葉的頂間溝切口,切口前端距中央後回1~2cm,向後沿頂間溝切開4~5cm(圖4.3.1.11.5-2B)。
11.5 5.顯露腫瘤
由於側腦室擴大,頂葉變薄,因而較易進入側腦室。到達側腦室體後部和三角區,看清脈絡叢球和側腦室下角的後端,以鹽水棉片將下角後部和體後部填塞好,防止術中血液流向腦室系統其他部分,而增加術後的腦膜刺激反應。在三角區將脈絡叢球電凝後予以切除,減少腦脊液分泌,有助於病人渡過術後腦水腫和顱內壓增高期。平脈絡叢球的三角區內側壁,相當於松果體旁的扣帶回部,向松果體區和第三腦室後部探查,直徑2~3cm腫瘤,內側壁厚度一般不超2cm。直徑3cm以上的大型腫瘤,常看到內側壁被腫瘤壓迫而膨隆,用吸引器僅吸到數毫米即可發現腫瘤(圖4.3.1.11.5-3)。

11.6 6.腫瘤切除
操作最好在手術顯微鏡下進行,此區腫瘤的種類較多,畸胎瘤和腦膜瘤等有被膜,一些類型的神經膠質瘤如室管膜瘤、星形細胞瘤(Ⅰ、Ⅱ級)和松果體細胞瘤等雖無被膜,但與周圍結構也有一定的界限。沿腫瘤表面剝離,以帶尾線的棉片置於腫瘤和周圍結構之間,除保護重要結構不受損傷外,亦可作爲剝離、止血和防止出血經第三腦室向中腦導水管和對側側腦室擴散。以雙極電凝閉塞腫瘤被膜或腫瘤表面血管,並繼續擴大電凝範圍,腫瘤體積逐漸縮小,以取瘤鉗和雙極電凝做腫瘤中心部分切除。有被膜的腫瘤行囊內切除,質地較硬的腫瘤亦可藉助CUSA或激光氣化予以切除,隨瘤體變小,繼續遊離和切除其殘餘部分。良性有被膜的或界限清楚與周圍結構粘連不重的腫瘤,可做到全切或肉眼下全切。腫瘤基底寬或與周圍結構粘連分離困難者,可行次全切除。惡性膠質瘤(Ⅲ、Ⅳ級)多無清楚界限,只能做到部分或大部切除。瘤牀細緻止血,取出腦室內棉片,盡力清除腦室內血塊,尤其是中腦導水管上口處阻塞性血塊,要以大量生理鹽水反覆沖洗,準備腦室持續引流,將硅膠管一端置到同側側腦室前角,另一端經頂葉腦切口和另做一小頭皮切口引出。管的末端摺疊,以紗布包紮並以橡皮筋束緊,術後連接持續引流裝置。
11.7 7.關顱
12 術中注意要點
1.頂葉皮質切口前端應距中央後回1~2cm處,小心不損傷運動區皮質和其傳導束。
2.頂葉切口不要切及頂下小葉或更下方的腦回,以免損傷視放射纖維。
3.腫瘤切除後應仔細清除側腦室和第三腦室內血塊,注意檢查中腦導水管上口的通暢情況,有血塊堵塞時予以清除,減少腫瘤切除後的再次分流手術。