7 概述
保留十二指腸的胰頭切除術用於慢性胰腺炎的手術治療。 目前慢性胰腺炎行典型的胰十二指腸切除術的手術病死率爲3%~5%,但其晚期的併發症和病死率較高,這類病人常有胃切除術後的消化功能紊亂、營養狀況不能維持、膽道感染、吻合口潰瘍、晚期的糖尿病,糖尿病的發生率可達20%左右。這些併發症,不單純由病人繼續酗酒引起,慢性胰腺炎的持續發展和切除了大部分的胰腺內、外分泌組織均有重要作用,降低了病人的內分泌貯備。Longmire提出的保留幽門的胰十二指腸切除術雖然可以保存胃的完整,但在慢性胰腺炎時切除十二指腸、切斷膽總管亦並非必要。
慢性胰腺炎患者可在胰腺頭部形成慢性炎症腫塊,在炎性腫塊內又可有多數的小囊腫、胰腺壞死竈、纖維結締組織增生、鈣化竈、胰管內結石等。增大的炎症腫塊可致膽總管胰腺段的受壓或狹窄,引起梗阻性黃疸、十二指腸狹窄、門靜脈高壓等。與胰腺炎相關的神經炎可能是腹痛的原因。以上的情況均被認爲是施行典型的Whipple手術的適應證。自1972年開始,Beger採用保存十二指腸的胰頭切除術治療這類慢性胰腺炎並有胰腺頭部腫塊的病人,旨在更多保存臟器的生理功能。此手術包括兩個主要部分:①切除胰腺頭部腫塊使膽總管及十二指腸得到減壓;②Roux-en-Y空腸襻間置重建消化通道。在16年的時間內,Beger共用此手術方法治療141例慢性胰腺炎並有胰腺頭部腫塊的病人,結果:住院病死率爲0.7%,晚期病死率5%,77%的病人腹痛消失,81.7%病人的糖代謝維持手術前的情況,只有10.1%的病人糖代謝惡化。
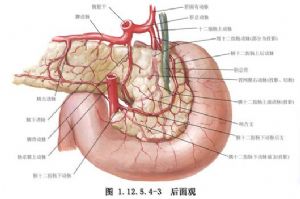
Beger手術在維持病人的生理平衡上有較大的優越性,因其切除的胰腺體積只約佔20%~30%,但其止痛的確定性效果尚不如典型的Whipple手術,因而在選擇手術上應根據病人的具體情況而定(圖1.12.5.4-1~1.12.5.4-3)。


9 禁忌症
1.病人不合作,不能戒除酗酒及麻醉藥癮。
2.因疼痛行胰管空腸吻合術失敗者,此時以採用胰十二指腸切除術更爲可靠。
3.胰頭腫塊所引起的周圍組織及臟器的影響,若此手術未能給予有效的解除,應施行相應的手術處理。如膽道、門靜脈、十二指腸的手術;若發現胰頭腫塊有癌變,應行“Whipple 手術”。
10 術前準備
4.糾正常有的低鉀和低鈉等電解質紊亂。
5.對因進食量過少有明顯營養不良者,術前1周開始靜脈內補充營養,輸全血及血漿以糾正貧血及低蛋白血症。
6.對有梗阻性黃疸病人,術前1周口服膽鹽製劑,以減少腸道內細菌滋生。
8.應用預防性抗生素。
9.血清膽紅素>171μmol/L的病人,身體情況尚適宜手術者,不強調常規使用術前經肝穿刺膽管引流(PTBD)以降低黃疸,若已行PTBD者,應特別注意由於大量的膽汁喪失可能引起的電解質紊亂,一般在引流後2~3周施行手術,注意預防由PTBD所引起的膽道感染。經皮經肝膽囊穿刺引流亦可以達到相同的目的。在條件具備的情況下,可行術前經內鏡置管引流,通過膽總管開口放入一較粗的特製的內置引流管至梗阻的上方,可使病人情況較快改善。
10.術前放置胃腸減壓管。
11 麻醉和體位
1.持續硬脊膜外麻醉,老年病人及病情較重者,可同時氣管內插管輔助以全身麻醉。
2.術中麻醉經過應力求平衡,避免發生缺氧、低血壓,充分補液,維持足夠的尿量,必要時術中滴注20%甘露醇溶液125~250ml。
3.仰臥位。
12 手術步驟
1.右側肋緣下切口,進行腹腔內探查,當有必要時,向左側延長切口,成爲雙側肋緣下斜切口。腹腔內探查時須注意胰腺病變的範圍,有否胰管的全程擴張,胰腺頭腫塊切除的可能性,相鄰器官病變的情況和糾正的措施以及採取組織或穿刺抽吸組織做冷凍切片檢查,以進一步排除癌的可能性。
2.從橫結腸上緣分離大網膜附着,切斷結腸肝曲的粘連,將結腸肝曲向下方推開,顯露十二指腸第2、3段及胰腺的前面,方法同典型的Whipple 手術。
3.剪開十二指腸外側的腹膜,將十二指腸連同胰腺頭向前方遊離,用左手伸至胰頭的後方做探查,並作爲在切除胰頭部腫塊時指導切除的深度和保護腹膜後結構免受損傷。
4.在胰腺下緣分離出腸繫膜上靜脈的前面,沿血管與胰腺背面的間隙向上分離,慢性胰腺炎時胰腺與血管間常有程度不等的炎性黏着,不像一般情況下那樣容易分離,但仍然可以分開。
5.當慢性胰腺炎和腫塊侷限於胰頭時,一般可以在腸繫膜上靜脈-門靜脈的前方切斷胰腺頸部,在胰腺上,下緣各縫以一絲線結紮止血並做牽引,切斷胰腺時兩側的斷端出血均以絲線妥善縫扎止血,注意胰管的位置,切斷之後以3-0絲線縫於胰管前壁做牽引,從胰管斷端放入F8 導尿管,試測胰腺體部胰管有無狹窄或梗阻,然後將導管暫時留置於胰管內。
6.術者左手4指置於胰腺頭部後方,在距十二指腸內緣0.5~1.0cm的胰頭部,以絲線縫一排縫合結紮以止血,並作爲保護胰十二指腸前動脈弓免受損傷,在縫線內側彎形切開胰腺組織,遇有出血處逐步縫合止血,逐步剜除胰頭及鉤突部,只在十二指腸彎的內側留下一層0.5~1.0cm的胰腺組織(圖1.12.5.4-4)。

7.胰頭部腫塊切除後,膽總管胰腺段可以得到充分減壓,若無膽管壁本身的增厚和狹窄,可不需切開膽總管。
在切除胰頭部時,不像胰十二指腸切除術那樣將胰頭和鉤突部從腸繫膜血管分離,而是保存胰腺後方的一層組織,以保護胰腺的系膜和下腔靜脈。故手術的實質是將胰頭部腫塊從胰頭部剜除而不是整塊地切除。
切除胰腺鉤突部時,應注意保存胰腺系膜和十二指腸系膜,避免損傷而影響十二指腸血運或發生十二指腸穿孔。
8.胰腺頭部的斷面應仔細地止血。斷面上的出血點均應逐一以細絲線縫扎,避免大塊組織縫扎,以防組織壞死脫落後繼發性出血。
9.胰頭部留下一空缺區,可遊離一段Roux-en-Y空腸襻作爲間置吻合,以恢復消化道通道。Beger建議將空腸襻的端與胰腺端做套入式對端吻合;胰腺頭部斷面(胰管結紮)與空腸襻的對腸繫膜緣吻合,另外,如果膽總管下端狹窄時,可將膽總管胰腺段切開並與空腸襻吻合(圖1.12.5.4-5)。

膽總管下端切開吻合時,宜在十二指腸上方的膽總管放置T形管引流,以預防術後早期膽汁瘻。
10.如果有胰腺體尾部胰管擴張並有多數性狹窄,胰腺空腸對端吻合的效果較差,因爲引流不夠好。可以在胰腺的前面,沿胰管縱行切開,仔細做好胰腺切緣上的止血,清除胰管內可能存在的結石,然後將空腸襻斷端的對腸繫膜緣剪開,做胰管空腸側側吻合(詳見胰管空腸吻合術)。這樣處理,可以在有胰腺廣泛病變時減少胰腺切除量以保存更多的胰腺組織。
13 術中注意要點
1.Beger手術的要點是剜除胰腺頭部的腫塊而不損傷十二指腸的血運,胰腺組織切除後餘下胰腺斷面有多處的出血,均應該逐一縫扎止血,以防術後出血。術後胰腺殘面的腸道出血發生率較高,據Beger統計,術後早期發生腸道出血者佔8%,故值得提高警惕。
2.切除鉤突部腫塊時,應注意避免損傷十二指腸系膜和系膜的血供或損傷十二指腸壁,避免術後發生十二指腸瘻。在切除胰腺鉤突部時,有可能撕破胰十二指腸下靜脈,出血難以處理,故在處理鉤突部時應特別注意。
14 術後處理
保留十二指腸的胰頭切除術術後做如下處理:
1.胰十二指腸切除術是一複雜而創傷大的手術,手術前病人多有明顯的營養不良和重度梗阻性黃疸,故手術後病人均應住入外科重症監護病室,周密地觀察生命體徵和各種臨牀指標。
2.重度黃疸的病人,多在手術過程中給予20%甘露醇125~250ml,手術後若循環狀況穩定而尿量較少時,可給予呋塞米10~20mg;對於術中或術後曾有低血壓的病人,應每小時記錄尿量,要求每小時尿量在60ml以上,以確保腎臟灌注。
3.持續胃腸減壓至胃腸功能恢復。
5.雷尼替丁50mg靜脈內注入,每日2次,保持胃液酸度pH 5.0左右。2周後可停藥。
7.若膽總管原無擴張、管徑很細,需根據膽管的管徑和吻合實施的情況,T形管可保留3~12個月,以預防膽腸吻合口後期狹窄。
9.胰酶製劑補充治療。
11.注意腹腔引流液有無膽汁、胰液(液體內澱粉酶活性增高)、十二指腸液,若有消化道瘻發生,應用雙套管持續負壓吸引引流,以避免液體在腹腔內積存。