6 概述
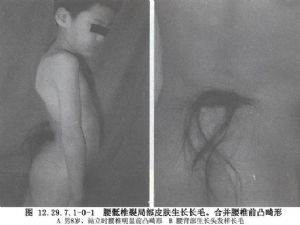
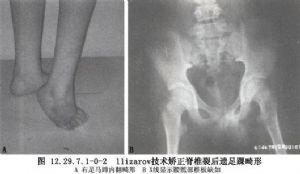
椎管中隔切除術用於脊髓縱裂的手術治療。先天性脊髓縱裂是一種神經軸畸形,是先天性發育性畸形中較少見的一類,其特點是脊髓或馬尾呈矢狀分裂,常伴有胸腰部椎骨發育異常。1837年Ollivier最早報道這種畸形。發病原因仍不清楚。其病理解剖特徵主要表現爲脊髓被骨性的、軟骨性的或纖維軟骨性的間隔分割成兩半,間隔的前緣與一個或數個椎體相連,其後緣與硬脊膜或椎板相連。病變常位於胸或腰段。由於脊髓或馬尾被前面所描述的間隔所固定,不能隨脊柱生長向顱側正常移動,所以當病人體長增加時,在病變上方的脊髓受到牽張,引起神經症狀。兒童的脊髓與脊柱的增長速度相關較著,所以病人的年齡在10歲以下。症狀以腰骶髓或馬尾功能障礙爲主。本畸形常與先天性脊柱側彎並存。Hood等人報道一組脊髓縱裂病人合併脊柱側彎者佔60%,而先天性脊柱側彎中本畸形的發生率則爲4.9%。臨牀表現主要有:①脊柱區的皮膚異常,如多毛斑、淺凹、竇道或色素痣等;②神經功能障礙,多在2歲以後出現,如下肢有不同程度的肌肉萎縮或軟弱無力、高弓足或高弓內翻足、感覺障礙、反射異常或大小便失禁等;③X線表現,椎體呈各種畸形如半椎體、骨橋、脊柱裂和椎體或椎板融合等。正位片可顯示椎弓根間距和椎管增寬,但椎弓根無變形。縱裂部位有時可見骨嵴影。當間隔如爲軟骨性或被其他椎體畸形所遮掩,則間隔不顯影。脊髓造影可見相當於縱裂之間的骨嵴部有充盈缺損,並在其中可襯托出骨嵴影,造影劑隨分裂的脊髓左右分開,然後再重新匯合。CT或MRI檢查能顯示椎管真正的自然狀態,特別對骨嵴的大小和骨嵴與脊髓的關係顯示得更充分(圖12.29.7.1-0-1,12.29.7.1-0-2)。治療上各家意見不一,有學者主張一旦確診就應手術治療,因爲在病人生長發育過程中始終存在着脊髓損傷的危險性,手術目的是切除骨梁,脊膜畸形整復,將脊髓遊離,解除上段脊髓的牽張。在效果方面,手術只能起防止症狀發展的作用,術前已有的神經症狀大多不易恢復。此點應對病人家屬預先說明。Hood等人觀察到手術後病人神經損傷症狀恢復不明顯,故主張有神經症狀者可不急於治療,只有在觀察過程中神經症狀加重者才考慮手術。對於合併嚴重脊柱側彎的病人主張分期手術,即先行骨嵴切除術,再行脊柱側彎矯形術。
7 適應症
椎管中隔切除術適用於:
1.脊髓縱裂出現神經損害症狀者或經密切觀察半年,其症狀加重者。
3.無任何症狀和神經系統異常體徵者,應視爲相對適應證,可手術治療或密切觀察,當出現神經症狀再手術,因有部分病人終生可不出現症狀。
9 術前準備
1.攝脊柱全長X線正側位 瞭解脊柱先天性畸形類型和程度。常規脊髓造影檢查,有條件者行CT或MRI檢查,以確定脊髓縱裂的診斷或合併畸形,以及縱裂範圍大小。
2.電生理學檢查 可做肌電圖或脊髓誘發電位檢查,以瞭解有無脊髓神經損傷,並作爲手術後觀察損傷恢復程度的對照。
3.抗生素的作用 術前24h開始給予足量廣譜抗生素,保證術中有效抗生素濃度,是防止術後感染的有效方法。
5.術前定位 術前1d做臨牀定位,用2%亞甲藍液2ml行棘突標記,以求術中入路準確無誤。
11 手術步驟
11.1 1.切口
以脊髓縱裂部位爲中心行脊柱後正中線直線切口。切口上、下端應超過脊髓縱裂範圍各一個椎體。
11.2 2.顯露椎板
沿切口方向切開皮膚及皮下筋膜,沿棘突中線切開棘上韌帶,用骨刀沿一側棘突及椎板行骨膜下剝離,將骶棘肌移向外側,一邊剝離一邊用幹紗布或溫熱鹽水紗布緊緊填塞止血。同樣操作方法行對側骶棘肌推開。經壓迫止血後一般肌肉出血均能停止,對較大出血點可行電灼止血。取出填塞止血的紗布後,用椎板牽開器將骶棘肌牽向兩側,充分清理椎板上的軟組織,切斷棘間韌帶。根據術前棘突定位的標記,用咬骨鉗將棘突咬除。
11.3 3.顯露椎管
在棘突下緣用手術刀切開黃韌帶,然後用一神經剝離子輕輕探入椎管,尋找中隔部位,以尖嘴咬骨鉗咬除棘突根部及椎板。骨梁可能與椎板連接,但大多數在該處椎板缺失。如果骨嵴後緣與椎板相連,此時便可發現骨嵴的範圍大小。若骨嵴後緣遊離,則需要逐步咬除椎板,擴大顯露椎管範圍,然後用手輕輕地觸摸椎管,便可發現骨嵴的所在部位。
11.4 4.切除中隔
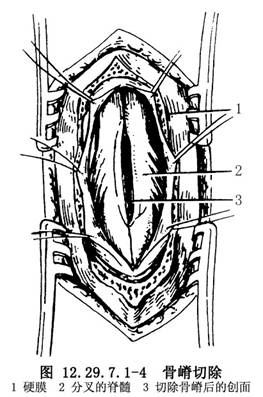
用神經剝離器輕輕地將骨嵴與兩側硬脊膜分開,用尖嘴咬骨鉗多次少量地咬除骨嵴或用電動磨鑽將骨嵴磨去。椎管內探查範圍應包括病變上下各兩個正常脊椎。在正常區將硬脊膜中線縱向切開,在病變區則繞骨嵴梭形切開。脊髓常與骨嵴四周的硬脊膜粘着,將之分離,然後將這部分硬脊膜切除。骨嵴如尚未完全切除,這時可再用咬骨鉗將殘餘部分咬去,直至與椎體平齊。至此,脊髓應遊離於椎管之中。脊髓前方的硬脊膜不必縫合,背側脊膜和椎外組織縫合如常(圖12.29.7.1-1)。
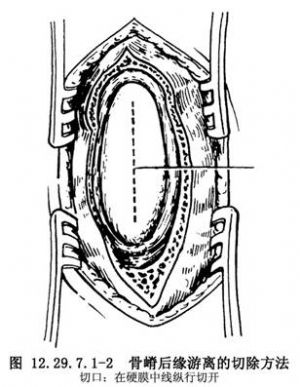
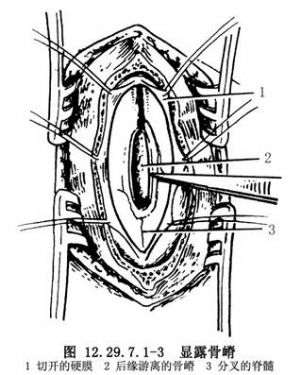
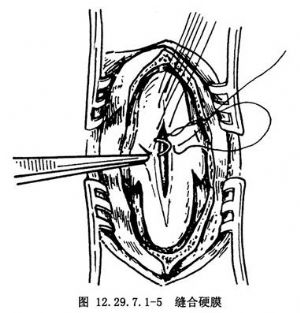
如骨嵴後緣遊離,縱裂的脊髓由一個硬脊膜包裹者則將硬脊膜切開,直接咬除骨嵴,比從側方入路咬除骨嵴較爲完全。遇到這種情況時,將牀頭搖低,使腦脊液在切開部位壓力降低,縱行切開硬脊膜後,多次少量地切除骨嵴,然後再修補硬脊膜(圖12.29.7.1-2~12.29.7.1-5)。

11.5 5.關閉切口
12 術中注意要點
1.此類病人的椎板多有發育不良並厚度不勻,硬膜外脂肪分佈不勻。咬除椎板時宜少量多次,防止挫傷脊髓。
2.併發椎板融合者其入路自上一個正常椎板進入,或用圓鑽行椎板開窗術,先突破一點,然後進一步擴大。對於合併有嚴重脊柱側彎者,切除椎板的範圍要考慮到下一步矯正側彎保留必要的部分。
13 術後處理
1.觀察雙下肢活動 由於術中骨嵴與硬脊膜粘連一起,剝離後易致脊髓水腫、血運障礙,硬膜外血腫等。因此術後3d特別在術後24h內要密切觀察雙下肢及足趾活動情況,如發現異常,及時做相應處理。
2.根據術中情況,酌情給予脫水、改善微循環及解痙等治療措施。
3.保持呼吸道通暢 由於術後切口疼痛,病人不敢咳嗽,全麻後呼吸道分泌物增加,且排出不暢,易導致氣體交換不足,甚至引起窒息。所以術後應常規霧化吸入,每天3次,並鼓勵協助病人咳痰,以保證呼吸道通暢。
4.禁食1~3d 由於全身麻醉、術中硬膜剝離,胃腸道功能障礙,易引起腹脹、噁心嘔吐。若禁食未能使腹脹減輕者則應考慮持續胃腸減壓。
5.抗生素的應用 採用足量廣譜抗生素預防感染,經常注意體溫變化、傷口滲出情況。無特殊情況者,抗生素應用1周。
6.絕對臥牀3個月,每天定時翻身,每3~4h一次,嚴禁軀幹扭曲。
7.術後48h拔除引流條。如引流物較多,可於術後第3d拔除引流條。