5 概述
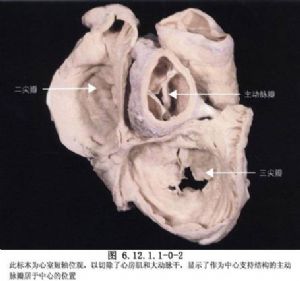
先天性主動脈瓣狹窄是由於瓣膜發育障礙和瓣葉增厚粘連所引起,男女發病之比約爲4∶1,約20%合併諸如動脈導管未閉、主動脈縮窄等心臟畸形。基本病變爲不同程度的瓣膜組織增厚及交界粘連。可分爲單瓣、二瓣或三瓣等畸形(圖6.12.1.1-0-1)。其中二瓣化畸形最多見,約佔70%,且多偏向後方,相當於左和無冠狀動脈竇之間,左和右冠狀動脈竇間主動脈瓣交界融合,右和無冠狀動脈瓣只留有交界痕跡。瓣環小,舒張期瓣膜常關閉不嚴。如爲單瓣畸形,則瓣膜呈拱頂狀,狹窄的瓣口在中央或爲偏心性,有時可見一交界痕跡;隔膜性狹窄一般開口於中心,無交界痕跡。三瓣化畸形的各個瓣膜大小常不相等。後者生後並無狹窄,後來隨着血流的不斷衝擊,使瓣膜,特別是遊離緣變厚,發生硬化或鈣化才逐漸形成狹窄(圖6.12.1.1-0-2~6.12.1.1-0-6)。



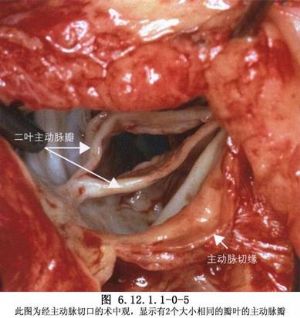
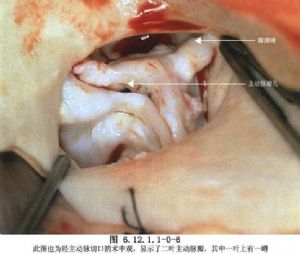
主動脈瓣膜狹窄產生流出道阻塞,除單瓣畸形外,一般都是逐漸形成的,左心室心肌向心性肥厚,血流動力學改變主要是舒張末期壓力升高,嚴重者伴心內膜下纖維化。當心臟收縮時,血流衝過狹窄瓣口,噴射到遠側的血管腔內產生渦流,致局部管壁變薄,升主動脈逐漸形成狹窄後擴張。根據臨牀及血流動力學變化,主動脈瓣膜狹窄可分爲輕、中、重三型,輕型病例左室至升主動脈收縮壓差在休息狀態<40mmHg,中度狹窄爲50~75mmHg,重症病例其壓差在75mmHg以上。這類嚴重狹窄病例,主動脈瓣口面積指數爲0.5cm2/m2以下,中等程度狹窄有效主動脈瓣口面積指數在0.5~0.8cm2/m2,輕度狹窄>0.8cm2/m2,正常應爲2cm2/m2。主動脈瓣狹窄約佔左室流出道阻塞的75%,1954年,Brock首先應用經左室心尖切口進行閉式瓣口擴張術獲得成功。1958年,Spencer等始報道在體外循環直視下切開主動脈瓣交界粘連,直視下手術操作精確,成功率高,因而取代了閉式擴張術(圖6.12.1.1-0-7~6.12.1.1-0-9)。



7 禁忌症
兒童期無症狀,左室流出道壓力階差<50mmHg,心電圖正常,暫時不必手術。但應每年隨診,如出現病情變化,再及時手術治療。
球囊主動脈瓣擴張術對先天性主動脈瓣狹窄而言,近期效果似乎與手術切開瓣膜交界差不多,新生兒瓣口很小,是對該技術最困難的挑戰。伴主動脈反流是球囊擴張禁忌證;對伴嚴重主動脈縮窄或主動脈弓中斷,則不應進行主動脈瓣球囊擴張術。經左室閉式主動脈瓣擴張術現已廢棄。
8 術前準備
除按一般心臟直視手術常規準備外,術前應做二維超聲心動圖和彩色多普勒檢查,瞭解主動脈瓣病理解剖,瓣環和左室大小,以及是否合併主動脈瓣關閉不全及其程度,以便選擇適當手術方式。對危重嬰幼兒在手術前應注意監測循環、呼吸和代謝狀況。有心功能不全表現時,應予強心利尿治療,必要時給予正性肌力藥物,病情危重的新生兒需要急診處理。診斷一旦確立,應首先開始經中心靜脈給予前列腺素E1,保持動脈導管開放,恢復經導管的右向左分流,可減輕肺動脈高壓和維持體循環灌注,使其從體循環低灌流和酸中毒狀態下得到緩解。這些嬰兒常需做氣管插管和機械通氣,適當應用血管活性藥物如多巴胺等,有助於改善呼吸循環功能。
10 手術步驟
1.胸部正中切口,按常規建立體外循環,手術原則爲切開融合的瓣膜交界,增大瓣口面積,消除左室流出道阻塞。
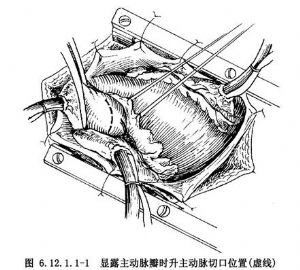
2.手術在體外循環心臟停搏下進行,應用無創血管鉗阻閉升主動脈,在升主脈前壁距瓣環1~2cm處做橫切口(圖6.12.1.1-1)。於左、右冠狀動脈直接插管灌注冷鉀心臟停搏液,保護心臟。
3.直視下根據瓣膜畸形,進行瓣膜切開術,一般沿交界融合部做切開,到瓣膜交界的血管壁附着處1~2mm爲限,切勿切到主動脈壁,以免瓣膜失去支持產生關閉不全(圖6.12.1.1-2)。
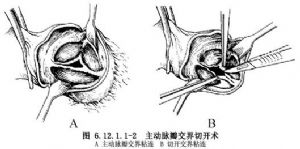
4.單瓣化狹窄,僅有一個交界附着於主動脈壁上,它可以是三個正常交界中的任一個交界發育而形成。另1個或2個發育不全的交界殘跡還可能存在,這些殘跡僅見部分附着於瓣膜基部並指向瓣膜遊離緣,但對主動脈瓣無支持作用。如瓣口交界部分融合,可作交界切開以增大瓣口,如欲將切口向對側延長,形成2葉瓣,由於對側瓣葉沿交界未附着於主動脈壁上,除非切口非常有限,否則嚴重的主動脈反流是無法避免的。交界切開時,即使做一個短的切口,可以明顯增加瓣口面積,因爲瓣口面積等於лr2(3.14×半徑的平方)。
5.主動脈二瓣化狹窄的發生率在人類心臟中約佔1%,這類二瓣化瓣葉可以是左右排列或前後排列。前一種情況,左、右冠狀動脈可以分別起自左、右冠狀竇,後一種情況兩個冠狀動脈均從前冠狀竇發出。約有一半病例1個或2個瓣葉中可見發育不全的交界殘跡,這個殘跡位置可以很高,有時可以高得像真正繼發性融合的交界。先天性主動脈二瓣化可產生主動脈瓣狹窄,也可以不出現狹窄。當有狹窄時,通常在融合交界一端有一個小的偏心性開口。可沿交界融合處切開交界。假如有第3個交界殘跡存在,不應當切開,否則會造成主動脈瓣關閉不全(圖6.12.1.1-3)。
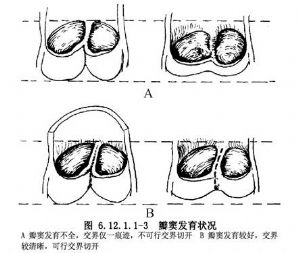
6.三葉主動脈瓣狹窄在嬰兒和兒童中少見,瓣膜通常有變形,交界有不同程度融合,雖然能夠沿融合的交界作切開,假如術中無法弄清是二葉還是三葉瓣膜狹窄,或有疑問時,應作二葉瓣狹窄處理。
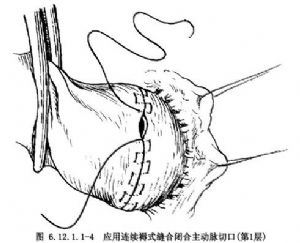
7.瓣膜交界切開或成形完畢,注水檢查時無明顯關閉不全,可應用4-0聚丙烯線縫合主動脈切口,第1層一般可用連續褥式縫合再加一層單純連續縫合止血(圖6.12.1.1-4)。排除心腔和主動脈根部積氣,去除升主動脈阻閉鉗,誘導心臟復搏,再逐漸停止體外循環。徹底止血,並按常規閉合胸部傷口。
8.對新生兒或嬰兒採用常溫或淺低溫下阻閉腔靜脈直視主動脈瓣交界切開術,當前對這一術式尚存在爭議,僅簡單介紹如下。胸骨正中切口,以側壁鉗部分阻閉升主動脈,沿阻閉部分縱行切開主動脈壁。純氧換氣5min後,阻閉上下腔靜脈,待5~6個心動週期後,阻斷遠側升主動脈去掉側壁鉗,經主動脈縱切口辨認瓣葉結構並行交界切開成形術,手術方法同前。術畢先開放下腔靜脈,經主動脈切口排除左心室及主動脈氣體,重新安放側壁鉗夾閉主動脈切口,開放遠側升主動脈阻斷鉗,恢復血流,然後開放上腔靜脈,以聚丙烯線連續縫合主動脈壁,然後去除主動脈側壁鉗。
11 術中注意要點
1.此類病例多有嚴重左心室肥厚勞損,應特別重視加強心肌保護。
2.不宜在狹窄後擴張部位的主動脈壁上做切口,應在主動脈根部平行瓣環做橫或斜切口,組織較堅實,縫合也牢靠。
3.做瓣口切開時,應距主動脈壁1~2mm,切勿在交界痕跡處做切口,以防引起關閉不全。
4.要常規做瓣下檢查,以免遺漏合併存在的瓣下狹窄。
5.新生兒主動脈瓣狹窄,多屬嚴重疾病,在有顯著肺動脈高壓者術中有時不能阻閉動脈導管,並在術後開始幾天內靜脈給予前列腺素E1以保持動脈導管開放。