6 概述
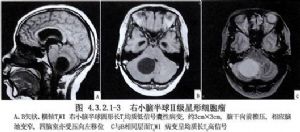
小腦半球腫瘤以神經膠質瘤最多見(主要爲星形細胞瘤),少數爲血管母細胞瘤。蚓部腫瘤中兒童多爲髓母細胞瘤,也有星形細胞瘤、室管膜瘤與血管母細胞瘤。星形細胞瘤、血管母細胞瘤可有囊性者。囊內附有瘤結節者稱爲囊內瘤。腫瘤囊性變即腫瘤內含有囊液稱爲瘤內囊。小腦腫瘤鄰近第四腦室,常向第四腦室內生長。室管膜瘤多起自第四腦室底或側壁的室管膜,生長在第四腦室內,並突向小腦實質內,血管母細胞瘤多位於小腦半球,也可位於蚓部和第四腦室。此外,尚有轉移瘤。一般來說,小腦半球星形細胞瘤以Ⅰ級的毛細胞型星形細胞瘤爲最多,約佔70%,其餘爲低惡度(Ⅱ級)和高惡度(Ⅲ、Ⅳ級)星形細胞瘤。毛細胞型屬良性,全切後可以治癒。Pencalet等(1999)報告168例良性小腦星形細胞瘤,手術全切率爲88.7%,20年生存率達90%,大多恢復了工作和學習。手術切除腫瘤時,必須注意防止損傷延髓,尤其是第四腦室底部。勿損傷小腦下後動脈,以避免並發腦幹缺血或出血的危險(圖4.3.2.1-1~4.3.2.1-3)。


9 術前準備
1.術前必須有正確的定位診斷。近年來由於影像檢查技術的進步,CT、MRI、DSA等臨牀應用日益廣泛。對病變的部位及與周圍結構的關係術前應詳加分析,以便選擇合適的手術入路,爭取獲得最好的顯露,儘可能地避開顱內重要結構,增加手術的安全性和爭取良好的效果。
2.皮膚準備,手術前1天先用肥皂及水洗淨頭部,手術當日晨剃光頭髮。也可在手術前夕剃頭。
3.手術當日晨禁食。
4.術前晚可給苯巴比妥0.1g口服,以保證安靜休息。術前1h再給苯巴比妥0.1g,阿托品0.4mg或東莨菪鹼0.3mg肌注。
11 手術步驟
1.切口 多采用顱後窩中線直切口,上端達枕外粗隆上4cm,下至第5頸椎棘突平面(圖4.3.2.1-4A)。
2.開顱步驟同顱後窩減壓術。用顱後窩牽開器牽開切口,枕骨鱗部咬除,儘量向病變側的外側擴大,以增加小腦半球顯露範圍。咬除寰椎後弓在中線左右各1cm。
3.“Y”形切開硬腦膜,腫瘤側還可附加切口,敞開並縫吊硬腦膜,以利顯露(圖4.3.2.1-4B)。

4.探查腫瘤 注意小腦半球的搏動及張力,觀察表面色澤及兩側半球是否對稱,腫瘤側通常較爲隆起,有時腦表面血管擴張,觸診檢查兩側半球軟硬度有無差別,腫瘤側常較軟。在小腦半球腫瘤的局部膨隆處,電凝表面血管,由該處用腦針徐徐向深部進針,試探穿刺。達到腫瘤時,即有受阻的感覺,可抽吸少量組織做活檢。星形細胞瘤組織多呈灰褐色,膠樣。如屬囊性腫瘤,穿入囊內即有落空感,並有黃色透明囊液流出。
5.切除腫瘤 腫瘤位於小腦半球內,可向周圍浸潤(圖4.3.2.1-5A)。在小腦膨隆處電凝表面小血管,橫行切開小腦皮質,切口長3~4cm,用腦壓板牽開切口進入腫瘤。根據腫瘤組織外觀及活檢結果,可初步確定腫瘤性質與惡性程度。
實質性星形細胞瘤可沿腫瘤外界用腦壓板分離,將腫瘤呈楔形整塊切除或用活檢鉗分塊切除(圖4.3.2.1-5B)。也可用吸引器吸除腫瘤組織(圖4.3.2.1-6)。電凝止血。如腫瘤已發展到腦幹與四腦室底部,手術切除應適可而止。


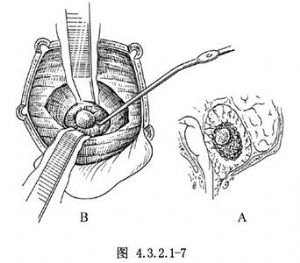
小腦半球囊內瘤型腫瘤,一般是囊腫大,囊內的瘤結節並不大(圖4.3.2.1-7A)。這類手術如能將瘤結節徹底切除,效果很好。先在小腦半球表面做一橫切口,分開腦組織,向深部切開囊腫,排除囊內液,囊液淺黃、透明。也可事先穿刺,吸出部分囊液再進入囊內,看清瘤結節及其基底,將其完整切除(圖4.3.2.1-7B)。術前增強CT若顯示囊壁可被強化,應將囊壁一同切除,若切除因難,可用CO2激光、雙極電凝器燒灼之。
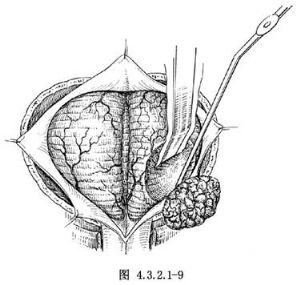
小腦血管母細胞瘤手術的切口也多采用枕下中線切口(圖4.3.2.1-8A)。腫瘤呈結節狀、呈紫紅色,血液供應豐富,有1條或多條較大的供血動脈(圖4.3.2.1-8B)。首先電凝進入瘤體的動脈後,腫瘤體積可縮小。遊離並牽起腫瘤,使之與周圍組織脫離聯繫,多能完整切除(圖4.3.2.1-9)。切忌在未電凝供血動脈前分塊切除腫瘤,因出血多,使手術難以進行。

6.可不縫合硬腦膜,但必須嚴密逐層縫合肌層、皮下及皮膚各層。可於瘤牀留置引流管。若腫瘤切除徹底,最好修補硬腦膜,嚴密縫合肌層,加壓包紮,以防術後局部積液。