3 食管的狹窄與擴張
3.1 食管狹窄
食管狹窄(stenosis of esophagus)有先天性狹窄及後天性狹二種。後天性狹窄可發生在以下三種病理情況:①食管粘膜上皮因炎症破壞或化學藥品腐蝕,修復後形成瘢痕性狹窄。②食管腫瘤,多爲食管癌,不同程度阻塞管腔。③來自食管周圍組織的病變從外部壓迫食管形成狹窄,如肺及縱隔的腫瘤、動脈瘤、甲狀腺腫及淋巴結結核等。在狹窄部位的上方常見有食管的擴張及肥厚。
3.2 賁門弛緩不能
賁門弛緩不能(achalasia)發生在食管的中下端及賁門。當食物通過時食管壁肌肉失去弛緩性調節而發生下嚥困難(dysphagia)。食管中下段的管壁平滑肌運動功能受Auerbach神經叢調節。如該處神經節細胞發生器質性或功能性異常,甚至完全缺損時,則發生食管壁肌肉痙攣從而引起本病。由於中下段食管痙攣狹窄常伴發食管上段擴張,賁門部也發生痙攣,其肌層亦顯肥厚。
3.3 食管擴張
食管擴張(dilatation of esophagus)可分爲原發性及繼發性二種。發生在食管狹窄部上方的擴張屬於繼發性擴張,本節僅敘述原發性擴張,可分爲廣泛性擴張及限局性擴張兩種。
1.廣泛性擴張又稱先天性擴張,發病原因不明,食管神經肌肉功能障礙引起全段食管擴張。由於食管全段擴張又稱巨大食管症(megaesophagus)。
2.限局性擴張 食管的限局性擴張即憩室(diverticulum)常分爲膨出性(真性)憩室及牽引性(假性)憩室二種。膨出性憩室常因食管壁平滑肌層先天發育不良,表面的粘膜部分由該處膨出(herniation)所致,多發生在咽、食管交界處,少數發生在食管下段。憩室多突出於後壁,由於憩室的增大在脊柱前方下垂;由於憩室內食物積存常壓迫食管造成狹窄。牽引性憩室常因食管周圍組織的慢性炎症(如淋巴結結核等)造成瘢痕性收縮,牽拉食管壁而形成,多發生在食管前壁,呈漏斗狀擴張。
4 食管的炎症
4.1 急性食管炎
常見的有單純性卡他性及化膿性食管炎二種。卡他性者常因食入刺激性強的或高溫食物引起。化膿性者多繼發於食管憩室有食物瀦留、腐敗及細菌感染時,或形成膿腫,或沿食管壁擴散形成蜂窩織炎,進一步擴展可續發縱隔炎、胸膜炎及膿胸。
壞死性食管炎(necrotic esophagitis)見於某些傳染病如白喉、猩紅熱等。白喉時多由咽喉部的粘膜壞死形成的假膜波及食管引起假膜性食管炎。此外,強酸、強鹼等化學腐蝕劑引起的腐蝕性食管炎(corrosive esophagitis)常發生食管粘膜壞死及潰瘍形成。癒合後可引起瘢痕狹窄。
4.2 慢性食管炎
單純性慢性食管炎常因習慣性攝食刺激性食物,重度吸菸,以及食管狹窄致食物瀦留和慢性淤血等引起。此時由於慢性炎性刺激常有食管上皮限局性增生及不全角化,有時形成食管粘膜白斑(leukoplakia esophagi)。
反流性食管炎(regurgitant esophagitis)是由於胃液返流至食管,在食管下部引起的粘膜炎性病變。引起胃液返流的原因是各種因素引起的食管下段括約肌功能減弱,如嘔吐、食管賁門切除術、胃內容瀦留及置胃管等。反流胃液中的胃酸和胃蛋白酶可損傷食管粘膜使之發生充血、水腫及急性炎性細胞浸潤。表層粘膜上皮細胞脫落形成糜爛乃至潰瘍。晚期,潰瘍處粘膜下層及肌層可有瘢痕形成,引起食管狹窄。
慢性反流性食管炎時食管下段粘膜的鱗狀上皮可被胃粘膜柱狀上皮所取代,稱爲Brrett食管,該處可發生潰瘍或癌變。癌變率可達10%,多爲腺癌。
Mallory-Weiss綜合徵由食管下部至賁門表面粘膜因損傷而發生龜裂並引起大出血。裂隙深度多達到粘膜下層。其發生原因多因暴飲暴食及其它原因引起的激烈嘔吐。上述原因均可引起食管賁門處粘膜發生機械性裂傷。
5 食管癌
食管癌(carcinoma of esophagus)由食管粘膜上皮或腺體發生,佔食管腫瘤的絕大多數。祖國醫學稱本病爲噎隔。患者男多於女,發病年齡多在40歲以上,尤以60歲以上者居多。本病在我國華北及河南地區多發,高發區集中在太行山區附近,河南省林縣是主要高發區。
5.1 病因
飲食因素在本病的病因中較爲重要。曾認爲飲酒、吸菸及食用過熱飲食的習慣與本病的發生有關,但還有待深入研究。在我國高發區調查發現,當地某些糧食及食品中含有一定量的亞硝胺,其檢出率比非高發區高。有些亞硝胺類化合物可以選擇性誘發動物食管癌。此外也查出高發區居民食物常被真菌污染。用這種黴變食物能誘發大鼠前胃鱗狀細胞癌。此外,也有認爲患區地質土壤中缺鉬等微量元素可能是引起食管癌的間接原因,其作用機制有待進一步研究。
5.2 病變
食管癌以食管中段最多見,下段次之,上段最少。可分爲早期和中晚期兩類。
1.早期癌此期臨牀上尚無明顯症狀。鋇餐檢查,食管基本正常或呈管壁輕度侷限性僵硬。病變侷限,多爲原位癌或粘膜內癌,也有一部分病例癌組織可侵犯粘膜下層,但未侵犯肌層,無淋巴結轉移。5年存活率在90%以上,預後較好。本型發現因難,發現率僅達6%左右。有可疑症狀出現時,多通過食管拉網脫落細胞學檢查,以檢出癌細胞確診。幾乎全是鱗狀細胞癌。
2.中晚期癌此期患者已出現臨牀症狀,如吞嚥困難等。肉眼形態可分爲4型:
(1)髓質型:腫瘤在食管壁內浸潤性生長,使食管壁均勻增厚,管腔變窄。切面癌組織爲灰白色,質地較軟似腦髓組織,表面可形成淺表潰瘍。
(2)蕈傘型:腫瘤爲卵圓形扁平腫塊,如蘑茹狀突入食管腔內。此型侵透肌層者較其他類型少見。
(3)潰瘍型:腫瘤表面形成潰瘍,潰瘍外形不整,邊緣隆起,底部凹凸不平,深達肌層(圖1)。
(4)縮窄型:癌組織在食管壁內浸潤生長,累及食管全周,形成明顯的環形狹窄,近端食管腔明顯擴張。
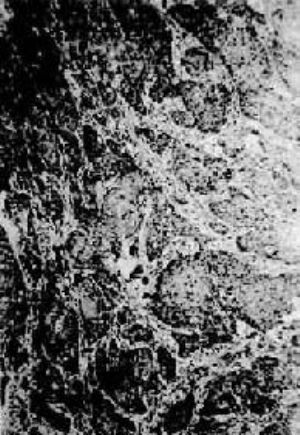
鏡下,組織學上有鱗狀細胞癌、腺癌、小細胞癌、腺棘皮癌等類型。其中以鱗狀細胞癌最多見(圖2),約佔食管癌的90%,腺癌次之。大部腺癌來自賁門,極少數來自食管粘膜下腺體。近年偶有食管燕麥型小細胞癌的報告。
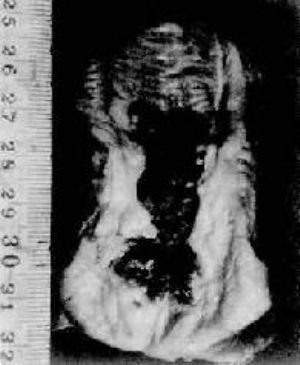
圖1 食管癌
5.3 擴散
1.直接浸潤癌組織穿透食管壁直接侵入鄰近器官。食管上段癌可侵入喉部、氣管和頸部軟組織;中段癌多侵入支氣管、肺;下段癌常侵入賁門、膈、心包等處。受浸潤的器官可發生相應的合併症,如大出血、化膿性炎及膿腫、食管-支氣管瘻等。
2.淋巴道轉移轉移沿食管淋巴引流途徑進行。上段癌常轉移到頸部及上縱隔淋巴結;中段癌多轉移到食管旁及肺門淋巴結;下段癌常轉移到食管旁、賁門及腹腔淋巴結。
食管可發生平滑肌肉瘤、橫紋肌肉瘤、惡性淋巴瘤等,但均甚少見。其總數約佔食管惡性腫瘤的0.5%。此外,因正常食管的4%~8%存在黑色素母細胞,由此可發生惡性黑色素瘤,但其發生率遠較皮膚等其他部位低。