7 概述
眶內容摘除術是治療惡性腫瘤的必要手段。對於眼眶的惡性和良性病變,爲了挽救生命,解除術疼痛,改進外觀,有時需要眶內容摘除術。
全眶內容摘除術包括眼球、眶內軟組織和骨膜,有時包括眼瞼的摘除。切除術範圍要根據病變所累及的部位,決定是否保留瞼皮膚。當然,如腫瘤已侵及眉弓時,應將眉弓一併切除。
隨着現代治療方法的不斷改進,全眶內容摘除術的適應證也在改變。如淚腺惡性腫瘤曾是全眶內容摘除術的適應證,但目前部分病例在擴大局部切除術的基礎上,結合術後放射治療,仍能獲得和全眶內容摘除術一樣的療效。
8 適應症
全眶內容摘除術適用於:
2.眼內惡性腫瘤眶內蔓延。
4.眶內複發性或多次複發性良性腫瘤,如視神經腦膜瘤、淚腺多形性腺瘤、纖維組織細胞瘤等。
5.眶內轉移癌的姑息療法。
6.鼻竇惡性腫瘤侵及眶內化療或放療無效者。
9 手術步驟
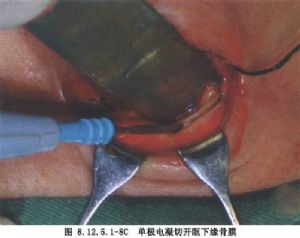
1.術式 眶內容摘除術根據病變範圍不同而採取不同的手術方式:①保留眼瞼及結膜的全眶內容摘除術:外眥切開1cm,翻轉上、下瞼,用長剪自上瞼板上緣和下瞼板下緣的穹隆部分的結膜下分離至內眥,剪開結膜,並使上、下切口兩端於內眥處相連。沿眶隔前面向眶緣方向分離,連續縫合上、下瞼結膜斷端,包裹眼球(圖8.12.5.1-1,8.12.5.1-2)。②不保留眼瞼的全眶內容摘除術:縫合瞼裂,沿眶緣一週切開皮膚、皮下組織,沿眶緣切開骨膜,分離至骨膜下,遊離眶內容後摘除術(圖8.12.5.1-3)。③保留眼瞼皮膚眶內容摘除術:沿上、下瞼緣灰線360°切開皮膚及輪匝肌,在外眥及內眥部匯合切口(圖8.12.5.1-4,8.12.5.1-5)。自輪匝肌下分離至眶緣做眶內容摘除術。內眥部皮膚相對緊張,此切口應注意勿過多切除術野皮膚。





2.切開骨膜及眶內分離 牽拉皮膚暴露眶緣骨膜,用圓刀沿眶緣切開骨膜360°,用剝離子沿顳上象限開始剝離,此外骨壁較平,也較易於剝離。從骨膜下向眶尖分離,剝離鼻上象限,並用刀切斷較堅韌的滑車。在內外眥,緊貼骨壁切斷瞼內、外側韌帶。鼻側眶壁較薄,操作要輕柔。分離至眶上裂及眶下裂時,用剪刀剪開眶上裂的組織(因眶上裂和眶下裂附近眶內容和骨壁粘着),沿骨膜下分離眶下部的眶內容,使全部眶內容遊離。分離內壁時,遇到滑車、眶上神經、篩前、後動脈等均需要電灼後切斷。
分離過程中,內壁最容易因壓力或分離而破裂,應小心剝離。剝離子的方向應始終垂直於內壁,因稍向內方向分離即可使內壁穿孔。由於全眶內容摘除術後,眶內無軟組織,故鼻竇與眶腔相通後,易引起眶內感染或眶-鼻竇瘻。
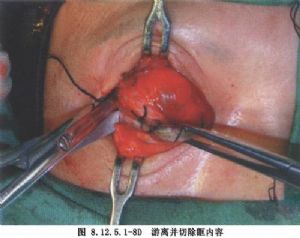
3.摘除眶內容 儘可能將眶內容向後分離,用組織鉗夾住眶內容組織並向上牽拉,用腦膜剪在骨壁和骨膜之間自眶尖內側或外側將眶內容摘除(圖8.12.5.1-6,8.12.5.1-7)。眶內容摘除後,仔細檢查眶尖部,如仍有殘餘瘤組織,應徹底切除;如爲正常眶尖軟組織,則可保留。眶內容摘除時眼動脈出血較兇猛,應當鉗夾後電凝。眶尖及眶上、下裂的出血也要電凝。眶腔填鹽水紗布,壓迫止血。自外向內側切斷眶內容組織時,勿向內壓力,否則易將內壁穿破。


如病變已侵及眶尖,眶內容摘除時應將眶內軟組織切除徹底,並電灼眶尖,清除腫瘤殘餘組織。眶尖部軟組織的切除可至視神經管前端,但應注意眼動脈的出血。
眶上裂或眶下裂的清除術也應徹底。
眶內容摘除後如發現骨壁被侵犯,應將骨壁切除至正常骨骼爲止,或完全切除至鄰近結構,達顱內或顳凹。
4.眶腔處置 眶內容摘除後,眶腔的處置方法有多種:①植皮:不論是否保留眼瞼,眶腔植皮是保持眶腔迅速乾燥的較好方法。左股內側(右側不利於切取皮片)斷層皮片6cm×7cm(皮片中部切數個小口,以便引流),植於眶腔骨壁上,皮片與上、下瞼緣間斷縫合。眶腔內均勻填置凡士林紗條壓迫,使皮片和瞼皮瓣黏附於眶壁,加壓包紮。應用斷層皮片有迅速癒合的優點。一般眶內容摘除術後,眶腔換藥在7~10d後。此時眶腔皮片大部分已成活。過早換藥不利於皮片生長。②眶腔自然上皮化:眶腔不植皮者是讓其眶內自然形成肉芽組織,使眶腔變淺,表面平滑並上皮化,此過程需要幾個月。這種方法適於不保留眼瞼的眶內容摘除術,缺點是需要長期眶腔換藥。③瞼裂縫合:術終時(不保留結膜及瞼板),將上下瞼緣皮膚創面對端縫合。縫合時先做2~3對褥式縫合,再間斷縫合瞼裂。也可在瞼外側置一引流條於眶內,術後48h後取出。不置引流條者術後短期內眶腔有大量滲液,觸之皮下眶腔爲液性波動,一般術後幾周液體逐漸吸收,眼瞼皮膚向眶內凹陷。
此方法適合於病變侵及結膜或瞼板,未侵及瞼皮膚者。此方法簡單,但因無眼瞼結構將來眼眶整形困難。術後短期內CT掃描可見眶腔內有積氣積液,晚期液體逐漸吸收並被纖維組織代替,佔全眶腔深度的1/3~1/2。如眶腔內放置填置物如玻璃,CT可清楚顯示。
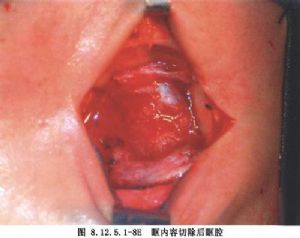
5.其他 在治療淚腺惡性腫瘤時,眶內容摘除術一般還包括淚腺窩的骨壁切除術,淚囊受侵時切除部分眶內側壁。鼻竇惡性腫瘤侵及眶內時,切除上頜骨和篩骨;但切除後的空腔要用組織填塞(圖8.12.5.1-8A~F)。