7 概述
脾-腎動脈吻合術於1956年用於治療左腎動脈狹窄。由於手術方法簡單易行,且手術效果好,後來即被廣泛地應用。少數右側腎動脈狹窄也曾用此法治療。基於:①脾動脈與腎動脈的管徑相近,兩者間的解剖位置很鄰近,脾動脈遊離後有足夠的長度可供與腎動脈吻合和重建;②切斷脾動脈後,脾臟的血運可由胃短動脈的分支所供應,不需行脾切除術,手術時鉗夾脾動脈其遠段仍有搏動;③動脈粥樣硬化時,脾動脈開口很少被累及,其灌注壓足能維持生理性腎血流動力學,不致引起腎入球動脈壁的膨脹力降低而導致一系列的內分泌病理生理變化;④切斷脾動脈遠段,其血管壁本身的營養動脈無破壞,不致引起爾後血管壁的退行性病變及腎動脈成形術後的併發症。
8 適應症
脾動脈-腎動脈吻合術適用於:
經腹主動脈-腎動脈造影顯示腹腔動脈幹及脾動脈無病變,腎動脈近段狹窄遠段正常者,即可施行脾動脈-腎動脈吻合術,左側腎爲絕對指徵,右側者可作爲參考指徵。小兒的腎動脈狹窄更適宜用此法。
9 術前準備
術前2周應停給一般降壓藥,以免術後血壓驟降後,致使生命器官的血灌注量極度減少而發生危象。如血壓特別高,舒張壓高達16~18.7kPa(120~140mmHg)時,短效程的降壓劑如α-甲基多巴(alphamethyldopa)仍可應用,可適當延緩手術時機。心得安可持續至術前。如急需手術,高血壓又不能控制時,可經靜脈注射硝普鈉,可達到手術所要求的條件。
此類病人的血容量較正常減少500~1500ml,術前應該給予補充,以免術後血壓突降而致休克。因繼發性醛固酮增多症及長期利尿治療所致的低血鉀症,在術前應該得到糾正,以降低麻醉及手術對心肌激惹的敏感性。
泌尿系統的任何感染皆應於術前得到控制和清除,腎盂腎炎於術前3周即給予有效的抗感染治療。如存在氮質血癥,應加以適當地糾正。如爲大動脈炎所致的狹窄,需進行綜合性治療,待度過活動期,局部病變穩定後,始可施行手術治療。爲保護已因缺血而損害的腎實質,使之處於最良好的功能狀態,除忌用腎毒藥物外,在術前短期內可給予甘露醇或速尿。全身的肝素治療亦應於手術前開始,以防術後血栓形成。上述兩項治療亦需在鉗夾腎動脈前重複應用,並需維持至手術結束。
11 手術步驟
11.1 1.脾-腎動脈端側吻合術
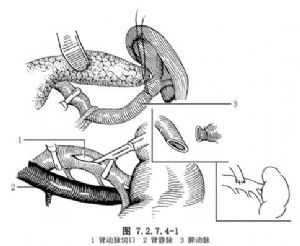
可經腹部橫切口進入腹腔。將結腸旁及其上緣的胃結腸網膜切開,遊離結腸脾曲及降結腸,並推移至內下方牽引開。胃牽拉向上,沿胰腺體尾部的上緣分離,即見與上緣平行的脾動脈。輕輕分離出足夠長度的脾動脈,勿傷及胰腺及保留供向胰腺的分支。以布帶牽引之,在胰腺深面的下緣即暴露出腎動脈。將腎靜脈的某些小分支切斷結紮後,向下牽開,即顯露出腎動脈主幹的全長。將其狹窄部遠段的腎動脈遊離後牽起,選擇好與脾動脈吻合的正常部,將脾動脈在其分支前切斷,遠端以絲線縫扎,在其根部以動脈鉗關閉。脾動脈腔內以肝素鹽液灌洗之。遠段口剪成斜面,腎動脈主幹在控制下,完成脾-腎動脈端側吻合術(圖7.2.7.4-1)。
11.2 2.脾-腎動脈端端吻合術
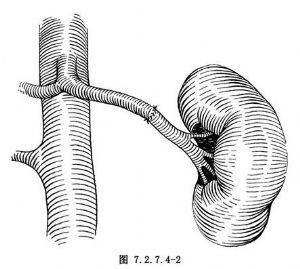
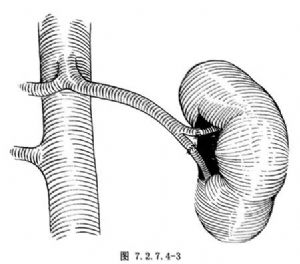
如腎動脈瘤需行切除,則可行脾-腎動脈端端吻合術(圖7.2.7.4-2)。如腎動脈的第1級分支受累,在切取脾動脈時可帶分支,將腎竇剝開後,可行分支間的端端吻合術(圖7.2.7.4-3),但此手術操作技術要求較高。如脾動脈的分支深入脾門不能利用,則可將腎動脈的兩分支縫成1個共同的管腔,再與脾動脈行端端吻合(圖7.2.7.4-4)。

如以脾動脈用於治療右腎動脈狹窄,將遊離切斷的脾動脈經十二指腸後的途徑,與右腎動脈吻合。但所經路程長,需橫跨脊柱,效果不佳,只個別人應用過。近年來倡用肝動脈-腎動脈吻合術後,已不用於右側腎動脈。