4 別名
腦蛛網膜憩室切除術;腦柔腦膜囊腫切除術;腦神經束囊腫切除術;腦Tarlov囊腫切除術;Resection of Arachnoid Diverticula; Resection of Arachnoid Diverticula Leptomeningeal Cysts;Resection of Arachnoid Diverticula Perineural Cysts;Resection of Arachnoid Diverticula Tarlov Cysts
7 概述
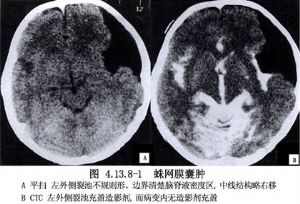
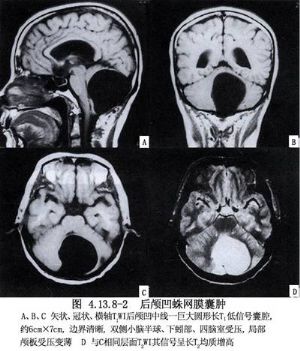
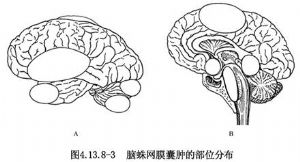
蛛網膜囊腫屬於良性病變,可以發生在腦的各個部位,如外側裂、顳葉前部、大腦凸面、大腦半球縱裂、鞍區、四疊體、斜坡、小腦腦橋角和顱後窩中線等(圖4.13.8-1~4.13.8-3)。
病理可分爲兩類:一是真性蛛網膜囊腫,囊壁全部爲薄層的蛛網膜構成,囊內含腦脊液,與周圍的蛛網膜下腔不相通,多爲先天性的;另一類由不同的繼發因素引起,如外傷、炎症或手術後,由於蛛網膜粘連,腦脊液在蛛網膜下腔積蓄而成囊腔,常有小的通道與蛛網膜下腔相聯,腦脊液注入囊內,逐漸增大。這種囊腫有人稱爲蛛網膜下囊腫,不是真正的蛛網膜囊腫。
囊腫增大,緩慢地引起鄰近的腦部受壓,並可引起顱內壓增高,出現頭痛、顱神經功能障礙、癲癇、肢體肌力減退等症狀。依囊腫部位不同,臨牀症狀可有很大差別,有些很大的蛛網膜囊腫可完全不出現症狀,而有些甚小的囊腫症狀卻很明顯。影像學檢查,外側裂囊腫X線平片常有顳骨鱗部骨質變薄和膨起的徵象,局部也表現隆起。兒童患此症者,因頭顱增大而類似腦積水。CT與MRI檢查最具有診斷價值,可顯出低密度或低信號的顱內囊性佔位病變,囊內容與腦脊液相當,囊壁無增強效應。
12 手術步驟
12.1 1.切口
依囊腫部位決定手術入路與切口。外側裂蛛網膜囊腫,採用顳部小的瓣形切口或直切口開顱,可以滿足手術需要。鞍內或鞍上囊腫,參照額葉下開顱垂體瘤切除術。四疊體部囊腫,參照枕葉下小腦幕上第三腦室後部腫瘤切除術或幕下小腦上入路松果體瘤切除術。幕下囊腫,按其部位在後中線或小腦腦橋角,分別採用枕下中線直切口或乳突後(乙狀竇後)側切口。
12.2 2.顯露病變
常規開顱,切開硬腦膜。淺部囊腫如外側裂和腦凸面之囊腫,即可發現。囊腫部腦組織有受壓,局部呈現較大空隙,囊壁透明、菲薄、內含清潔、無色、透明之腦脊液。視交叉池,四疊體、小腦橋腦角等深部蛛網膜囊腫,牽開腦組織後,易於發現。探查時,避免過早撕破蛛網膜,並進一步查明囊腫範圍,囊腫與周圍腦組織、神經、血管的毗鄰關係。
12.3 3.切除囊腫
此類囊腫之壁,通常不含血管,探查與遊離囊壁時,可將壁層之蛛網膜切除,裏層之蛛網膜則根據粘連情況而定,做全部或部分切除。一般都不致引起大出血。顯微手術有利於深部蛛網膜囊腫切除。
12.4 4.縫合傷口
按開顱術常規關顱。
14 術後處理
開顱術後有條件時,應進行ICU術後監護。無監護條件時也應嚴密觀察病人的意識、瞳孔、血壓、脈搏、呼吸和體溫變化,根據病情需要每15min~1h測量觀察1次,並認真記錄。若意識逐步清醒,表示病情好轉;如長時間不清醒或者清醒後又逐漸惡化,常表示顱內有併發症,特別是顱內出血,必要時應做CT掃描,一旦證實,應及時送手術室,清除血腫,徹底止血。有嚴重腦水腫者,則應加強脫水治療。開顱術中出血較多者,術後應注意補充血容量,維持正常血壓。但輸血、補液不宜過多過快,以免加重腦水腫。呼吸道應保持通暢,短期內不能清醒者應行氣管切開。術後應給予吸氧。
麻醉未清醒前應仰臥或側臥。清醒後應予牀頭抬高20°~30°,以利於頭部血液迴流,減輕水腫反應。爲防止墜積性肺炎和褥瘡,應定時翻身,這對癱瘓或昏迷病人尤爲重要。
手術切口有引流者,術後24~48h內應嚴密觀察引流量,敷料溼時應及時更換。拔除引流後,無菌切口一般無需再換藥,直至拆線。但有感染徵象或已感染切口,或有滲漏者應及時更換敷料。
術後24~48h一般不予飲食,以免嘔吐。頻繁嘔吐可增加顱壓,爲術後一大禁忌。吞嚥障礙病人,食物易誤吸入氣管,引起窒息或吸入性肺炎,必須在完全清醒後,試行少量進食,證明無問題時方可進食。昏迷或吞嚥障礙短時間不能恢復者,腸鳴音恢復後可置胃管鼻飼。