1 概述
Lown、Ganong、Levine於1952年報道了一種呈現短的P-R間期(<0.12s)和無δ波的正常QRS圖形心電圖表現。可伴有陣發性室上性心動過速或心房撲動、心房顫動伴以快速的心室率,故稱爲短P-R綜合徵,亦稱James束型預激綜合徵或LGL綜合徵。短P-R綜合徵只是構成短P-R間期綜合徵的一部分。其他如房室結過小、心交感神經張力增高、房室結內旁路及房室結雙徑路等均可形成短P-R間期綜合徵。
4 別名
James束型預激綜合徵;LGL綜合徵;Lown-Ganong-Levine syndrome;short P-R interval syndrome;短P-R綜合症;勞-甘-萊綜合徵
8 發病機制
短P-R綜合徵的解剖基礎是存在James旁路(亦稱房室結旁路),它是後結間束的一部分纖維,繞過房室結頂部而止於房室結的下部或房室束,因而P-R間期縮短,不直接進入心室,因而無δ波、QRS波時間正常,且爲折返提供了基礎條件,故可併發房室結折返性心動過速或快速性心房顫動或心房撲動。但是,近年來對James束的起止點,甚至是否真正存在都還存在着分歧。
9 短P-R綜合徵的臨牀表現
不伴有心律失常的短P-R綜合徵的患者,可無任何臨牀症狀。伴有心律失常的短P-R綜合徵患者,則視心律失常的類型及心血管疾病的臨牀背景。而出現相應的臨牀症狀和血流動力學改變,如心悸、胸悶、氣短、頭昏、暈厥等症狀。短P-R綜合徵易合併陣發性室上性心動過速(AVNRT等),其發生率較WPW綜合徵合併室上性心動過速要低,只佔50%或以下,頻率很快,多在200次/min以上,節律規則。部分患者可出現心房撲動或心房顫動。
11 輔助檢查
11.1 心電圖檢查
①P-R間期<0.12s(圖1)。
②QRS波正常,無δ波。
③P-J間期縮短。
④不出現繼發性ST-T改變。
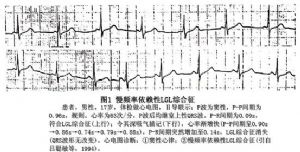
①短P-R綜合徵主要是房室結內傳導時間的縮短,故P-R間期<0.12s,但大多爲0.08~0.11s。有時P波增寬,甚至進入QRS波內,以至P-R間期消失。
②P-R間期<0.12s,並不是短P-R綜合徵所特有的,要注意鑑別:
A.異位的心房節律,例如竇房結尾部靠近冠狀竇處發出的衝動,P-R間期可小於0.12s。冠狀靜脈竇起搏心房也可出現。
B.等律性房室分離,繫心房和心室的激動是分離而鉤攏所致P-R間期“縮短”。
C.在伴有心房疾病時P-R間期可延長。
E.短P-R綜合徵不出現繼發性ST-T改變,如有ST-T改變,則與短P-R綜合徵無關。
G.有時短P-R綜合徵的心電圖特點可消失,呈隱匿性,此時診斷困難。有人指出,有些不明原因的心房顫動是由於間歇性短P-R綜合徵所致。
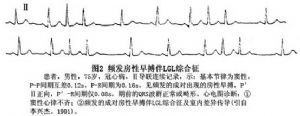
①隱匿性短P-R綜合徵:有人認爲約50%的短P-R綜合徵患者平時呈隱匿狀態,僅在某些情況下一時性出現,例如房性期前收縮的刺激、阿托品試驗等(圖2,3,4)。其產生機制可能是:A.James束存在着4相阻滯,因此提前出現的房性激動可能經此提前下傳心室。而相對延遲出現的竇性激動則不能通過James束下傳,而僅能經正常途徑下傳;B.James束某處有前向阻滯區,但房性節律點卻位於該阻滯水平以下,因此其激動可沿James束下傳,而位於阻滯水平以上的竇性激動則在經James束下傳時受阻。又如阿托品對房室和旁路的迷走神經影響並非平行,它對旁路的影響大於對房室結的影響,致旁路的有效不應期一度短於房室結的有效不應期,竇性激動便優先通過旁路下傳,使隱性短P-R綜合徵顯性化。隨着阿托品影響消失,兩者又恢復了各自固有的有效不應期,短P-R綜合徵便從顯性又變爲隱匿性。
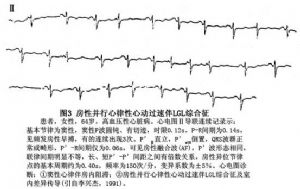

②頻率依賴性短P-R綜合徵:其特點同頻率依賴性WPW綜合徵(圖5)。
③James束內文氏現象:與Kent束內文氏週期相似(圖6)。


④短P-R綜合徵伴發心律失常:短P-R綜合徵本身可伴發心律失常。梁壽彭報道106例短P-R綜合徵中有40例(佔38%)伴有心律失常,室上性心動過速佔22.5%,房性期前收縮佔20%,心房顫動佔20%,交接區期前收縮佔7.5%,交接區性心動過速伴下行二度阻滯2.5%,室性期前收縮12.5%,房性期前收縮+室性期前收縮7.5%,室性心動過速7.5%。女性多於男性。40例中有18例有器質性心臟病。北京阜外醫院報道的55例短P-R綜合徵中,13例有房室結加速傳導佔24%。其中9例伴有隱匿性及順向型房室折返性心動過速,5例伴有房室結雙徑路,1例爲房室結折返性心動過速,3例有心房撲動/心房顫動發作,9例兼有房室結加速傳導及順向型房室折返性心動過速,心動過速的平均周長爲(283±15)ms。
11.2 電生理檢查特點
(1)希氏束電圖特點:短P-R綜合徵即房室間短路的特徵,應當是房室傳導時間縮短,90% 以上是房室結內傳導速度加快所造成的,稱爲加速的房室結傳導,其心房內傳導和希-浦系統傳導是正常的。A-H間期常小於60ms。
(2)心房增速調搏檢查:單純用希氏束電圖往往還不能明確揭示出短P-R綜合徵的特點。可藉助心房調搏法,以及某些藥物反應進一步明確診斷。短P-R綜合徵經用心房增速調搏後有下列特點:①房室交接區的有效不應期縮短;②房室結傳導速度快。當心房調搏頻率增快時,也即調搏週期縮短時,可以呈現出下述三種不同類型的反應:
①第一型:心房調搏週期縮短,但LRA-H並不延長,或只有少許延長。這提示房室交接區有一很重要的短路,即心房-希氏束短路。此型患者可能最容易發生快速性心房顫動、心房撲動等。有報告心房調搏到170次/min時引起心房顫動。
②第二型:隨着調搏頻率增快,LRA-H逐漸延長,但延長的幅度不很大,常<100ms。當心房調搏頻率達200次/min時,仍可保持1∶1房室傳導。這提示房室結內有一加快傳導的途徑,但並不一定有一解剖意義的旁路。
③第三型:混合型。即心房增速調搏時,當週期開始縮短時,LRA-H不變,或少許延長;但當調搏週期縮短到一定程度時,LRA-H可突然延長,形成跳躍現象,這可能是由於房室交接區有兩個不同的有效不應期的傳導通道。有人統計認爲這是最常見的一型,也是容易出現折返性心動過速的一型。
11.3 對心房程序期前刺激
此與心房增速調搏刺激反應很相似。最多見的是隨着心房期前刺激的配對間期(A1-A2)縮短,A-H間期平整地輕度延長。有房室結雙徑路反應者比心房調搏刺激時多一些,特別是基礎刺激周長(S1-S1及A1-A1)較短時,因爲基礎周長短則房室結的不應期長,易於顯露房室結雙徑路的電生理現象。A1-A2逐漸縮短時,A2-H2逐漸延長,形成一緩和的曲線。有時可有跳躍現象,提示有房室結內雙徑路的曲線。
在心房程序期前刺激,特別是基礎周長較短時,在刺激過程中A-H、H-V間期短而不變者,則提示存在心房-希氏束旁路。因爲旁路爲普通心肌,基礎周長短則不應期也短,故期前刺激並不使傳導時間延長。如果基礎心律的心動週期很短時,心房刺激可引出A2-H2明顯延長,則說明短路是在房室結內(加速纖維或附着在房室結內)。
11.4 藥物反應
普萘洛爾可使房室結傳導變慢,但對旁路及心房肌無影響。靜注普萘洛爾後,A-H延長,提示短路是在房室結內的組織中或是附着在房室結的短路。
11.5 房室結有效不應期的測定比較
短P-R間期(P-R<0.12s)伴室上性心動過速史者的房室結有效不應期比正常P-R間期者房室結有效不應期要稍短一些,但差異並不顯著。而房室結加速傳導伴有室上性心動過速史的患者房室結有效不應期要比P-R間期正常伴室上性心動過速史者爲短。
11.6 室房傳導
短P-R綜合徵室房傳導即室房逆傳時間的測定,顯示房室結加速傳導的患者,其室房傳導均好,有或無雙徑路時、及有或沒有伴發室上性心動過速時,其室房逆傳時間均無明顯差異。顯示心房-希氏束旁路的患者,大多沒有室房傳導,少數有室房傳導者其傳導功能亦比房室前傳要差。
臨牀上經常發現某些患者心電圖P-R間期≤0.12s,而陣發性室上性心動過速史又不十分肯定,不能確診爲LGI綜合徵,此時應進行電生理檢查。
12 診斷
短P-R綜合徵診斷的電生理依據主要包括:
1.希氏束電圖 A-H間期<60ms,H-V間期正常。
2.心房調搏時P-R(或A-H)間期遞增量<100ms。
4.心電圖P-R間期≤0.12s(圖7)。

13 短P-R綜合徵的治療
無併發症的預激綜合徵的治療:對於體檢心電圖發現有預激綜合徵,但無併發症發生者,不需治療,但需追蹤觀察。
13.1 發作期的藥物治療
由於心室預激的存在而引起的快速性心律失常,尤其是發作頻繁引起血流動力學改變而有症狀者,應立即行藥物治療。
(1)順向型(前傳型)房室折返性心動過速發作時的治療:詳見 “陣發性室上性心動過速的治療”。
(2)預激綜合徵合併心房顫動(心房撲動)時的治療:一些學者把預激綜合徵合併心房顫動及合併逆傳型房室折返性心動過速,總稱爲預激綜合徵合併QRS波增寬的快速性心律失常。約有30%的預激綜合徵合併快速性心律失常,在心電圖上QRS波畸形增寬。發作時急診處理的緊迫性,取決於心動過速時心室率的快慢和血流動力學受影響的程度。
①血流動力學情況不好(伴有嚴重低血壓等)或尚好,心律失常心動過速快而持續時間較長者,應首選電覆律(除非無復律設備或有電覆律之禁忌證)。
②血流動力學情況尚好,心律失常心動過速尚能耐受,應先試用藥物治療。應選用可延長房室旁路的不應期和抑制其傳導功能的藥物。
A.普羅帕酮:常爲首選藥。劑量70mg或1.0~1.5mg/kg,用5%葡萄糖液20ml稀釋後緩慢靜脈推注,注射時間應大於5min,通常在5~7min。如無效,在15~20min後可重複應用一次。多數患者使用70~140mg即有效。普羅帕酮(心律平)可延長房室結、旁路前向和逆向有效不應期,延緩或阻滯旁路前向和逆向傳導,抑制異位搏動,因而可終止心動過速或減慢心室率。靜脈推注普羅帕酮(心律平)後,復律和心室率減慢者約各佔一半,平均劑量107.9mg(70~190mg)。普羅帕酮(心律平)使用時應注意以下兩點:a.少數患者用藥中心室率可能增快,因而心律失常加重。這可能與該藥延緩房內傳導,減慢心房率,導致房室結或旁路1∶1傳導有關。例如用藥前爲2∶1傳導,用藥中因心房率減慢導致1∶1傳導,心室率倍增;b. 普羅帕酮(心律平)對心肌收縮力有抑制作用,尤其劑量大或心功能差者,可於復律後發生低血壓狀態。如能嚴格掌握指徵,該藥是安全有效的。
B.普魯卡因胺:有人主張作爲首選藥物,劑量0.5g溶於40ml液體中(5%葡萄糖),靜脈緩慢推注10min,即50mg/min(適用於成年人),至總量10~14mg/kg,有效率爲88%。普魯卡因胺能明顯延長旁路前向有效不應期,可中等程度延長逆向有效不應期及顯著延長P-A間期。
C.胺碘酮:胺碘酮終止預激綜合徵合併心房顫動或心房撲動急性發作,有效率可達80%。劑量爲每次3mg/kg,用5%葡萄糖液或生理鹽水20ml稀釋後緩慢靜脈推注,速度爲15~20mg/min爲妥。如10~15min後無效可重複一次,不能超過總量9mg/kg。宋有城報告12例次急性發作時,靜脈推注胺碘酮平均劑量爲455.8mg(150~900mg),終止發作者5例次,未復律而心室率減慢者3例次,心室率增快4例次;有半數以上例次患者於靜脈推注胺碘酮中發生血壓下降,被迫停止用藥而施行電覆律。國內報道尚少,須積累資料,靜注胺碘酮心室率增快,可能與藥物引起的低血壓效應,導致交感神經興奮,兒茶酚胺釋放,促使旁路加速傳導有關。心室率增快和低血壓均有加重心肌缺血,誘發室性心動過速或心室顫動之潛在危險,應予以警惕。
D.其他藥物:a.氟卡尼:可考慮應用,劑量爲1~2mg/kg,用5%葡萄糖液20ml稀釋後緩慢靜脈推注,或以0.2mg/kg持續靜脈滴注,最大劑量不超過150mg。b.奎尼丁:對心房顫動的轉復效果雖好,但口服轉復較慢。c.利多卡因:對WPW綜合徵合併心房顫動或心房撲動者亦具有一定療效。一組報告3例次,結果用利多卡因後,復律2例次,心室率減慢1例次。但有報告旁路前傳不應期短者不宜應用利多卡因,它可使心室率增加,發生心室顫動等不良作用。因此,宜在監護並準備好電除顫器的情況下用此藥爲妥。d.β受體阻滯藥:對旁路無作用,不宜單用,不宜與延長房室結不應期以及延緩或阻滯傳導的藥物合用。此外,也有加快心房顫動發作時心室率的報告。
E.洋地黃製劑毛花苷C(西地蘭)、維拉帕米(異搏定)應禁用。洋地黃製劑毛花苷C(西地蘭)可使患者的旁路前傳不應期縮短,而正常的房室傳導系統被阻滯,則更多的心房激動將通過旁路下傳心室,使心室率突然增快,並可導致心室顫動的發生。故應禁用。維拉帕米(異搏定)對旁路不應期的直接作用較小,但可通過以下兩方面使心室率增快和血流動力學惡化:a.抑制房室結傳導而使心房激動由旁路下傳;b.通過低血壓作用而反射性興奮交感神經系統,縮短旁路有效不應期,故應禁用。有心房顫動史的間歇性預激綜合徵患者也應禁用維拉帕米(異搏定)。如果經上述藥物治療無效或因心律失常加重或病情發展危重者、血流動力學障礙加重者,均應即刻施行同步電覆律。大多數患者經復律一次成功,且多無併發症,提示電覆律較爲安全、可靠。
13.2 發作間歇期的治療
對於預激綜合徵合併心動過速發作次數少、持續時間短,症狀不明顯且能自行轉復的間歇期患者,可以不必治療。但應避免過勞及其他誘發因素。如有房性期前收縮、室性期前收縮等發生應服用普羅帕酮(心律平)、美西律(慢心律)等予以糾正,可減少心動過速的發作次數。
對於預激綜合徵合併心動過速發作次數頻繁的間歇期患者,應長期服用上述治療有效藥物的維持量預防復發,也可通過心臟電生理檢查誘發心律失常的方法來篩選有效的預防藥物。
在間歇期時,對發作頻繁的患者,應採用根治的方法。目前大多采用射頻消融術,成功率可達95%以上。
13.3 同步直流電心臟電覆律
電覆律(功率100~200J)對終止房室折返性心動過速和預激綜合徵合併心房顫動都有效,當後者由於預激使心電圖中QRS波增寬且畸形,因而與室性心動過速難以鑑別,以致選用藥物發生困難時,以及由快速心律失常導致血流動力學有明顯障礙時尤爲適用。復律後仍需用藥物來維持。
13.4 預激綜合徵的外科治療
在導管射頻消融術未開展前,對預激綜合徵進行外科治療,切斷或用無水酒精注射或局部冷凍旁路,取得了較好的療效,治癒率爲80%。但是外科手術法由於創傷大,難以廣泛應用,已被導管射頻消融術所取代。僅在某些特殊情況下,例如伴有預激綜合徵的先天性心臟病或後天性心臟病需要手術者。可考慮同時行外科手術法治療預激綜合徵。
13.5 預激綜合徵的導管射頻消融治療
1987年以來,經導管射頻消融(RFCA)治療預激綜合徵合併快速性心律失常已取得了極大的成功。導管射頻消融術治療預激綜合徵的評價:
13.5.1 預激綜合徵經導管射頻消融的適應證
①Ⅰ類:
A.有症狀的持續性房室折返性心動過速,藥物治療無效或病人不能耐受,或不願長期服用抗心律失常藥物控制上述心律失常者。
B.心房顫動或其他快速房性心律失常伴旁路前傳所致快速心室率患者,藥物治療無效或病人不能耐受,或不願長期服用抗心律失常藥物。
②Ⅱ類:
A.電生理檢查或消融治療其他心律失常過程中證實的房室折返性心動過速,或心房顫動伴旁路前傳所致快速心室率患者。
B.無症狀的預激綜合徵患者,由於自發性快速心律失常和異常心電圖可能影響患者的生活、就業、重要活動和精神狀態以及公共安全。
C.心房顫動伴有旁路前傳,但心室率不快。
③Ⅲ類:藥物治療有效並能耐受其治療的房室折返性心動過速患者,更願長期服用藥物而非消融控制心律失常。
13.5.2 射頻消融安全性高
是用低能量射頻電流經導管消融。由於它沒有直流電擊所帶來的心肌明顯的熱損傷,不需全身麻醉,不產生氣壓傷,一般不導致心肌穿破,亦很少誘發心律失常,可以多次、多部位發放射頻電流消融,而患者無任何感覺和痛苦。
13.5.3 射頻消融的成功率
可達90%以上。但成功率明顯地與術者的經驗有關。多條旁路消融治療成功率爲93.1%,單條旁路消融治療成功率爲96%。左側旁路治療成功率爲99.1%,右側旁路治療成功率爲97.5%。
13.5.4 射頻消融旁路治療預激綜合徵的複發率與失敗率
射頻消融術後1年內預激綜合徵複發率爲1%~9%,單旁路複發率(1年內)爲1.9%,多旁路複發率(1年內)爲7.6%。左側旁路複發率(1年內)爲1.5%,右側旁路爲4.1%。如復發可再次行射頻消融術治療,成功率仍很高。射頻消融治療失敗病例中隱匿性預激佔34%。