4 別名
人工全肩關節置換術;total shoulder replacement
7 概述
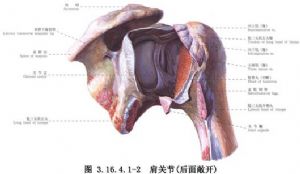
全肩關節置換即人工肱骨頭置換加肩胛盂表面置換。這一手術對肩關節疼痛的緩解率可達80%~90%;由於肩關節原發病變、醫師的技術水平以及患者對治療配合的積極性等方面的不同,肩關節活動和功能恢復的差異較大;全肩關節置換的使用壽命與其他關節置換相同,甚至優於其他關節置換,大宗長期隨訪結果翻修率低於10%,肩胛盂假體鬆動率平均只有4.3%。術後肩關節功能的恢復與肩袖和三角肌的重建與康復、假體植入方向等密切相關,因此,全肩關節置換術是一個難度很高的手術。手術相關解剖見下圖(圖3.16.4.1-1,3.16.4.1-2)。

8 適應症
全肩關節置換手術適用於:
主要適應證爲涉及肱骨頭及關節盂兩側病變所致疼痛,其次爲功能和運動障礙。包括:
1.骨性關節炎 包括原發及繼發性二類。因爲89%~95%病人的肩袖保持完好,是人工肩關節置換的較理想適應證。
2.類風溼關節炎 當肩袖病變發展至不可逆及伴有骨質缺損時,儘管人工肩關節置換仍可有效地緩解疼痛,但功能恢復往往不能令人滿意,應鼓勵病人早期手術。
3.創傷性關節炎 晚期具有與骨關節炎類似的病理變化,唯其常伴有肌肉、關節囊的損傷及瘢痕,有時還合併有血管、神經損傷,應對患者的軟組織結構條件進行仔細的評價。
4.肩袖損傷性關節病(cuff tear arthropathy) 這是最難處理的關節病之一。人工全肩關節置換可緩解疼痛,但由於廣泛的肩袖損傷難於修復,只能進行有限的康復訓練(limited rehabilitation goals),以增加關節的穩定性。
9 禁忌症
1.近期或活動感染 儘管在擁有第3、4代抗生素及含抗生素骨水泥的今天,有些醫師已不將感染作爲人工關節置換的禁忌證,但大多數醫師,在一般情況下仍視其爲禁忌。
2.三角肌及肩袖癱瘓 人工肩關節保持了肩胛盂與肱骨間的空間,本身並無功能,缺少動力的人工肩關節置換是無意義的。這種病人,如有肩關節疼痛症狀,可選擇肩關節融合術。如爲三角肌或肩袖單個癱瘓則不是禁忌證。
10 術前準備
1.瞭解病人肩部疼痛的程度,以確定手術指徵。對疼痛性質加以分析、鑑別,排除頸部疾病所致疼痛及功能障礙。
2.查體應從頸部開始,詳細瞭解肩關節功能障礙的程度。檢查肩袖組成、三角肌的肌力,必要時用肌電圖鑑定。對肩鎖關節亦應仔細檢查,以判定是否一併做成形手術。
3.術前拍攝標準正側位X線片。在肩胛骨平面上,肩關節內旋、外旋、中立位的後前位X線片可較好地顯示肱骨頭病變。側位片可清晰顯示盂肱關節間隙和關節軟骨受累情況。CT及MRI將爲術前瞭解肩關節病變提供更多的資料。
12 手術步驟
1.切口 自鎖骨前緣,經喙突,沿三角肌前緣,止於三角肌的肱骨止點,長約10cm(圖3.16.4.1-3)。

2.用頭靜脈來確認胸大肌、三角肌間隙。直視下分離三角肌,於肱骨幹的止點切開其前部,防止損傷腋神經分支。將頭靜脈與三角肌一起牽向外側,切開胸大肌止點的上1/3。如胸大肌攣縮,可將其止點完全切斷,但需注意勿傷及其下方的肱二頭肌長腱(圖3.16.4.1-4)。與胸大肌三角肌間隙平行,切開胸鎖筋膜,向上至喙肩峯韌帶。結紮位於喙肩峯韌帶前緣的喙肩峯動脈肩峯支。將肱二頭肌短頭及喙肱肌牽向內側。
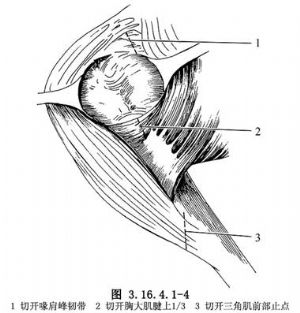
3.切開喙肩峯韌帶,檢查肩鎖關節。根據臨牀症狀、體徵,可用骨突切除或Mumford鎖骨切除術。一旦做了鎖骨外側端切除,需重建斜方肌及三角肌的止點。上臂外展25°,將三角肌用紗墊保護後,進一步向外側牽開。切除部分肩峯下滑囊壁,清理肩峯下間隙。
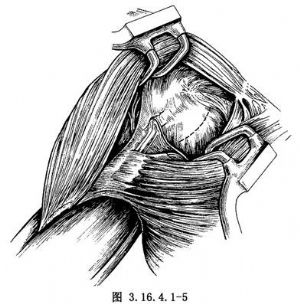
4.將肩關節屈曲,外旋,結紮位於肩胛下肌下緣的旋肱前血管。在切開肩袖之前,屈肘90°,試將肩關節外旋。如外旋無受限,於小結節內側1cm處切開肩胛下肌腱及關節囊(圖3.16.4.1-5)。由於長期固定及病變,多數病人外旋受限。如被動外旋<30°,則需延長肩胛下肌肌腱。切斷肩胛下肌腱前半份後,轉向水平平面向內側切開至腱-肌結合部。將肩胛下肌牽向內側,沿關節盂內側切開關節囊,上至肩袖間隙上界,必要時可延長至喙突基底部。保留關節囊在肱骨的附着,備作肩胛下肌延長用(圖3.16.4.1-6)。如此可延長肩胛下肌2.0cm,且不影響肩關節的前方穩定性。

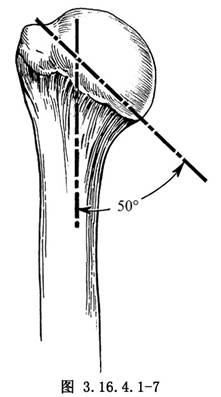
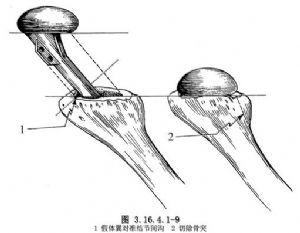
5.外旋、後伸、外展,使肱骨頭脫出。清理滑膜、滑囊及遊離體,修整肱骨頭邊緣的骨突,以確定關節面邊緣。清除肱骨頭下方骨突時,注意避免損傷腋神經。參照肱骨頭假體圍領的位置,確定肱骨頭截骨的高度及角度,一般與肱骨幹縱軸成50°(圖3.16.4.1-7),過多切除肱骨頭將影響肩袖的張力,並可能造成大結節的撞擊。人工肱骨頭要高於大結節且後傾30°~40°(只有在陳舊性肩關節後脫位時,纔可將肱骨頭後傾角減少至中立位),以增加關節穩定性。截骨方向爲肱骨外旋35°,垂直於水平面(圖3.16.4.1-8),用寬骨刀或電鋸由前向後截除肱骨頭。切除的骨量不要太多,應僅切除肱骨頭的關節面部分。這一過程中,要避免損傷大結節及其前方的岡上肌腱、肱二頭肌長腱。再進一步清除肱骨頭下、後方的骨突。對肱二頭肌間溝的骨突及肉芽組織也要清理。根據所使用的假體的工具進行擴髓和銼髓,擴髓進針點應在肱骨頭截面的偏外側,在肱二頭肌溝後1cm。多數病人肱骨較疏鬆,需防止骨折。插入試模(圖3.16.4.1-9),檢查假體高度,後傾及頭厚是否合適,挑選與截除的肱骨頭高度匹配的肱骨頭假體型號。去除試件。

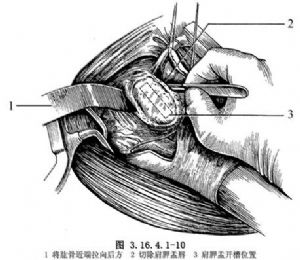
6.上臂外展,鬆弛三角肌。置一拉鉤於肩胛盂脣後方,將肱骨近端拉向後方,切除關節盂脣,但要保留肱二頭肌長頭止點(圖3.16.4.1-10)。在關節盂前方及下方安置Darrach拉鉤,以保護腋神經並進一步顯露關節盂。用Cobb剝離器清除關節軟骨。
檢查肩胛盂有無磨損和骨缺損,去除殘留的肩胛盂軟骨。通常肩胛盂後方破壞,需要把肩胛盂前緣磨深以重建正確的傾斜度,多數公司的工具中備有關節盂磨銼,但對於較緊的關節用高速磨鑽可更好地磨出關節盂面。去除軟骨時應確保不超過軟骨下骨,因爲關節盂假體需要完整的軟骨下骨板支撐。不論肩胛盂假體是靠龍骨突還是栓固定於關節盂穹隆,假體都應放於喙突基底下的中央,以減少肩胛頸穿孔的危險。比如後緣磨損明顯時,如果前緣沒有降低,則假體將過度後傾,會發生肩胛頸前緣穿孔,如果肩胛頸穿孔,在填充骨水泥前,從切除的肱骨頭上取骨松質填於骨缺損,防止骨水泥滲出,避免對肩胛下神經造成熱損傷。爲牢固固定和減少鬆動的危險,肩胛盂假體必須牢固安放於肩胛盂的軟骨下骨上,不能有任何搖擺,關節盂假體安放位置差時,不能用骨水泥調整。使用骨水泥前,用脈衝沖洗清理關節盂穹隆,去除骨屑和血液。把浸有腎上腺素或凝血酶的紗布填入骨槽或釘孔內進行止血。在骨水泥固化的早期填充骨水泥,然後用血管鉗把紗布塞入骨槽或釘孔,對骨水泥加壓,重複此過程3~4次,只在骨槽或釘孔內放置骨水泥,而軟骨下骨上不放骨水泥。插入關節盂假體,用拇指持續加壓直到骨水泥硬化,也可用公司配備的把持關節盂假體的加壓器械。
如果肩胛盂有骨缺損,則需要植骨。缺損分爲輕型、中央型(較大的腔隙缺損)、邊緣型或節段型。中央骨缺損最多見於類風溼關節炎,可在肩胛盂中央鑽一骨孔,判斷肩胛盂頸的深度,深度<1cm者必須植骨,通常用取自肱骨頭的骨質進行局部植骨。後側邊緣型缺損可不植骨,通過前傾肱骨假體來抵消肩胛盂增大的後傾,使二者之和爲30°~40°,也可用磨鑽磨低較高的邊緣來匹配較低的邊緣,缺損較大時,可植骨或用大號假體。Dutta等根據關節盂磨損的程度,提出了相應的處理方法:1~2mm的輕度磨損,把較高邊緣磨低以匹配較低邊緣;3~5mm的磨損,磨低較高邊緣,但後傾稍大,通過股骨假體前傾來調節;>5mm的磨損,植骨並用螺釘固定或用大號假體。
如果用骨水泥固定,按標準方式準備肱骨髓腔,用脈衝沖洗並擦乾髓腔,用骨水泥槍和骨水泥塞對骨水泥進行加壓。爲重建三角肌的張力,避免肩部不穩和肌力弱,必須選擇高度合適的肱骨頭。肱骨頭復位後,肱骨頭應能在關節盂邊緣上前後移動約肱骨頭直徑的50%。肩胛下肌必須足夠長,以便重新附於肱骨,選用的肱骨頭型號應使外旋達到滿意的程度。
7.檢查有無肩袖損傷,小的肩袖撕裂可用邊-邊或端-端縫合來修復。多數肩袖撕裂,通過肌腱鬆解後,可再重建。如果肌腱不能進行充分遊離,可將肩胛下肌上半部及小圓肌腱向上轉移來閉合缺損(圖3.16.4.1-11)。

8.在肱骨上鑽孔,並預置肩袖縫合線。老年人常規用骨水泥來固定人工肱骨頭,青壯年肱骨近端骨質良好可做緊壓配合(press-fit)固定,屈肘,以肱骨內、外上髁平面作參照,使肱骨頭假體後傾30°~40°,或使人工肱骨頭柄上的固定翼恰位於肱二頭肌間溝的後方,以此來保證人工肱骨頭後傾(圖3.16.4.1-12)。在中立位,肱骨頭應指向肩關節盂,並稍高出大結節。

9.肩關節復位。檢查肩關節的活動度及穩定性,上臂置於中立位,人工肱骨頭應指向肩胛盂中心。如傾斜角適當,上臂應可外旋90°而無脫位或半脫位。牽引上臂,以檢驗三角肌張力。徹底沖洗關節腔。
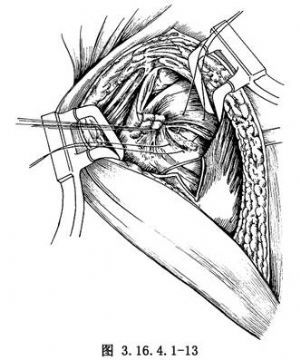
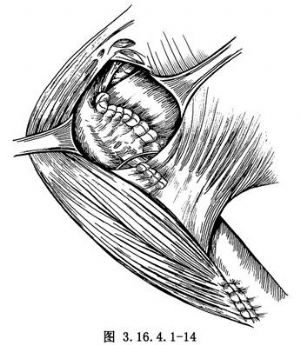
10.縫合肩袖之前,須檢查肩胛下肌的滑動度。由於病變影響,肩胛下肌常在喙突基底及頸部粘連。修復前,應鬆解粘連。一般僅修復肩胛下肌,不縫合關節囊(圖3.16.4.1-13)。如肩胛下肌攣縮可行Z形延長。縫合肩袖時,應將上臂外旋40°,用不吸收縫線閉合肩袖間隙,內翻縫合,使肩峯下間隙無線結(圖3.16.4.1-14)。安置負壓引流管,縫合胸大肌三角肌間隙。閉合切口。
13 術中注意要點
除與其他人工關節置換手術一樣,嚴格無菌技術、脈衝沖洗創口、安置負壓引流等外,一定要認識到術後肩關節功能在很大程度上取決於肩袖、三角肌等軟組織結構。這一觀點應貫徹於手術中。包括儘可能避免遊離三角肌,牽拉時,要將三角肌、肩胛下肌保護好,以期術後儘早恢復功能。肩胛下肌攣縮需延長,以克服外旋障礙。對肩袖撕裂要進行修補,注意保護腋神經。人工肩胛盂安放在中立位,不得有傾斜,其背部與肩胛骨要緊密接觸,注意骨水泥應用技術,減少肩胛盂假體鬆動。肱骨頭截除高度、角度(包括與縱軸的夾角及後傾角)要準確,以維持肩周結構的正常張力。當病變廣泛時,不要忽略肩鎖關節結構的處理。
14 術後處理
2.負壓引流管視引流量於3d內拔除。
3.用三角巾及繃帶將上臂固定於胸壁4~5d。肩袖難以修復的病人則置於外展、稍外旋位,用支架固定。
4.術後康復對關節功能及穩定至關重要。不同的三角肌及肩袖條件,康復目的及計劃亦不同。肌肉完好或雖經剝離,修復後仍有良好功能者,可望恢復全部功能及活動。康復分3個階段。首先進行局部熱療及被動活動;第2階段爲主動活動;第3階段爲進一步的肌肉牽拉及抗阻力練習,其中以恢復三角肌前部及外旋肌的功能最爲重要。具體康復方案見表3.16.4.1-1。

15 併發症
全肩關節置換手術的主要併發證爲:
1.人工肩胛盂鬆動 多數人工肩關節置換病人術後X線片上可見人工肩胛盂周圍有透光帶,但大多無症狀或不加重,不需手術翻修。對於這一現象尚有不同認識。因多數病人術後即刻X線片已有此透光帶,故強調用骨水泥固定肩胛盂假體之前,應清除肩胛骨髓腔內的骨質並保證骨髓腔乾燥。這在術中不易達到,可將一塊骨水泥先填入骨髓腔內,在其變硬之前取出,藉以粘除骨屑,然後迅速另充入骨水泥。
2.肱骨骨折 由於病變固定,肱骨常有骨質疏鬆,擴大髓腔或插入假體可能使其折斷。一旦骨折,可更換長柄人工肱骨頭來固定骨折。
4.盂肱關節不穩。
(1)人工肱骨頭置換術。
(2)肩關節翻修術:文獻報道初次肩關節置換術的翻修率爲5%~10%。主要指徵爲解除疼痛。恢復肩關節的活動、肌力、功能和穩定屬次要目的。翻修手術最常見的原因是關節盂假體鬆動,通常需取出假體。由於文獻報道較少,肩關節翻修術的效果還很難確定,一般認爲非限制性肩關節置換術的翻修效果不如初次關節置換術。Conner等報道50例肩關節翻修術,優良10例(20%),滿意21例(42%),不滿意19例(38%)。效果最差的是肱骨近端骨折的關節置換病人,只有33%的病人效果滿意。Arroyo等用組配式假體翻修了17例,優良2例,滿意7例,不滿意8例。
(3)關節切除成形術:對於耐藥性感染、頑固性疼痛、骨量廣泛丟失或軟組織不允許再次植入假體的病人,可考慮行關節切除成形術。關節切除成形術可有效緩解疼痛,但因喪失了肩關節的支軸,活動度和功能的恢復一般較差。
(4)盂肱關節融合術:盂肱關節融合術適合肩關節置換術失敗伴嚴重骨丟失,慢性低度感染,多次關節翻修手術失敗,頑固性不穩,或肩袖、三角肌或喙肩弓廣泛缺失。