4 別名
腦脊髓液鼻漏和耳漏修補術;腦脊液漏修補術;repair of cerebrospinal rhinorrhea and otorrhea
7 概述
因顱底骨折伴發的腦脊液漏約佔閉合性顱腦損傷的2%,佔顱骨骨折的5%左右。
骨折累及額竇、篩竇、蝶竇甚至巖骨均可形成鼻漏(圖4.2.1.11-1),但以累及額竇和篩竇者多見。
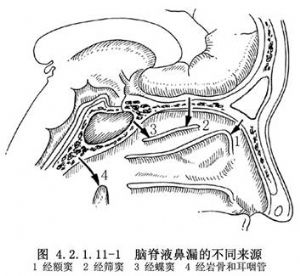
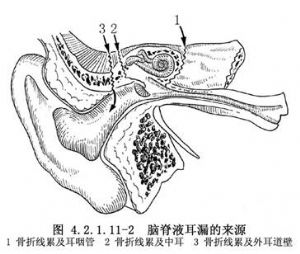
骨折累及巖骨的腦脊液漏,如鼓膜完整,腦脊液可經耳咽管由鼻腔流出形成鼻漏。如鼓膜同時破裂,或骨折線伸延到外耳道壁,則腦脊液直接由外耳道流出,形成耳漏(圖4.2.1.11-2)。
多數腦脊液漏經非手術療法可治癒,但少數需手術治療。腦脊液漏的修補手術可有兩種入路,一種是硬腦膜內入路,另一種爲硬腦膜外入路。硬腦膜外入路的優點是可以不切開硬腦膜,但其缺點是:①可使硬腦膜的破口增大,在修補操作上也比較困難,失敗率高;②手術顯露受限,漏口可被遺漏;③術後硬腦膜外殘腔較大,容易發生感染。故目前除對蝶竇和一部分巖骨骨折所致者可採用硬腦膜外入路外,對發生率高的額竇和篩竇,以及一些巖骨骨折者,多采用經硬腦膜內的手術方法。
8 適應症
腦脊液鼻漏和耳漏修補術適用於:
1.骨折裂隙超過3mm,持續1周以上漏液不見減少,或漏液持續1個月以上仍不能自愈者。
2.經保守療法已停止流液後又復發,或傷後晚期發生腦脊液漏者。
3.曾併發化膿性腦膜炎者。
10 術前準備
除按一般常規開顱術準備外,還應根據不同部位的手術對照耳鼻喉科手術常規進行。
12 手術步驟
12.1 1.源於額竇骨折的腦脊液鼻漏修補術
(圖4.2.1.11-3)
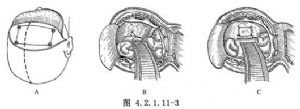
(1)採用前額部髮際內雙側冠狀切口。低位雙側額骨瓣開顱(圖4.2.1.11-3A)。此切口有利於充分顯露術野和必要時的雙側顱前窩底探查。
(2)硬腦膜瓣翻向中線,將額葉向後上方抬起,顯露顱前窩底,尋找漏口(圖4.2.1.11-3B)。
(3)從硬腦膜內充分遊離漏口,用絲線將其縫合,並用筋膜將其修補(圖4.2.1.11-3C)。
(4)對額竇的線型骨折不需特殊處理,如額竇呈粉碎性骨折,應從硬腦膜外將骨片摘除並切除額竇後壁,將額竇粘膜沿額鼻管向下推入鼻腔,使粘膜裸面靠攏。或將竇內粘膜全部刮除,用一細橡皮管經額鼻管送到鼻腔進行引流。
(5)復位骨瓣,縫合切口。
12.2 2.源於篩竇骨折的腦脊液鼻漏修補術
(圖4.2.1.11-4)
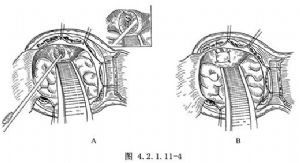
(1)因骨折線多通過兩側篩板,應採用與額竇骨折相同的雙側額骨瓣開顱。
(2)經硬腦膜內顯露漏口與額竇骨折者同(圖4.2.1.11-4A)。
(3)絲線縫合比較困難,多采用筋膜片修補(圖4.2.1.11-4B)。
(4)常規關顱。
12.3 3.源於蝶竇骨折的腦脊液鼻漏修補術
在蝶鞍上可發現硬腦膜裂口,但多不完全,修補也極爲困難,因經顱內用肌肉片覆蓋或填塞漏孔往往失敗。故最好採用經口鼻入路以肌肉充填蝶竇的方法,從硬腦膜外將漏口閉塞。
此外,有少數蝶竇氣化遠達蝶骨大翼,當顱底骨折累及蝶骨大翼時,腦脊液可經骨折線流入大翼內竇部形成腦脊液鼻漏。此時,因瘻孔不在蝶鞍而在顱中窩底,手術需經顳下入路抬起顳葉,用肌肉片或筋膜片在硬腦膜內覆蓋修補。
12.4 4.源於巖骨骨折的腦脊液漏修補術
(圖4.2.1.11-5) 骨折線多累及鼓室蓋,既可發生耳漏(鼓膜破裂時)亦可經耳咽管形成鼻漏(鼓膜完整時)。硬腦膜的裂口可在顱中窩亦可在顱後窩,或兩處同時存在。
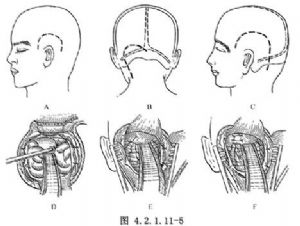
(1)漏口如在顱中窩,則採用顳部骨瓣開顱(圖4.2.1.11-5A)。如漏口在顱後窩,則採用與小腦腦橋角手術入路相似的單側枕下切口骨窗開顱(圖4.2.1.11-5B)。如顱中窩與顱後窩同時存在漏口時,可做顳枕部骨瓣開顱(圖4.2.1.11-5C)。做相應的硬腦膜瓣。
(2)顱中窩者,將顳葉上抬,在顱中窩底尋找漏口(圖4.2.1.11-5D)。顱後窩者,則將小腦向內牽開,在巖骨後面尋找漏口(圖4.2.1.11-5E)。巖骨前後同時存在漏口時尚需沿巖骨嵴切開小腦幕。
(3)修補漏孔。漏孔的修補與其他部位的漏孔修補方法基本相同,能縫合硬腦膜時則予以縫合。唯此部位的硬腦膜縫合更爲困難,多采用經硬腦膜內以肌肉片和筋膜片覆蓋漏口的方法(圖4.2.1.11-5F)。
(4)按常規關顱。
亦可採用類似耳科乳突根治術的入路,於硬腦膜外修補硬腦膜和填塞漏孔。
12.5 5.廣泛性顱前窩骨折腦脊液漏的修補術
(圖4.2.1.11-6)
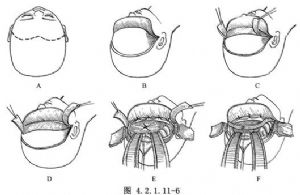
對廣泛性顱底和硬腦膜缺損累及兩側額竇和篩竇的腦脊液漏無法用一般方法修補時,可採用轉移顳肌筋膜片法(Gillespie,1986)進行修補。
(2)將皮瓣向前翻轉:骨膜儘可能留得厚些,爲此可在帽狀筋膜下多注射0.5%普魯卡因溶液,便於分離(圖4.2.1.11-6B)。
(3)按覆蓋缺損區的需要,設計骨膜瓣的大小。將其從中線兩側切開,從顱骨上分離,至兩側顳部時使其與顳筋膜相連(圖4.2.1.11-6C)。
(4)遊離顳肌和筋膜:遊離的範圍,下至顴骨,前至眼眶側壁,後方則沿顳肌肌絲分離。直至完全遊離並可向前移動爲止(圖4.2.1.11-6D)。
(5)行雙側額骨骨瓣開顱:於前方低位結紮,切斷上矢狀竇,將硬腦膜瓣翻向後方。將雙側額葉向後上牽開顯露顱前窩底(圖4.2.1.11-6E)。
(6)進行清創:摘除碎骨片,遊離和修整缺損的硬腦膜緣,按一般原則對損傷的鼻竇內粘膜加以處理。
(7)修補缺損:將骨膜-顳肌-顳筋膜聯合瓣鬆弛地平鋪在缺損處,將其與硬腦膜緣用絲線間斷嚴密縫合(圖4.2.1.11-6F)。
(8)修補完畢後進行沖水試驗。用生理鹽水反覆沖洗,觀察是否有液體從鼻腔流出。如有漏出,找到漏口後再加以嚴密縫合。
(9)檢查縫合確切後分層關顱。