3 概述
單純性寰樞椎脫位屬於旋轉半脫位,曾先後爲Coutts(1908,1934)和Fielding(1977)等所描述。其實質是第1頸椎的側塊在第2頸椎側塊上方發生位移;從動態上觀察,表現爲第1頸椎圍繞第2頸椎的齒突呈分離旋轉半脫位。單純性寰樞椎脫位在臨牀上大多無明顯症狀,因而易被忽視而漏診。無論患者是否伴有脊髓損傷,均按危重患者處理。
9 發病機制
9.1 外傷型
凡作用於頭頸後部的外力均有可能致寰椎橫韌帶斷裂而引起寰椎向前滑出的前脫位,包括重手法推拿時用力過猛,其中以屈曲型損傷爲多見。如其移位程度超過椎管之有效間隙時,則可造成高位頸髓損傷,嚴重者多死於現場或搬運途中。一般來說,橫韌帶斷裂所引起寰椎脫位時的頸髓損傷,較之齒狀突骨折者爲重,死亡率高。
9.2 病理性
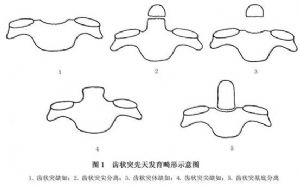
亦非少見,尤其是兒童,主因咽後部慢性炎症造成局部肌肉、韌帶及關節囊的水腫、鬆弛及局部骨質脫鈣而引起橫韌帶的鬆動、撕脫,並逐漸引起寰椎向前脫位。因其發生過程緩慢,神經症狀一般較輕;但如附加外傷因素,則易招致意外。此外侵及頸段的類風溼性關節炎患者,亦有20%左右病例可能出現此種後果。因齒狀突畸形亦易引起寰樞脫位,常見的畸形見(圖1)。在同樣外傷情況下,其更易引起脫位。
10 單純性寰樞椎脫位的臨牀表現
視移位程度及致傷機制不同,臨牀症狀懸殊甚大,輕者毫無異常主訴,重者可造成完全性癱瘓,應注意觀察及鑑別。其臨牀特點如下:
10.1 死亡率高
外傷性者,如暴力較強,作用迅猛,易因頸髓高位損傷而死於現場或運送途中。即使不全性脊髓損傷者,亦易死於各種併發症,應注意及早防治。
10.2 頸部不穩感
即患者自覺頭頸部有被一分爲二、如折斷似的不穩感,以致不敢坐起或站立(自發性者則較輕)。喜用雙手托住頭部。
10.3 頸痛及肌肉痙攣
外傷性者多較劇烈,尤以傷後數天以內爲著。
10.4 活動受限
無論外傷性或病理性者,一般均有程度不同的頭頸部活動受限,嚴重者開口亦感困難。
10.5 被迫體位
如雙側關節均有脫位時,頭頸呈前傾斜體位;如系一側性關節脫位,則頭向健側旋轉並向患側傾斜。此種體位加重了活動受限的程度,包括張口困難。
10.6 其他
12 檢查
12.1 X線平片
除以頸1、2爲中心的正側位片外,尚應攝開口位片(攝片時可讓患者不停地作下頜開閉動作,如此可獲得較爲清晰的開口位片),以觀察頸椎椎體前陰影是否增寬,以及關節脫位的程度和方向,並在讀片的同時加以測量,以便於診斷及今後的對比觀察。在正常情況下,寰齒關節間隙爲2~3mm(兒童相似)。超過4mm者則疑爲寰椎橫韌帶斷裂,超過7mm者可能尚伴有翼狀韌帶、齒尖韌帶及副韌帶斷裂(圖2)。必要時可加拍左、右各15°的斜位開口位片,並加以對比觀察。
12.2 CT及MRI檢查
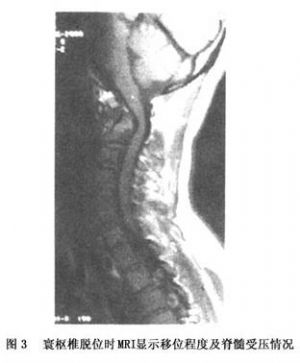
普通CT、CT三維重建和矢狀面MRI檢查將有助於對這種損傷的診斷,以及對脊髓受累情況的判定(圖3)。
13 診斷
13.1 外傷史及病史
如前所述,除頭頸部外傷外,對兒童病例主要應瞭解咽喉部有無慢性炎症等病史。
13.2 臨牀表現
如前所述。
13.3 影像學檢查
(1)X線平片:除以頸1、2爲中心的正側位片外,尚應攝開口位片(攝片時可讓患者不停地作下頜開閉動作,如此可獲得較爲清晰的開口位片),以觀察頸椎椎體前陰影是否增寬,以及關節脫位的程度和方向,並在讀片的同時加以測量,以便於診斷及今後的對比觀察。在正常情況下,寰齒關節間隙爲2~3mm(兒童相似)。超過4mm者則疑爲寰椎橫韌帶斷裂,超過7mm者可能尚伴有翼狀韌帶、齒尖韌帶及副韌帶斷裂(圖2)。必要時可加拍左、右各15°的斜位開口位片,並加以對比觀察。
(2)CT及MRI檢查:普通CT、CT三維重建和矢狀面MRI檢查將有助於對這種損傷的診斷,以及對脊髓受累情況的判定(圖3)。
14 單純性寰樞椎脫位的治療
14.1 基本原則
14.1.1 按危重病例處理
無論是否伴有脊髓損傷,均按危重患者處理,包括各項急救措施的準備(氣管切開包或急診氣管插管的技術及物品的準備,以及心肺功能的監護等),同時向院方及家屬發出病危通知。
14.1.2 以非手術療法爲主
由於該處椎管矢狀徑最大,脊髓僅佔據矢狀徑的1/3,因此只要將頭顱採用Crutchfied牽引弓或Glisson牽引帶使頸椎處於牽引狀態,其椎管形態便易於復原(或部分復原),因此需急診手術減壓者相對較少。
14.1.3 嚴格制動
因該處椎節多處於不穩狀態,異常及過度的活動易引起頸髓受壓,因此務必保持局部的穩定。但在牽引下應讓患者做正常的定期翻身活動,以防引起後枕部及骶髂部等處的壓迫瘡。
14.2 非手術療法
14.2.1 牽引與頸部制動
常用的方式爲顱骨骨牽引及Glisson帶牽引,後者主要用於小兒病例。此外也可採用Halo牽引及頭-頸-胸石膏固定,石膏固定適用於後期病例。
14.2.2 保持呼吸道通暢
14.2.3 脊髓脫水療法
凡有脊髓刺激或受壓症狀者,均應予以脫水療法。除限制鈉鹽及鉀鹽的攝入外,傷後當天即開始給予地塞米松10~20mg/d,分2次靜脈滴注,3天后遞減,5~7天后停止。同時可用50%的葡萄糖溶液40~60ml靜脈推注,推注時間爲1次/6h,兩次間隔切勿超過8h,以防引起反跳而加劇脊髓水腫反應。靜脈滴注的液體以10%的葡萄糖溶液爲佳,並注意限制含鉀、鈉高的飲食、水果及飲料。
14.2.4 預防併發症
長期臥牀情況下,易引起褥瘡、栓塞性靜脈炎、墜積性肺炎及尿路感染等併發症,應注意預防。一般病例均應給予預防量的抗生素(以廣譜的青黴素及鏈黴素爲多用)。
14.2.5 功能鍛鍊
14.3 手術療法
急性期施術應持慎重態度,主要是由於頸髓受壓徵在早期多可通過牽引等而獲得矯正;此外,在此處手術十分危險,不僅術中易引起意外,在搬運過程中稍有疏忽也可出現嚴重後果。臨牀上可供選擇的術式主要有:
14.3.1 單純性寰椎復位加內固定術
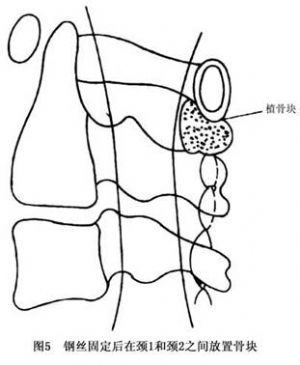
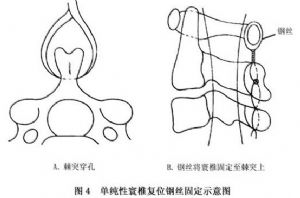
單純性寰椎復位加內固定術即從後路暴露術野,將寰椎向後方牽出,並用中粗鋼絲(最好是鈦絲)將其固定至頸2及頸3的棘突上。以鋼絲採取穿過棘突根部的方式更爲理想,並酌情於頸1~2之間放置植骨塊(圖4,5)。但這種方法易失敗,主要是因鋼絲固定力度欠佳,且易斷裂或引起骨折而失敗。

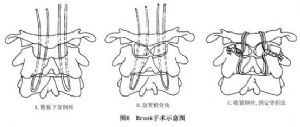
14.3.2 Brook手術
Brook手術多用於單純性寰樞不穩者,因勿需對寰椎進行復位,因此可將鋼絲穿過植骨片,並使之與樞椎靠攏(植骨塊下方中央有一缺口,可騎至樞椎棘突上),收緊鋼絲即達固定融合的目的,尤其適合於年幼的患者(圖6,7)。其具體操作如下:
①準備植骨牀:即將寰椎後弓及樞椎椎板分別加以暴露,併除去骨外的軟組織。
②準備骨塊:從髂骨(或義骨)切取2塊1.25cm×3.5cm左右的長方形骨塊(視個體而決定骨塊的大小)。
③穿過鋼絲:一般用雙股18號鋼絲穿過寰椎後弓和樞椎椎板,也可選用帶固定扣的鈦絲(纜),不僅柔軟、安全,且其固定強度高,抗疲勞性強。
④結紮骨塊:將備用的骨塊修剪後,置於寰樞椎之間(兩側),並將其打結紮緊。在此過程中應防止頸椎過度仰伸及寰樞椎之間的移位,除非需要藉此復位者。
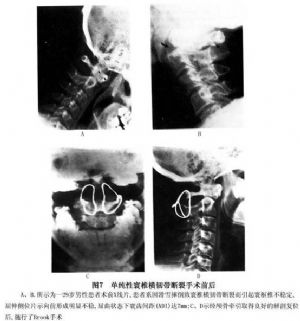
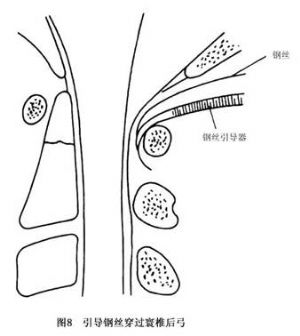
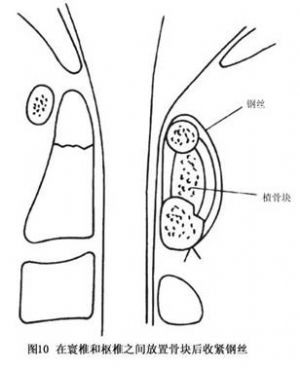
14.3.3 Gallie手術
Gallie手術多用於寰樞關節脫位明顯者,如圖8~10所示。先切取植骨塊將其修成相應大小及所需的形狀,之後將鋼絲穿過寰椎後弓,再穿過樞椎兩側後弓下方收緊鋼絲,使骨塊嵌於頸1、2棘突之間即達復位及融合目的。本法的骨融合成功率較前者低,但對轉頸活動影響較少。

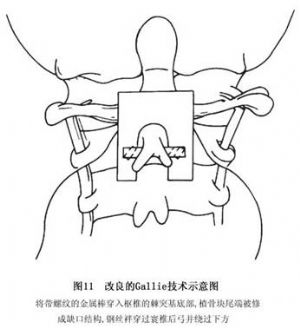
近年來,Mah及其同事提出了改良的Gallie融合技術。其特點是在頸2棘突基底部穿過一枚較粗且帶螺紋的金屬杆(圖11)。在棘突兩側各留1cm長度,使固定鋼絲(或鈦絲)向下繞過金屬杆的兩端後,在中線處擰緊。
14.3.4 椎板夾復位固定法
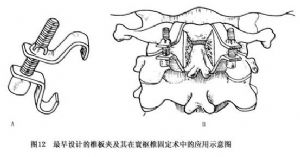
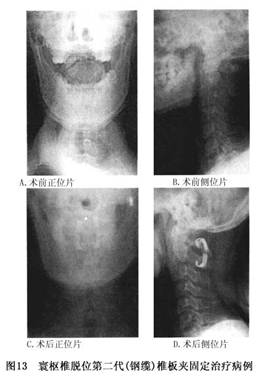
椎板夾爲鈦金屬製成,對MRI及CT等檢查無影響。使用時將椎板夾的一側鉤住第1頸椎後弓上方,另側鉤住第2頸椎椎板下緣,通過旋緊螺絲(或收緊鋼索)達到復位及固定目的。目前對椎板夾有多種設計,可根據病情選擇相應的型號及規格(圖12,13)。
14.3.5 前路融合術
從前路顯露,側方入路達頸1~2椎間關節側方,以開槽植骨或旋轉植骨等方式將其融合(圖14)。這種入路手術難度較大,初學者不宜選用。

14.3.6 其他術式
包括前述的用於枕頸不穩的諸術式也可酌情用於此類損傷病例。