1 拼音
quán jié cháng qiē chú jiā zhí cháng nián mó bāo tuō jí zhí cháng jī qiào nèi huí cháng gāng guǎn wěn hé shù
7 概述
Ravitch認爲潰瘍性結腸炎及家族性結腸息肉病主要病變在大腸黏膜,行MPIA手術,即切除全部病變,又重建腸道,動物實驗及臨牀試用都有好的效果。但由於大便不能自制,有嚴重的腹瀉,並且術後併發症較多,因此未能推廣。近10餘年來,多數學者認爲MPIA手術設計是合理的,隨着外科技術的進步及熟練,併發症可預防及減少,手術效果滿意。
8 結腸相關解剖
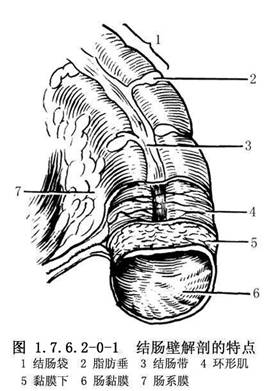
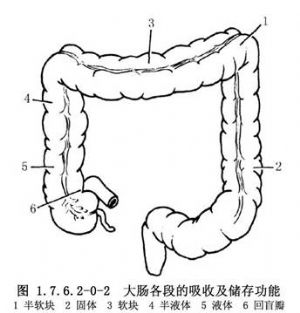
結腸長約1.5m,約爲小腸的1/4。結腸外觀上有4個特徵,易與小腸鑑別:①結腸帶:是結腸壁縱肌層集聚而成的3條縱帶,自盲腸端至乙狀結腸直腸交界處;②結腸袋:因結腸帶較短而結腸較長,引起腸壁皺縮成囊狀;③脂肪垂(腸脂垂):是結腸的髒層腹膜下脂肪組織集聚而成,沿結腸帶分佈最多,在近端結腸較扁平,在乙狀結腸則多呈帶蒂狀;④腸腔較大,腸壁較薄(圖1.7.6.2-0-1)。結腸分爲盲腸、升結腸、橫結腸及乙狀結腸等。結腸的功能主要是吸收水分和儲存糞便(圖1.7.6.2-0-2)。吸收作用以右半結腸爲主,因其內容物爲液體、半液體及軟塊樣,故主要吸收水分、無機鹽、氣體、少量的糖和其他水溶性物質,但不能吸收蛋白質與脂肪。若右半結腸蠕動降低,則加強吸收能力;橫結腸內若有硬的糞塊,常導致便祕。左半結腸的內容物爲軟塊、半軟塊或固體樣,故僅能吸收少量的水分、鹽和糖。若左半結腸腸蠕動增強,則降低吸收能力,常有腹瀉或稀便。結腸黏膜僅能分泌黏液,使黏膜潤滑,以利糞便通過。切除結腸後,吸收水分的功能逐漸由迴腸所代替,故主要對切除結腸的任何部分,甚至全部,也不致造成永久性代謝障礙。
盲腸位於右髂窩,爲升結腸的起始部,與迴腸末端相接,在其後下端有盲管狀的闌尾。迴腸突入盲腸處的黏膜折成脣狀爲迴盲瓣,它具有括約肌的作用,可防止腸內容物反流。盲腸全被腹膜所覆蓋,故有一定的活動性。若活動範圍過大,可形成移動性盲腸,並可發生扭轉,也可進入疝囊中。升結腸是盲腸的延續,上至肝右葉的下方,向左彎成結腸肝曲,其移行於橫結腸。升結腸前面及兩側有腹膜覆蓋,位置比較固定。但後面以蜂窩組織與腹後壁自右腎和輸尿管相隔。結腸肝曲內側稍上方有十二指腸降部,在右半結腸切除時,切勿損傷十二指腸,特別是有粘連時更應注意。橫結腸自結腸肝曲開始,向左在脾下極變成銳角,形成結腸脾曲,向下連接降結腸。橫結腸全被腹膜所包裹,並形成橫結腸系膜,同時藉此系膜連於腹後壁。結腸脾曲的位置較高,上方與胰尾及脾相接近,在結腸切除時須注意對胰、脾的保護。同樣,在脾破裂大出血及巨脾切除時,也應隨時防止結腸脾曲的損傷。降結腸自結腸脾曲開始,向下至左髂嵴處與乙狀結腸相接。降結腸與升結腸大致相同,只在前面和兩側被以腹膜。由於升、降結腸的後面均在腹膜之外,故在腹膜後有血腫存在時,須遊離結腸探查其腹膜外部分,以免遺漏造成嚴重後果。乙狀結腸起自左髂嵴,至第3骶椎上緣連於直腸。乙狀結腸的系膜比較長,故活動性較大,可能成爲腸扭轉的誘因之一。
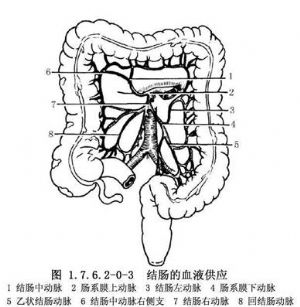
右半結腸的血液供應(圖1.7.6.2-0-3)來自腸繫膜上動脈分出的結腸中動脈的右側支、結腸右動脈和回結腸動脈。約25%病人無結腸中動脈,而由結腸右動脈的一支代替,有的病人有兩條結腸中動脈。橫結腸的血液供應來自腸繫膜上動脈的結腸中動脈。左半結腸血液來自腸繫膜下動脈分出的結腸左動脈和乙狀結腸動脈。靜脈與動脈伴行,最終注入門靜脈。有的結腸左動脈與結腸中動脈之間無吻合,也很少有邊緣動脈,此處稱Roilan點,手術時應加注意。淋巴管也與血管伴行,經過腸繫膜上、下動脈根部淋巴管至腹主動脈旁淋巴結,最後注入胸導管。因此,在根治結腸癌時,須將該部結腸動脈所供應的整段腸管及其系膜全部切除。
11 術前準備
1.口服抗生素 下述方案可任選一種:①新黴素1g,紅黴素0.5g,術前1d 8時、14時、18時、22時各服1次;②卡那黴素1g,甲硝羥乙唑0.4g,術前3d,3次/d。
2.慢性潰瘍結腸炎患者,因術前和術後均有電解質損失,故術前應做各種血生化學檢查,如鉀、氯、鈉等測定,以便給予應有的糾正。因患者情況常不佳,應給適量高蛋白、高熱量、低渣食物,必要時給靜脈營養或要素飲食。根據病人治療情況,選擇適宜手術時間。
4.對迴腸造口患者要有特殊的心理準備,最好對已行此手術而恢復自如的病員進行訪問,並看其示範。應給病人觀看永久性迴腸造口的用具,並鼓勵病人閱讀有關這方面的資料和參加造口聯誼會的一些活動。
13 手術步驟
1.下腹旁正中切口,進入腹腔,常規探查是否合併有其他疾病,通過系膜無血管區用一紗布條結紮乙狀結腸,助手經肛管用鹽水或抗生素溶液沖洗直腸。
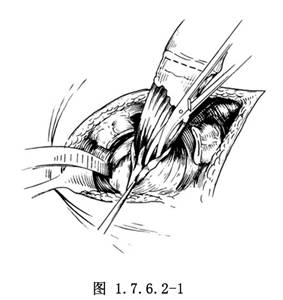
2.剖腹後遊離全部結腸,於迴盲瓣近端切斷,將末端迴腸用不吸收線全層縫合閉合。向下打開直腸周圍的盆底腹膜,在腹膜返折以下的直腸肌層做一環形切口,於直腸黏膜與肌層之間(即黏膜下層)自上向下分離(圖1.7.6.2-1)。直達齒線上1cm,有人認爲這1cm直腸黏膜是獲得鑑彆氣、液功能的關鍵。
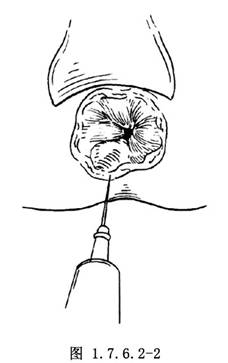
3.也有學者主張由齒線向上分離更爲方便。擴肛後,在黏膜上注入1∶20萬倍腎上腺素溶液,使黏膜與肌層易於剝離(圖1.7.6.2-2)。在齒線上1cm做一環形切口,向上剝離(圖1.7.6.2-3)。一般要求形成5~8cm的肌性管道。燒灼小血管止血,不要碰破黏膜。應用抗生素鹽水沖洗創面,剝離時要細心耐心,一般約需2~3h。最後切除全部結腸。

4.將遊離的直腸黏膜外翻至肛門外,然後在齒線上1cm環形切斷(圖1.7.6.2-4)。

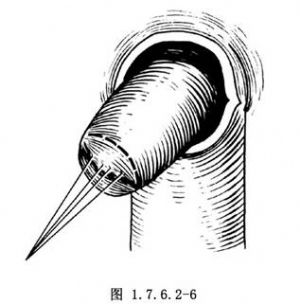
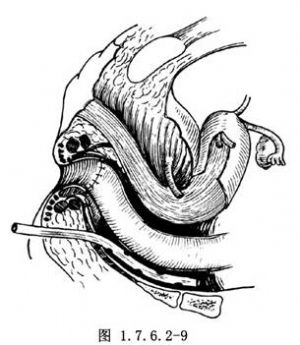
5.自肛門內將遊離好的迴腸拉出,準備與肛管吻合(圖1.7.6.2-5)。將拉出的迴腸末端另做一環形切口(圖1.7.6.2-6)。與肛管黏膜用腸線做全層間斷縫合,邊切邊縫(圖1.7.6.2-7)。吻合完畢(圖1.7.6.2-8),在骶後放一雙導管引流,自會陰部另做戳口引出(圖1.7.6.2-9)。



6.將直腸袖套頂端與拖出迴腸用絲線做間斷縫合固定,以防腸襻滑到末端迴腸下方而產生絞窄性腸梗阻(圖1.7.6.2-10)。

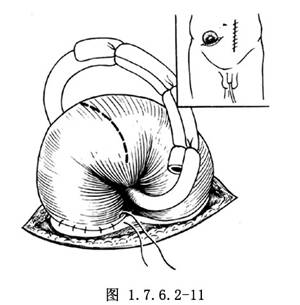
7.最後在右下腹部行保護性迴腸造口(圖1.7.6.2-11)。待腹壁切口完全縫好後立即將迴腸橫行切開(圖1.7.6.2-12),並裝上粘貼式人工肛門袋。

14 術中注意要點
1.直腸下端黏膜與肌層之間的分離,不論是自上向下或自下向上,都要細心耐心,不要分破黏膜,並要仔細止血。凡直腸黏膜剝離完全而又未損傷直腸及肛管括約肌,則術後多能得到一個良好的控制排便能力。
2.遊離迴腸,使之達到肛門,既不要破壞迴腸末端血運,又不要有張力。
3.迴腸與肛管吻合要用腸線做全層間斷縫合,先做上下左右4針定位縫合,然後在針距間加針縫合,估計一圈爲8~12針。吻合也可用端-端吻合器進行吻合。