6 概述
橫斷食管或胃底的聯合斷流術用於門靜脈高壓症的手術治療。 該手術又稱爲經腹聯合斷流術或改良Sugiura術。在賁門食管周圍血管離斷基礎上,採用吻合器經腹橫斷吻合食管下段或縫合器阻斷胃底前後壁,進一步阻斷胃壁、食管壁內門奇靜脈的反常血流,提高斷流的徹底性,降低術後再出血的發生率。
7 適應症
橫斷食管或胃底的聯合斷流術適用於:
1.門脈高壓症併發食管或胃底靜脈曲張破裂出血患者,藥物和內鏡治療無效需行急診止血。
2.病人肝功能較差,術前已有肝性腦病前兆或症狀,不能耐受分流術或分流術後會加重肝性腦病症狀。
9 術前準備
1.肝臟功能的評估:術前應檢測血生化和凝血酶原時原時間,合理進行Child分級,對低白蛋白患者應注意區分原因爲失血或肝細胞合成障礙。
2.門脈高壓狀況的評估:上消化道鋇劑和胃鏡檢查可發現食管靜脈曲張的存在、嚴重性及進一步明確出血的病因,彩色超聲、CT和MRI觀察肝臟形態、大小、佔位和門靜脈血管解剖及血流,有條件者可行間接或直接門靜脈造影瞭解門靜脈系統解剖、血流及冠狀靜脈解剖。
11 手術步驟
1.按賁門食管周圍血管離斷術行脾切除、賁門食管周圍血管離斷。
2.切開胃前壁,置入管狀吻合器行賁門上方3cm食管下段橫斷再吻合,檢查吻合口無明顯出血,採用縫合器關閉胃前壁。
3.若爲胃底靜脈嚴重曲張,於賁門下2cm胃小彎橫行切開胃壁約1cm,採用縫合器行胃前、後壁縫合阻斷,前後壁縫合阻斷線應在His三角處相連。
4.術畢於左膈下放置腹腔引流(圖1.14.1.2-1)。
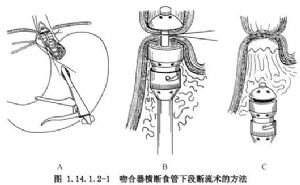
12 術後處理
橫斷食管或胃底的聯合斷流術術後做如下處理:
2.術後凝血功能障礙 肝功能不良時凝血因子合成減少,術後患者可表現爲手術野滲血,嚴重者可表現爲全身出血,術後應及時補充凝血酶原複合原複合物、新鮮血漿、纖維蛋白原和維生素K11。有活動性出血者應及時再手術止血。
3.急性胃黏膜病變 斷流術後加重胃黏膜缺血缺氧和胃黏膜屏障損害,易發生嘔血和便血。採用洛賽克、生長抑素或口服心得安治療。
4.門靜脈、腸繫膜上靜脈血栓 門靜脈高壓症患者門靜脈系統血流緩慢,呈淤滯狀態,斷流術後門靜脈血流淤滯更爲嚴重;脾切除術後血小板急驟升高,血液呈高凝狀態;斷流時門靜脈側支廣泛結紮,脾靜脈、冠狀靜脈阻斷後形成盲端。這些因素均可促進脾靜脈血栓形形形成,血栓延伸導致門靜脈及腸繫膜上靜脈血栓。臨牀表現爲中、重度腹水,嚴重者可出現絞性腸梗阻。早期抗凝、祛聚療法有一定療效。腹水者給予靜輸白蛋白和利尿治療。若出現腸壞死,則需手術切除,但予後差。
13 併發症
1.吻合口瘻 在食管下段橫斷再吻合時未能正確使用吻合器或胃壁阻斷關閉小彎側胃壁時縫合不仔細,術後會發生食管下段吻合口瘻或小彎側胃瘻。臨牀表現爲左膈下或左肝下侷限性感染,嚴重者則會發生瀰漫性腹膜炎。一旦發生需再次剖腹引流或在B超引導下穿刺置管引流。
2.腹腔內出血 術後24h最常見併發症是腹腔內出血。出血的主要原因是胃大彎側胃短血管結紮線脫落或脾牀滲血。臨牀表現爲腹腔引流管有大量不凝固血和失血性休克。如爲活動性出血則需再次手術止血。
3.左膈下感染 多見於術後1周。臨牀表現爲持續高熱,白細胞升高,B超、CT示左膈下低密度病變。B超引導下的膿腫穿刺引流應爲首先治療方法。