6 概述
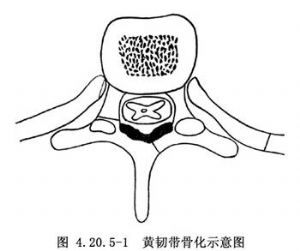
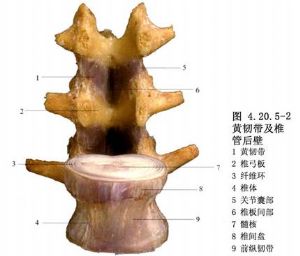
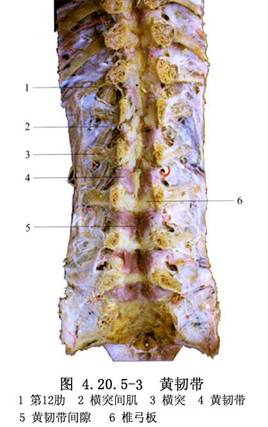
黃韌帶骨化導致脊髓和神經根受壓,臨牀中並非少見,Kudo等(1983)報告近2000例連續胸部X線側位片檢查中,發現本病約佔5%,但目前尚未被相關科醫生所認識。病因多與變性性脊椎病有關,有的病例與椎骨骨質增生和後縱韌帶骨化伴發。以40歲以上的中老年多見。病變多位於胸椎和腰椎節段,亦可見於頸椎。Kado統計尤以累及T11~12和T12~L1之間的黃韌帶較多見。骨化常發生於鄰近關節面部分,多爲兩側性骨化,亦可見單側,骨化竈呈鉤形或結節狀。臨牀表現爲病變平面以下肢體麻木、無力,以至不全性截癱;一側病變壓迫半側脊髓時,引起脊髓半側損害綜合徵。CT掃描的軸位像在椎管後壁顯示“V”字形高密度、增厚的骨化竈,脊髓受壓前移(圖4.20.5-1);MRI檢查亦顯示T1和T2像在椎管後壁有低信號的壓迫物擠壓脊髓,據此診斷可以確定,切除病變後症狀即可消失。Shiokawa等(2001)在31例治療中認爲,當壓迫症狀出現時,手術應及早進行(圖4.20.5-2,4.20.5-3)。
9 術前準備
1.全身一般性準備 根據病情與檢查,積極改善病人的全身情況,給予各種必要的補充與糾正。
2.有便祕者,術前給予緩瀉劑,術前夜給予灌腸。有排尿障礙者,術前應導尿,留置導尿管。
3.術後需俯臥者,應提前進行俯臥位訓練,使病人能適應此臥位。
4.術前晚給予鎮靜劑,苯巴比妥0.1g。
5.術前6~8h內禁食。
6.術前日準備手術野皮膚,清洗剃毛,範圍要超過切口四周15cm以上。
8.術前定位 術前應定出預定切除椎板的脊椎位置,最簡便的方法是根據體表標誌定位。由於體形的差異,按標誌定位可能有1~2個棘突的誤差。爲避免誤差,可先根據體表標誌定位,再在相應棘突的體表上用膠布粘着一鉛字,攝X線片後,從X線片上鉛字的位置覈定手術部位。
11 手術步驟
1.以病變平面爲中心做背中線切口,長10~12cm,分開椎旁肌,顯露3個棘突和椎板,牽開器牽開椎旁肌到關節面內緣,顯露術區。
2.切除病變平面上方和下方的棘突和椎板。由於骨化黃韌帶常與椎板和關節突互相融合,在外側部分較厚,而在中線部分無骨化或骨化不多,故應先切除棘突和椎板的中間部分,再向兩側咬除增厚和骨化的黃韌帶和其上下椎板。咬除病變時必須十分小心,因骨化的黃韌帶與硬脊膜粘連很緊密,甚至骨化可延伸到硬脊膜,稍一不慎即可撕破硬脊膜,故當咬骨鉗前端深入骨化竈深面有困難時,可改用高速微型鑽將骨化病竈磨薄,然後應用超薄的Kerrison咬骨鉗分小塊逐漸咬除,包括增生肥厚的關節面,徹底解除脊髓和神經根的受壓。
14 併發症
14.1 1.硬脊膜外血腫
椎旁肌肉、椎骨和硬脊膜外靜脈叢止血不徹底,術後可形成血腫,造成肢體癱瘓加重,多在術後72h內發生。即使在放置引流管的情況下也可發生血腫。如出現這種現象,應積極檢查,清除血腫,徹底止血。
14.2 2.脊髓水腫
常因手術操作損傷脊髓造成,臨牀表現類似血腫。治療以脫水、激素爲主;嚴重者如硬脊膜已縫合,可再次手術,開放硬脊膜。
14.3 3.腦脊液漏
多因硬脊膜和(或)肌肉層縫合不嚴引起。如有引流,應提前拔除。漏液少者換藥觀察,不能停止或漏液多者,應在手術室縫合漏口。
14.4 4.切口感染、裂開
一般情況較差,切口癒合能力不良或腦脊液漏者易發生。術中應注意無菌操作。術後除抗生素治療外,應積極改善全身情況,特別注意蛋白質及多種維生素的補充。