6 概述
周圍神經包括顱神經、脊神經和自主神經(交感和副交感神經)三種纖維,也就是神經元的軸突在周圍的部分。傳導神經衝動的運動和感覺神經纖維在離開腦幹或脊髓後和未進入腦幹或脊髓前,均有髓鞘包繞,外有施萬(Schwann)細胞。髓鞘呈長短不一的間斷,稱Ranvier結,每結有一施萬細胞核,髓鞘和施萬細胞對軸突有保護作用。交感神經沒有髓鞘,但仍被包繞在施萬細胞質內。有髓鞘纖維大的直徑可達20μm,無髓鞘纖維直徑約1μm。最外層即神經鞘(神經膜neurolemma)又稱施萬鞘,它與施萬細胞形成連續性施萬管,對神經纖維再生起關鍵作用(圖4.22.2-0-1)。位於腦、腦幹和脊髓內的神經纖維無神經鞘,所以很難再生。

每個神經纖維外面均有結締組織包膜,即神經內膜(endoneurium)包繞,與其他神經纖維隔離,許多神經纖維合成大小不同的神經束,外包有結締組織包膜,稱神經束膜(perineurium),集許多大小神經束組成一支神經。外麪包有結締組織形成的神經外膜(epineurium)。這些結締組織所形成的膜,對牽拉有保護作用(圖4.22.2-0-2)。一條皮神經可含有1萬根以上的神經纖維。在周圍神經的吻合術中,除要對準縫合神經外膜外,爲了更好地恢復功能,亦應在顯微神經技術操作下,要對準縫合神經束膜,尤其是對一條神經內含有運動和感覺的混合神經如正中神經等更顯得重要。

周圍神經被切斷後即失去傳導衝動的作用。與細胞體斷離的遠端軸突可壞死,數日內完全消失,髓鞘逐漸變成脂肪顆粒也趨消失,施萬細胞和神經鞘均增生,施萬細胞鞘突出,向近心端接近。與細胞體相連的近心端軸突壞死較少,不會超過最近一個Ranvier結。未壞死的軸突則可增大,約10~14d可長過斷裂處,同時神經鞘也相應增長,當軸突長過斷裂處後,每日增長速率約1~2mm。這種受損後發生的變性與再生反應,稱爲Waller變性。如斷端間有距離,近端軸突不能進入遠端的施萬管,新增生的神經軸突與結締組織所形成的瘢痕組織相互紊亂雜生形成團狀的假性神經瘤。斷裂後所支配的肌肉可立即癱瘓,由於運動終板變性、消失,可發生肌肉萎縮、纖維組織增生而失去功能。因此,如發生神經斷裂,應於3或6個月內行無張力的吻合、移植,並最好在顯微技術下將束間斷裂對合整齊,使神經軸突能沿準確的施萬管再生,特別是對混合神經,不能讓運動與感覺纖維交叉生長,以便能分別恢復各自的功能。
7 適應症
周圍神經吻合、移位和移植術適用於:
1.神經切割傷,斷端整齊,當創傷縫合時可直接行神經斷端對端吻合。
2.陳舊性神經損傷,手術探查和神經瘤切除後神經缺損<4cm,經兩側斷端神經遊離和關節屈曲後,可以做到無緊張吻合者。
3.臂部尺神經損傷,手術切除神經瘤後,經兩斷端神經遊離和關節屈曲仍難做到無緊張的神經吻合,可將尺神經從肱骨內髁後移到肱骨的前方,行神經移位術。
11 手術步驟
11.1 1.神經吻合術
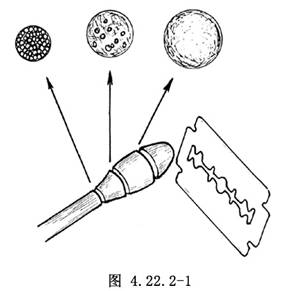
先從正常部分顯露需行吻合的神經的近心端和遠心端,再逐步向損傷、粘連處剝離,遊離兩殘端。如兩殘端已有假性神經瘤形成,則用銳刀片將殘端神經瘤切除,至見到清楚的神經束爲止。切除時從假性神經瘤中心部位開始,在顯微鏡下逐步向正常部分移行,越接近正常,切割越薄,直至正常(圖4.22.2-1)。
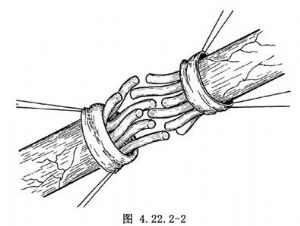
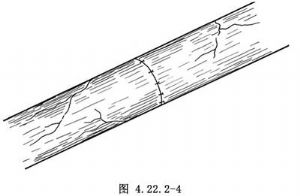
束間吻合術和神經吻合術:將神經外膜對稱點用5-0絲線牽引後,輕輕向兩側呈袖套樣翻轉,顯露兩端神經束(圖4.22.2-2),正確辨認並對好兩端神經束後,用9~11-0的細絲線或尼龍線行2~3針束膜縫合。束與束間的吻合,最好不在同一平面上(圖4.22.2-3),以防相鄰神經束間互相粘連。最後用5-0絲線,將對整齊軸線後,行6~8針神經外膜的間斷縫合,即束膜與外膜同時縫合(圖4.22.2-4)。縫合完畢後,用滌綸或幾丁質膜包裹,置於正常肌間隙或筋膜內。

亦可單獨行神經外膜縫合的神經吻合術,或切除兩斷端的一部分外膜,單獨行神經束膜縫合的束間吻合術。操作方法同上。
11.2 2.神經移位術
爲使神經斷端吻合後不緊張,除常用的神經斷端遊離和關節屈曲的措施外,還有將受損的神經從較遠的行程轉移到較近的位置,即稱神經移位術。一般多用於臂部尺神經損傷,採用肘部內側切口,將尺神經由肱骨內上髁後的尺神經溝中剝離出來,轉移到肱骨前方,置於屈指淺肌羣的淺面與皮下脂肪之間。此法可縮小神經缺損,便於神經吻合。
11.3 3.神經移植術
神經損傷或神經瘤切除後神經缺損較大,難以靠遊離斷端神經、屈曲關節或神經移位等措施將分離出來的神經吻合時,可取病人自體的一段次要神經(常用的有前臂內側皮神經、股外側皮神經、隱神經等),置於神經缺損處,行兩端無張力對端吻合,吻合方法如前所述。
12 術中注意要點
1.神經對端吻合時,除徹底切除神經內瘢痕外,還必須做好兩側斷端的神經遊離和關節屈曲,做到無張力的吻合。