6 概述
急性心肌梗死後室間隔穿孔的發生率在心肌梗死中約佔1%~2%,在心肌破裂中則高達20%,一般在急性心肌梗死後2周內發病。心肌梗死後室間隔穿孔發生於單支血管者佔6.4%,2支者佔7%,3支者佔29%。穿孔部位以室間隔前尖部多見。據Swithinband統計,66%發生在室間隔下部,17%在後部,13%在中部,4%在上部。多發性室間隔穿孔有時也可見到,應予以注意。另外,由於梗死後室間隔穿孔併發於透壁性心肌梗死,所以室間隔穿孔常與室壁瘤同時存在。因而加重了病變的嚴重性和手術治療的複雜性。室間隔穿孔後可迅速引起心力衰竭及心源性休克,如不作有效治療,常可導致死亡。1957年Cooley首先在體外循環下修補了心肌梗死後的室間隔穿孔,近30年來隨着心血管外科的迅速發展,如早期診斷,心肌保護,手術技術的改進,以及儘早急診手術治療等,明顯改善了這類病人的預後。
7 適應症
缺血性室間隔穿孔的手術治療適用於:
手術修補室間隔穿孔是惟一有效的治療方法。關於手術時機的選擇,有人認爲這類病人常於1周內死亡,故主張早期手術;也有認爲早期病變區心肌組織脆弱,不易縫合,建議延期手術。一般認爲心衰不能控制者,以早期手術爲宜,心衰能控制者,爭取2周後,等待缺損周圍有瘢痕形成,修復則比較可靠。Heitmiller指出,心肌梗死後室間隔穿孔病人除非病情絕對穩定,均應進行急症手術治療,並強調了在多臟器功能衰竭發生之前進行早期急症手術的重要性。據統計室間隔穿孔後病情穩定的不到5%,所以絕大多數病人都需要立即外科手術治療。室間隔穿孔時出現心源性休克,是急症手術的指徵。
9 術前準備
手術準備目的是:①降低體循環阻力,從而減少左向右分流;②維持心排出量和動脈壓,以保證重要臟器的灌注;③維持和改善冠狀動脈灌注。手術前進行二維超聲心動圖和心導管檢查,對明確室間隔穿孔部位及心室功能受損程度是重要的。冠狀動脈造影亦應同時進行,以明確冠狀動脈病變情況和有無室壁瘤和是否需要同時進行冠狀動脈旁路移植術和室壁瘤切除術等。
這類病人的病情往往比較嚴重,除了加強強心利尿治療外,有的在手術前,或在麻醉進行插管前做血流動力學監護,以指導應用正性肌力藥物和血管擴張藥。應用藥物減輕後負荷可以使肺/體循環血流比值下降,可是隨着平均動脈壓的下降,冠狀動脈灌注壓亦下降,而這類危重病人對血壓的下降是難以耐受的,應予以注意。主動脈內氣囊反搏可選擇性降低肺/體循環血流比值,增加冠狀動脈灌注,而不降低平均動脈壓,所以術前立即應用主動脈內氣囊反搏支持這類重危病人心功能更爲重要。應該指出的是這種支持和改善只是暫時的,是爲了手術做準備。至於血管收縮藥,可以增加左向右的分流,在維持血壓,等待儘快安置主動脈內氣囊反搏或外科手術時用是必要的。藥物治療僅能作爲術前準備,而不要因有藥物支持而延誤手術時機,因爲對大多數心肌梗死後室間隔穿孔病人,單純應用藥物治療是無效的。哈佛大學麻省總醫院接診這類病人後是直接送進外科監護病室,而不是先進冠心病或內科監護病房。Trione報道一組52例室間隔穿孔,其中診斷做出當天進行手術者21例,1~2d內手術者8例,2~3d內手術者12例,7~24d內手術者8例,1個月以後手術者3例。
10 手術步驟
修復心肌梗死後的室間隔穿孔需要遵循以下原則:①迅速建立中度低溫體外循環和加強心肌保護;②在透壁性心肌梗死部位做左室切口,充分顯露室間隔缺損;③切除梗死區壞死組織,包括室間隔和室壁瘤的緣,要達到有活力的心肌,防止縫合口延遲性破裂;④對左心室邊緣切除要適當保守;⑤檢查乳頭肌,假如乳頭肌完全斷裂,同時置換二尖瓣;⑥閉合室間隔缺損時應無張力,絕大多數病例需應用補片修復;⑦應用織物縫合梗死區切口,應無張力,縫線必須穿過健康組織,並用墊片加固,避免脆弱的心內膜和心肌組織被割裂。
10.1 1.經典式室缺修復技術
經典技術是在上述總的原則基礎上,根據室間隔穿孔部位是前尖部還是後方缺損,分別選用適當切口來顯露室間隔缺損,並根據穿孔大小選用不同方法進行修復。
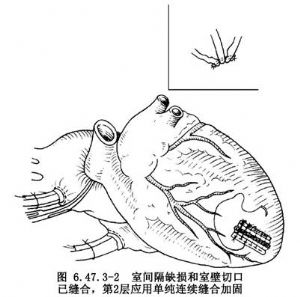
(1)前尖部室間隔穿孔修復術:經左室切口顯露室間隔破口,切口必須經由心肌梗死區,這樣可以避免損傷有活力的心肌。心尖或前尖部小的室間隔穿孔,可以在切除室壁瘤時直接縫合到左室壁上,即將心室前壁切口連同室間隔穿孔緣一同關閉,第1層用間斷褥式縫合,並穿過兩側緣的長條墊片再做結紮(圖6.47.3-1右上插圖),第2層應用單純連續縫合以加固縫合和止血(圖6.47.3-2)。
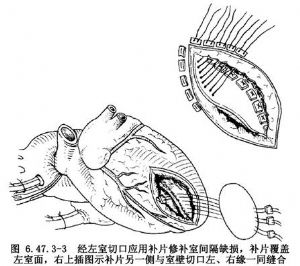
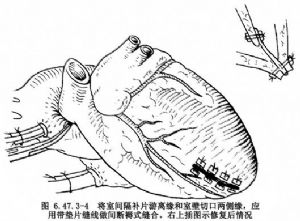
假如室間隔穿孔較大,則必須應用人工織物修復,將滌綸補片或膨體聚四氟乙烯補片剪成適當大小和形狀,若應用一塊補片修補室間隔穿孔,帶小墊片縫線應從室間隔右側穿向左側,並穿過補片相應部位,全部縫線置好後,予以結紮固定,補片應置於室間隔左側(圖6.47.3-3)。若應用兩塊補片修補,則將剪好的一塊補片先縫於室間隔穿孔緣的左心室面。然後應用帶小墊片間斷褥式縫合,將室間隔補片遊離側縫於室壁切口兩側緣之間(圖6.47.3-3右上插圖),即將室壁切口兩側緣與室間隔穿孔補片遊離緣一同縫合(圖6.47.3-4),第2層應用單純連續縫合加固。
(2)後下間隔穿孔修復術:這類病人常伴有後降支分佈區的透壁性心肌梗死,因此在顯露和修復技術上都比較困難,且有其特殊性。早年在手術修復這類病變後,室間隔穿孔再通的發生率很高,這主要是因爲縫線割裂脆弱的心肌所引起。總結既往經驗,改用以下方法修復,手術存活率有了明顯改善。
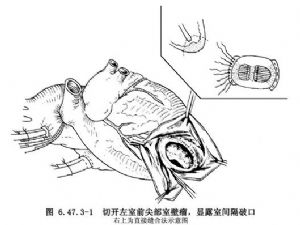
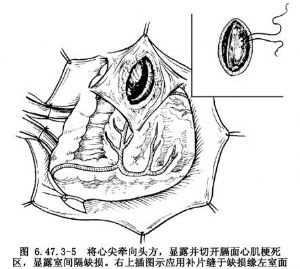
其具體步驟爲助手將心尖向頭側牽引,顯露心肌膈面和後降支,阻閉主動脈前確定心肌梗死範圍,病變可以累及膈面的兩個心室或左心室。切除左室後壁的梗死竈,從左室面可清楚顯露室間隔穿孔(圖6.47.3-5)。並可檢查二尖瓣和乳頭肌,假如有乳頭肌斷裂,應從左房切口置換二尖瓣。
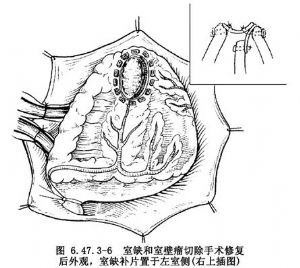
一般需應用兩個補片修復,1個補片修復室間隔穿孔,1個補片修補切除的室壁梗死區。帶小墊片的間斷褥式縫線從室間隔穿孔有生機的右室側緣進針,再穿過補片並結紮,將修復室間隔穿孔補片置於左室側(圖6.47.3-6)。然後用帶墊片的間斷褥式縫線從右室後壁切口緣心外膜進針穿過室壁全層,並用另1塊修復室壁的補片將右室側切緣先行縫合;再用一組帶墊片間斷褥式縫線從左室壁側切口緣心外膜進針,穿過室壁全層,並穿過室間隔補片遊離緣,由修補右室壁補片另一側遊離緣相應部位出針,如此將左室壁切口,室間隔補片遊離緣及室壁補片的左半部縫合結紮於左室切緣上,將左、右兩個心室交通隔離,並同時完成了室壁切口的縫合(圖6.47.3-6插圖)。
10.2 2.曠置梗死心肌和室缺修復術
David等應用戊二醛保存的牛心包片從左心室內沿梗死區邊緣心肌修復梗死後室間隔缺損,將室間隔缺損和梗死心肌與左室腔隔離,取得良好效果,並簡化了技術操作,近10餘年得到認同。
(1)曠置前間隔缺損修復法:按常規建立體外循環和應用冷血停搏液進行順灌和(或)逆灌保護心肌,由左室尖部旁開前降支2cm的梗死心肌做縱切口,牽開室壁切口顯露室間隔,確認心肌梗死範圍和破口,按梗死區形態剪裁戊二醛保存的牛心包片,通常均爲卵圓形,並比梗死區範圍大1~2cm,一般約爲4cm×6cm,應用3-0無創縫線將心包補片用連續縫合法縫於室間隔健康心肌上,先從室間隔缺損後下緣開始,伸向心尖。再用另一頭縫線縫向前壁(圖6.47.3-7)。每針縫線應穿入室間隔肌肉5~7mm,縫線的間距爲4~5mm,心包補片緣應縫上6~7mm。
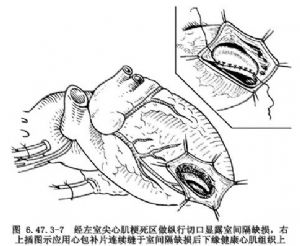
在室間隔和左室前壁交接處,應做間斷褥式縫合。對左室外側的心內膜和室壁細心檢查,若梗死範圍未累及乳頭肌基部,可應用3-0縫線繼續連續縫於左室側心肌上,直達心尖並結紮縫線。若病變累及乳頭肌基部,至左室前壁時應改間斷褥式縫合,縫線穿過全層側室壁和長條滌綸墊片,固定心室外壁上(圖6.47.3-8)。
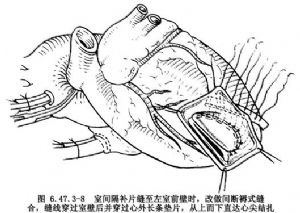
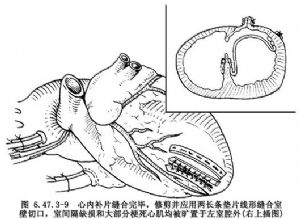
心內補片縫合完畢,修整室壁切口,再用兩長條墊片連續或褥式縫合室壁切口(圖6.47.3-9),室間隔破口和大部分梗死心肌均被曠置於左室腔之外(圖6.47.3-9右上插圖)。
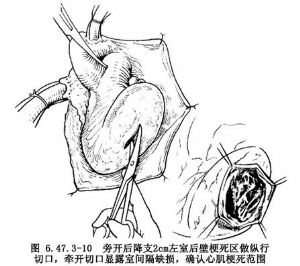
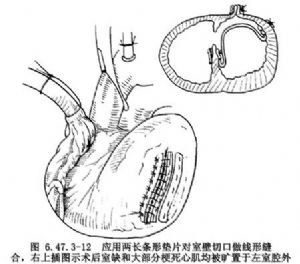
(2)曠置後間隔缺損修復術:後間隔破裂常位於室間隔後部近端。由左室後壁旁開後降支2cm即心底部的梗死心壁上做切口,進入左室腔,切勿損傷後乳頭肌,向近端延伸到冠狀竇距二尖瓣環1~2cm處。縫2~4根牽引線將瘤壁懸吊,探查清楚心內病變(圖6.47.3-10),將心內補片剪裁成類三角形,一般約4cm×7cm,三角形底部應用3-0縫線連續縫於二尖瓣環上,心包補片內側緣向內轉向室間隔,並縫於室間隔缺損前方健康心內膜心肌上,直向心尖;補片外側緣縫向左室梗死區邊緣有活力室壁上,縫線穿過全層室壁和心外膜長條墊片上,以達到加固的目的(圖6.47.3-11)。室內補片全部縫合完畢,室間隔梗死區和室間隔缺損均被分隔於左室腔外。修剪剩餘瘤壁,應用兩長條墊片,做間斷褥式縫合閉合室壁瘤切口,使緊貼和覆蓋於室缺和心內補片之上(圖6.47.3-12)。