5 概述
經會陰前列腺切除術創傷較輕,對全身影響小,術後死亡率低,特別適合全身情況差的老年病人。但會陰部解剖複雜,手術切口較小,顯露差,不易止血,手術操作比較困難,容易發生直腸損傷,造成尿道直腸瘻或會陰直腸瘻,術後性功能障礙發生率高,手術需要一些特殊器械,一般外科醫生對此徑路不太熟悉,因此,近年來經會陰前列腺切除術應用較少。
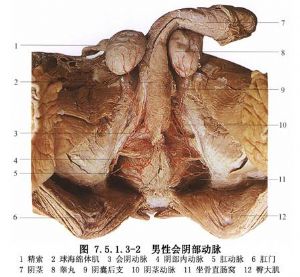
早在1639年,Covillard經會陰作膀胱取石時首次用血管鉗掏出增生的前列腺中葉。1848年,Fugusson經會陰摘除增生的前列腺。1866年Kuchler首次在屍體上作經會陰根治性前列腺切除術。直至1873年Gouley才完整地經會陰摘除前列腺的兩側葉和中葉。但是人們認爲,第一位成功地經會陰切除前列腺的是Goodfellow(1891),他的手術方法是構成經會陰前列腺切除術的基礎。Young(1903)提出會陰倒置“Y”形切口,並改進了一些手術器械,如前列腺鉗、前列腺牽引器、會陰牽引器等,所以Young對經會陰前列腺切除術的發展做出了重要貢獻。20世紀40年代,Lowsley對前列腺牽引器又做了進一步改良。總之,經會陰前列腺切除術從一個盲目、粗糙地挖出前列腺組織,發展到今天在直視下精細地手術切除、精確地止血、解剖結構的辨認和尿道重建方法的完善,歷經300多年的發展史(圖7.5.1.3-1,7.5.1.3-2)。

6 適應症
經會陰前列腺切除術適用於:
1.懷疑前列腺癌,經會陰直視下活檢,冷凍切片證實癌腫,改行前列腺癌根治術。
2.前列腺結石,尤其是巨大前列腺結石,佔據整個腺體引起頑固性感染,可經會陰直視下摘出結石,處理感染竈,切除前列腺。
4.骨盆出口寬大,會陰瘦小的病人,或身體肥胖,經恥骨上或恥骨後摘除前列腺有困難者,經會陰摘除前列腺是一良好選擇。
8 術前準備
1.病人準備 ①根據尿培養和藥物敏感試驗結果,術前合理使用有效抗菌藥物。術前禁食8h;備血400~600ml。②清潔灌腸,不必使用瀉劑和腸道消毒抗生素。③皮膚準備:由於手術切口接近肛門,皮膚準備範圍應包括下腹、恥骨上區、陰囊、會陰、肛周和兩大腿。
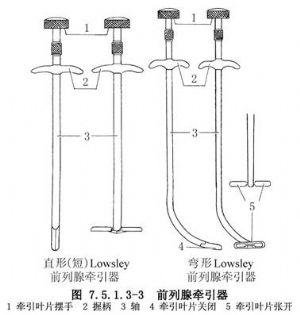
2.器械準備 經會陰前列腺摘除術,需要一些特殊的手術器械,如前列腺牽引器、前列腺鉗等。前列腺牽引器一般採用Lowsley前列腺牽引器,有直形和彎形兩種(圖7.5.1.3-3)。它們的端部都有能向兩側180°張開的牽引葉片。彎形一般用在經尿道插至膀胱頸部進行牽引,直形是經會陰切口直接插入前列腺內進行牽引。
經會陰前列腺切除術,在手術中助手需用手指伸入直腸內,幫助推動前列腺或保護直腸壁免受損傷,因此防止創口污染很重要。一般需用特製的消毒巾,中間留有小孔,用於直腸指檢。消毒巾蓋在肛門上方坐骨結節水平面以下。
9 麻醉和體位
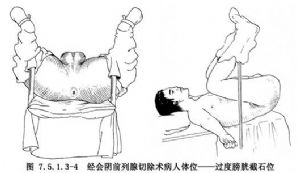
一般採用硬脊膜外腔阻滯麻醉。採取過度的膀胱截石位(圖7.5.1.3-4)。臀部墊高,兩腿外展架起,肩部用軟枕支撐,使體重着力於肩部和腿部,臀部應超出手術檯末端,手術檯應能自動升降,便於術者操作。
10 手術步驟
1.皮膚消毒,範圍從肋緣下至大腿中部。鋪消毒巾單,肛門和坐骨結節用消毒巾或O’Conor蓋片(一種橡皮片,中間留有小孔,用於直腸指檢)遮蓋,防止手術中污染。
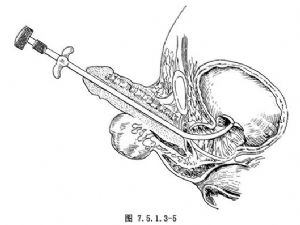
2.尿道內插入Lowsley彎形前列腺牽引器:牽引器塗以消毒潤滑劑,自尿道口輕輕插入膀胱內(圖7.5.1.3-5)。此牽引器便於手術中辨認尿道和前列腺尖端部位,並可將前列腺牽引至手術切口表淺處。
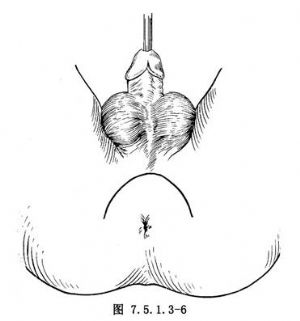
3.切口 會陰部作一倒“U”字形切口,兩端達坐骨結節內側,弧形段距肛門1.5~2.0cm,必要時可在切口中部作垂直向上延長切口,便於暴露大的前列腺(圖7.5.1.3-6)。
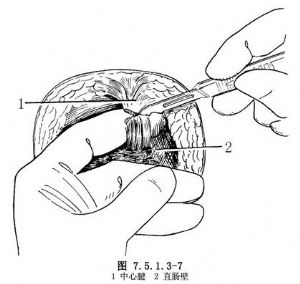
4.切斷會陰中心腱 切開皮膚和皮下組織後,鈍性分離兩側坐骨直腸窩,左手示指插入直腸壁和中心腱之間。會陰中心腱實際上是肛門外括約肌皮下纖維向球部尿道的延伸,其寬度和厚薄變化較大,有時向兩側可與肛提肌融合,被誤認爲直腸尿道肌。遠離肛門外括約肌靠近球部尿道切斷中腱(圖7.5.1.3-7)。橫切中心腱時有幾支小動脈被切斷,應予以結紮。
5.切斷直腸尿道肌 用左手示指和中指壓住切口下緣,沿直腸前面向上推開結締組織,即可看見肛提肌的側緣,拉鉤牽開可顯露直腸尿道肌,並將該肌切斷(圖7.5.1.3-8)。

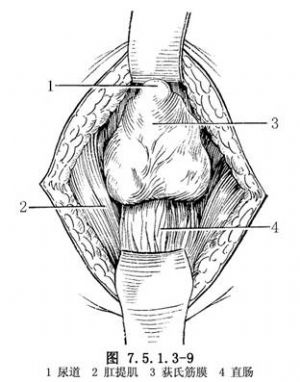
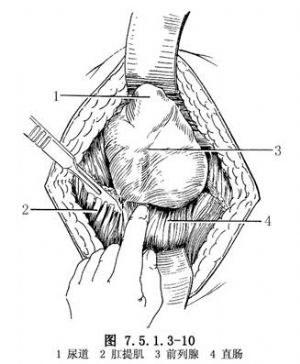
6.顯露前列腺後面 直腸尿道肌切斷後,將直腸向後推開。再沿Denonvillier筋膜前後層之間平面分離,推開會陰深橫肌後,就可顯露前列腺尖部和膜部尿道(圖7.5.1.3-9)。如遇增生前列腺較大,顯露不夠滿意時,可部分切斷兩側肛提肌,以擴大手術野(圖7.5.1.3-10)。
7.更換前列腺牽引器 前列腺後面分離後,在膜部尿道或前列腺尖部作1cm長的縱行切口,拔除尿道內的彎形Lowsley前列腺牽引器。並從切口處插入直形Lowsley前列腺牽引器在外科包膜上作一倒“V”形切口(圖7.5.1.3-11)。

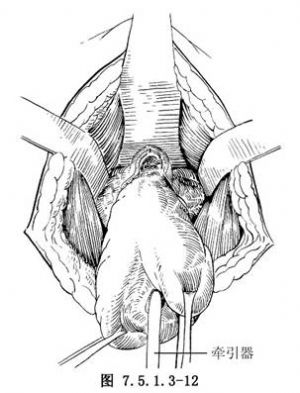
8.剜除增大的前列腺 經“V”形切口插入示指,在外科包膜和前列腺腺體之平面間鈍性分離前列腺,或鈍性和銳性相結合分離,並通過倒“V”形切口摘除前列腺(圖7.5.1.3-12)。
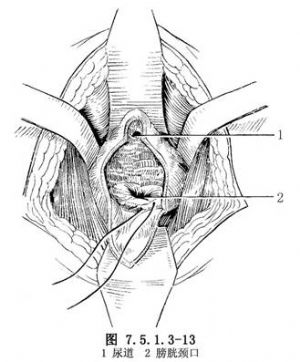
9.前列腺窩止血 摘除前列腺後,前列腺窩用熱鹽水紗布填塞壓迫止血數分鐘後,取出紗布,仔細檢查出血點,並用可吸收線縫扎止血(圖7.5.1.3-13)。膀胱頸用組織鉗鉗住並向外牽出,通過膀胱頸插入示指,觸摸其內有無病變。
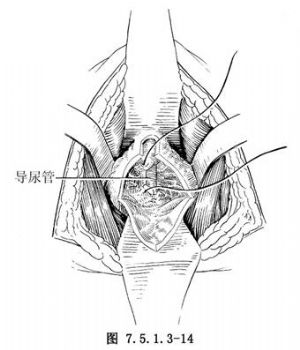
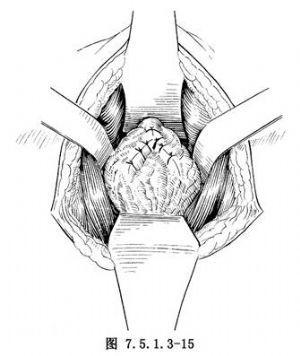
10.吻合尿道、縫合包膜 經尿道插入氣囊尿管,氣囊注水30ml,以備術後牽引及引流尿液。以導尿管作支架,用3-0可吸收線圍繞導尿管作前列腺尖部尿道與膀胱頸部間斷端端吻合(圖7.5.1.3-14)。再用2-0可吸收線縫合前列腺包膜切口(圖7.5.1.3-15)。
11.關閉切口 肛提肌用可吸收線縫合靠攏,這對重建盆底和恢復直腸的支持十分重要。切口兩側放橡皮管引流。縫合中心腱,皮下和皮膚間斷縫合。
11 術後處理
1.保持導尿管通暢。一般用氣囊導尿管,接牀旁消毒引流瓶。經常用消毒鹽水沖洗保持通暢,以防血塊阻塞導尿管。導尿管妥善固定,以防滑脫。若用三腔氣囊尿管,可用鹽水持續點滴沖洗,沖洗速度維持流出液清晰爲準。
3.會陰切口引流條術後1~2d拔除。切口引出滲血較多時,可用會陰“T”字帶加壓包紮,並加用肌肉或靜脈止血藥物。術後6~7d拆線。10d左右拔除導尿管,如排尿通暢,不必常規擴張尿道。
12 述評
1.尿漏 拔除導尿管後第1~2天常有切口漏尿。如持續漏尿,應重插一F18號氣囊尿管,保留2~3d。插導尿管時需注意防止尿管在前列腺窩內扭曲,插入有困難者,尿管內放撐杆或助手示指插入肛門引導插入,常有幫助。術後長期漏尿形成會陰部尿瘻者極爲罕見,一般多由於術後尿道狹窄梗阻引起。作適當的尿道擴張可治癒。術後膀胱頸狹窄很少發生。
2.尿失禁 術後拔除導尿管最初幾天,約10%病人有尿失禁,多數病人很快就消失,少數病人可持續半年。永久性尿失禁並不多見。爲減少經會陰前列腺切除術後尿失禁,Belt(1939)改用經肛門括約肌下徑路前列腺摘除,可減少術中出血和支配尿道外括約肌神經損傷,術後尿失禁和性功能障礙顯著減少。
3.直腸損傷 經會陰前列腺摘除術發生直腸損傷的機率比恥骨上和恥骨後前列腺摘除術高。
4.術後出血 經會陰前列腺摘除術後發生出血的機會較少,據Turner及Belt(1957)1694例經會陰前列腺摘除術統計,術後出血發生率爲2.5%。出血不嚴重,可用注射器間斷抽吸沖洗,如有嚴重出血,應考慮重新手術止血。
5.感染 包括泌尿生殖系感染和切口感染。尿道感染者,應行尿培養、藥物敏感試驗,然後調整抗菌藥物;拔除導尿管,減少異物刺激,有利於感染的控制。如有大量粘液膿性分泌物流出,用2%新黴素溶液沖洗膀胱,48h後拔除尿管。由於傷口接近肛門,術中和術後污染機會多,可發生切口感染和裂開,以致延期癒合,應重視術前腸道準備及注意術中無菌操作。切口已感染者,應保證引流通暢,待肉芽形成後,溫水坐浴可加速創面癒合。