6 概述
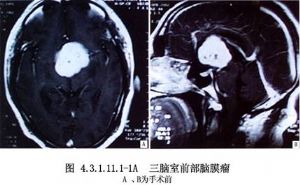
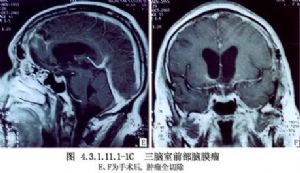
經額葉皮質入路是臨牀上最常用的手術入路,爲Dandy 1933年首先報道,其主要優點是不損傷迴流入矢狀竇的皮質靜脈,也不損傷胼周動脈。特別適於伴有腦室系統擴大的第三腦室腫瘤,以及腫瘤突入一側側腦室者(圖4.3.1.11.1-1A~C)。

11 手術步驟
11.1 1.皮膚切口
一般在非優勢半球側額部做馬蹄形切口,應置於中央前回之前,僅當腫瘤大部分擴延到優勢半球側腦室內時,切口纔在優勢半球側。皮瓣基底在前方。
11.2 2.骨瓣
置於中線旁,後緣應達冠狀縫後1~2cm,前後鑽孔距離約8cm。中線不必顯露矢狀竇,外側鑽孔距中線約8cm,做方形骨瓣(圖4.3.1.11.1-2),骨瓣向外側翻轉。

11.3 3.硬腦膜切開
硬腦膜瓣的基底在矢狀竇側,切開後向內側翻,注意勿損傷迴流入矢狀竇的橋靜脈。
11.4 4.皮質切口
在額中回中部,沿額中回走行方向。在中央前回前3cm處切開皮質約3~4cm(圖4.3.1.11.1-3)。如必須在優勢半球側手術時,皮質切口應特別注意避開在額下回的語言運動區,術中也要覆蓋鹽水棉片,注意保護。切開皮質後最好做鈍性分開白質,一般側腦室多擴大,皮質變薄。排除腦室液後,易於達到側腦室,如側腦室不大,皮質切口應稍長些。有時需要多切除一些腦組織,用蛇形固定牽開器牽開切口,腦壓板下放置棉片保護腦組織,進入前角後注意辨認腦室內的解剖標誌,可見丘紋靜脈、隔靜脈及脈絡叢集合於室間孔。穹窿及透明隔在前上方,丘腦在後下方,尾狀核在外側。此時,在擴大的室間孔處可見到腫瘤(圖4.3.1.11.1-4)。


11.5 5.進入第三腦室
第三腦室腫瘤多伴有室間孔擴大,在側腦室內辨清腦室內有關結構後,沿脈絡叢及丘紋靜脈即可找到擴大的室間孔,對第三腦室內一些囊性病變及粘連不重,出血不多的病變,經擴大的室間孔即可予以全切。但當室間孔不擴大或擴大尚不足以安全切除腫瘤時可在室間孔前上緣電凝,切斷一側穹窿柱,一般不引起記憶障礙,切口擴大到透明隔即進入第三腦室內(圖4.3.1.11.1-5)。Tuve等(1997)對室間孔區靜脈進行解剖學研究,發現隔靜脈與大腦內靜脈的匯合點有47.5%由正常的室間孔後緣向後移3~13mm(平均6mm),故需要時可由室間孔後緣,沿脈絡裂向後切開,直到靜脈匯合點,以擴大室間孔,然後處理第三腦室內腫瘤。

11.6 6.切除腫瘤
一旦進入第三腦室後,首先辨識腫瘤硬度及血管豐富情況,切開腫瘤被膜之前應行試驗穿刺,囊性腫瘤在吸出囊液後,瘤體縮小,操作空間增加而利於進入剝離。硬質的腫瘤可做分塊切除,軟質的腫瘤可用吸引器或CUSA吸除,但一般多用取瘤鉗,行囊內或腫瘤中心部切除。並根據腫瘤活檢確定的性質及其與重要結構的粘連情況,以決定手術切除的多少。
顱咽管瘤突入第三腦室後,與下丘腦的關係密切,應於手術顯微鏡下操作,在不增加重要結構損傷的情況下切除瘤組織,對於與重要結構粘連嚴重者,不必勉強行全切除,防止增加手術死亡率及嚴重併發症。應以排出囊腫內容、縮小腫瘤體積、恢復腦脊液通路爲目的。處理大型腫瘤時,在未能充分行瘤內容切除,獲得足夠操作間隙時,不要急於處理腫瘤基底部或過分牽拉,否則腫瘤深部血管撕裂出血,很難控制。腦膜瘤及脈絡叢乳頭狀瘤起源於脈絡叢,瘤蒂相對較小,這兩種腫瘤通常都是可以完全切除的。而室管膜瘤則可起源於任何部位的室管膜,在尋找腫瘤基底部時應予注意。根據其基底部的寬窄和分界情況,決定應否全切。
膠樣囊腫呈球形或卵圓形,直徑約1~2cm,位於第三腦室頂部。但可充滿整個第三腦室,附麗在脈絡組織上,常使室間孔擴大。在打開囊壁後,吸出膠樣內容多能完全摘除。但少數囊壁粘連於鄰近結構剝離困難時,寧願留下一小片囊壁而不必勉強切除。腫瘤切除後,用雙極電凝徹底止血。
11.7 7.關顱
12 術中注意要點
除第三腦室手術的一般原則外,此入路的關鍵在額葉皮質切口要遠離運動及語言功能區,第三腦室內操作要特別輕柔。損傷第三腦室壁,特別是下丘腦可造成嚴重後果。表現爲體溫調節、糖代謝、水電解質紊亂,血壓下降,消化道出血,意識及呼吸障礙等。