6 概述
側腦室內腫瘤的發生率較低,據國內外文獻報道約佔顱內腫瘤總數的0.75%~2.8%。在側腦室前部和體部者,多爲室管膜瘤,在三角部、顳角和枕角區者,多爲乳頭狀瘤或腦膜瘤。側腦室周圍、丘腦和腦室室管膜下生長的膠質瘤,也可長入腦室內。其他如上皮樣囊腫或皮樣囊腫等也偶可見到。側腦室內腦膜瘤約佔顱內腦膜瘤的2.5%~6.3%,以女性較多,年齡多在30歲左右,且好發於左側側腦室。室管膜瘤則以嬰幼兒和學齡前兒童多見(圖4.3.1.9-1~4.3.1.9-6)。

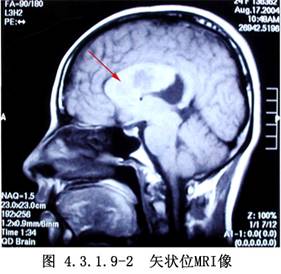
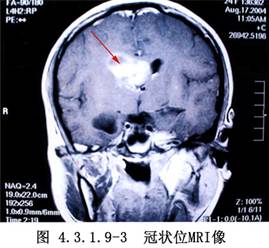
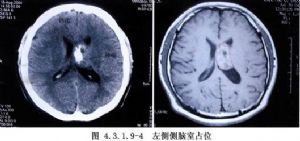
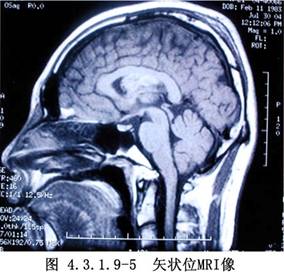
頸動脈造影顯示脈絡膜前動脈增粗,椎動脈造影顯示脈絡膜後動脈增粗、走行異常和腫瘤染色等,都是確診側腦室腫瘤的有力依據。自CT、MRI問世以來,確診已較簡易、安全。由於手術經驗的積累,療效亦不斷提高,大多能全切治癒。
隨着微侵襲技術的發展,有的病例可行“鎖孔(keyhole)”和內鏡手術。
11 手術步驟
11.1 1.手術入路和皮質切口
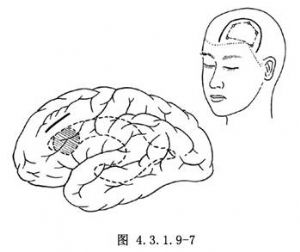
前角腫瘤以病側前額皮骨瓣入路開顱術爲宜。硬腦膜瓣基底翻向矢狀竇側。在運動區前額上、中回之間切開腦皮質和白質進入側腦室(圖4.3.1.9-7)。
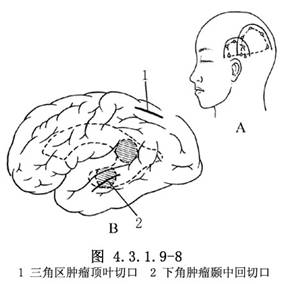
三角部和顳角腫瘤以高位和低位頂顳皮骨瓣開顱爲宜(圖4.3.1.9-8A)。骨膜切口與皮膚切口相一致,骨瓣連同皮瓣部翻向下方。硬腦膜瓣狀切開,翻向上方。顳角腫瘤皮質切口,可在顳上、中回皮質間切開。三角部腫瘤的皮質切口以旁正中頂葉皮質縱行切口較相宜(圖4.3.1.9-8B),以免損傷角回和緣上回,造成視放射和感覺性語言功能的損害。
11.2 2.顯露腫瘤
在切開皮質前,先用腦針探查腦室和腫瘤位置,以瞭解腦組織厚度和腫瘤性質。電凝皮質血管後,循腦回方向切開皮質約4~5cm,依腦針探查方向吸引器鈍性分開白質直達腦室壁。如估計腫瘤體積較大,在不過分損傷皮質功能區的原則下,也可切除1塊呈圓錐形約3~4cm直徑的腦組織,以利顯露和切除腫瘤,電凝腦切口的出血,室管膜亦電凝後切開,吸附一部分腦脊液,以蛇形腦牽開器牽開腦切口,顯露出腦室內腫瘤組織。
11.3 3.腫瘤切除
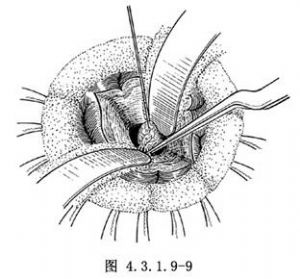
瞭解腫瘤的大小和其與周圍組織的關係,一般對較小而且活動可遊離的腫瘤,在直視下可用1~2針粗絲線穿過瘤體,或用取瘤鉗夾住腫瘤,輕輕向外上牽拉以顯露腫瘤基底部血管,用銀夾夾閉血管和脈絡膜叢,電凝後切斷,再完全遊離腫瘤後完整摘除(圖4.3.1.9-9)。
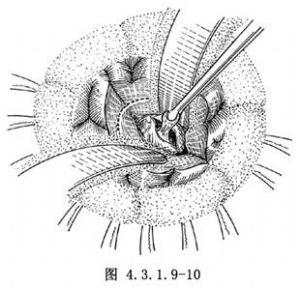
較大腫瘤,活動度小且較難遊離者,不應強行完整切除。應先行包膜內或囊內分塊切除(圖4.3.1.9-10)。再在顯微鏡下電凝包膜表面血管,遊離腫瘤基底,電凝和夾閉血管後將腫瘤全部切除。對血供豐富的腫瘤有條件單位可採用微波熱凝、激光氣化或超聲吸引等方法進行切除。
11.4 4.關顱
腫瘤切除後要妥善止血,主要採用雙極電凝,亦可以溼棉片和明膠海綿止血,但止血後儘量去淨明膠海綿,不使留置在腦室內。止血完善後,反覆用生理鹽水沖洗掉血凝塊和血液。最後留置硅膠引流管於腦室內,用於手術後引流。張力不高,力爭縫合硬腦膜,以防腦脊液漏,骨瓣復位,縫合頭皮。
12 術中注意要點
以往文獻報道手術死亡率平均約25%。但近年來死亡率則較低,如Guidetti報道19例中僅死亡1例,國內少數側腦室腫瘤報道中死亡很少。要降低死亡率和致殘率,應注意:①術中皮質切口要靠近腫瘤主體,要儘量避開損傷皮質功能區;②顯露和牽引腫瘤,操作要輕柔,要保護好腦室內側壁上的丘紋靜脈,勿使受損;③儘可能首先處理腫瘤基底的供應血管;④腫瘤過大,不應強求完整摘除,而應先行分塊切除,最後全部切除;⑤腫瘤切除後,凡在術野內能見到的脈絡叢,最好予以電凝,以減少術後腦脊液的分泌;⑥要徹底止血,不能讓血液或血凝塊和明膠海綿等留置在腦室內;⑦手術結束時儘可能縫合硬腦膜,其餘各層軟組織也要嚴密縫合,以防腦脊液漏;⑧囊腫性包塊切除,需用腦棉保護好四周,防止囊液漏入腦室內;⑨力爭重新建立被阻塞的腦脊液循環通路。