4 適應證
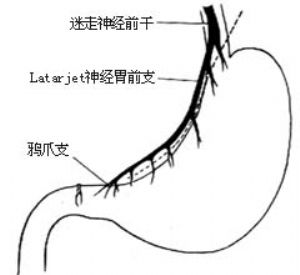
主要應用於有外科治療適應證的十二指腸潰瘍病例,如出血(包括某些應激性潰瘍出血)、穿孔、瘢痕性幽門梗阻、頑固性潰瘍及單純胃腸吻合術後或胃部分切除術後的吻合口潰瘍等。迷走神經切斷術分迷走神經幹切斷術及選擇性迷走神經切斷術兩種。前者手術操作簡單,但術後常有腹脹、腹瀉等症狀,適用於較重危的病人;後者對術後胃腸道功能擾亂較輕,但手術操作較複雜,適用於對手術耐受性較好的病人。因二者都必須附加胃引流術或胃部分切斷術,才能使手術完全;近年來又發展了高度選擇性胃迷走神經切斷術(又稱壁細胞迷走神經切斷術)。只切斷胃壁細胞區的迷走神經,而不必附加胃引流術或半胃或竇部切除術,可作爲獨立手術施行。該術式在理論上有其極大優越性,但手術操作上要求嚴格。三種術式見示意圖[圖1]。
7 手術步驟
1.體位 平臥,上軀幹墊高,劍突部保持在最高位,有利於賁門部的顯露。
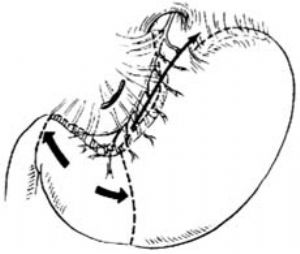
3.顯露胃小彎 顯露賁門、食管下端及胃小彎,必要時可在大彎側加以牽引,在消瘦者迷走神經胃前支(latarjet神經)及鴉爪支可辨認清楚[圖2 ⑴]。
4.分離小網膜 在距幽門靜脈5~7cm,相當鴉爪第1分支略上方,按黑線箭頭所示方向,緊貼胃壁分離小網膜前葉 [圖2 ⑵]。
5.顯露迷走神經 在肥胖者,可在小網膜無血管區剪開一裂隙,用左示指和/或中指通過此裂隙伸入小網膜和胃的後面,更易於辨認胃前支的胃壁分支,並有利於對它的分離切斷[圖2 ⑶]。
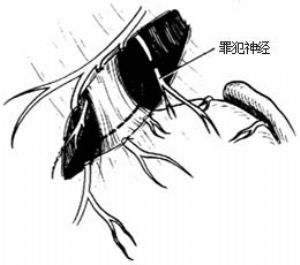
6.分離、切斷迷走神經分支 繼續向上解剖分離,直達賁門及食管下端。示指經食管後方抵賁門右側,戳開疏鬆組織,繞一膠皮導管,向右下方牽引賁門和食管,有利於食管下端和胃底分離,下端食管周圍和胃底部皆需分離5cm左右。在分離切斷通往食管下端和胃底的神經分支過程,尤應注意勿忘尋找切斷來自後幹,通往胃底部的一條較粗神經分支,通常稱爲“罪犯神經(nerves criminalis)”。如果遺漏該支,可有潰瘍復發之虞[圖2 ⑷]。
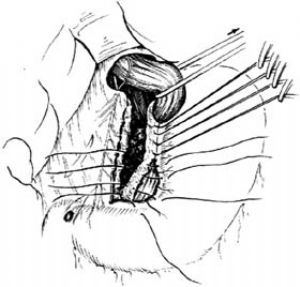
7.腹膜化小彎創面 將食管和賁門向左側牽開,顯露小網膜後葉,繼續予以分離、切斷,直至右緣。至此,通往胃近端壁細胞區的迷走神經纖維已完全切斷。將胃小彎側裸露的創面予以腹膜化[圖2 ⑸]。