2 註解
胰腺囊腫分爲真性和假性兩類。真性囊腫體積小,具包膜,多位於胰體或胰尾部,常無明顯症狀,多不需外科治療;假性囊腫爲急性胰腺炎或胰腺外傷時胰腺滲出液外漏,積聚在小網膜腔內,刺激周圍組織,引起纖維性假膜所致,常因體積膨大,出現胃腸道受壓症狀,而需外科手術治療。
3 手術圖解
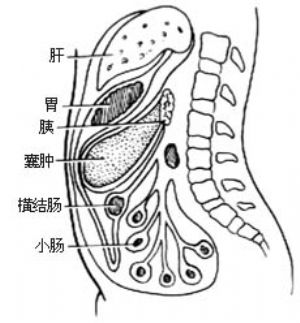
⑴胃下結腸上方
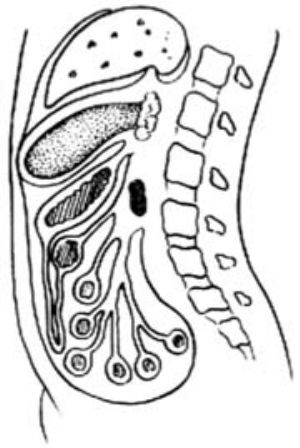
⑵胃上方
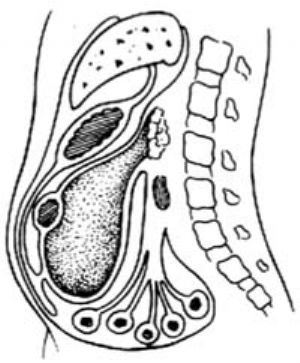
⑶胃下結腸後方
圖1 胰腺囊腫常見的位置

⑴胃前壁切口
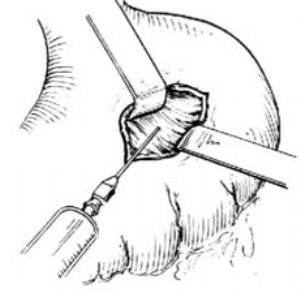
⑵胃內探查

⑶經胃後壁切開囊

⑷鎖邊縫合吻合口
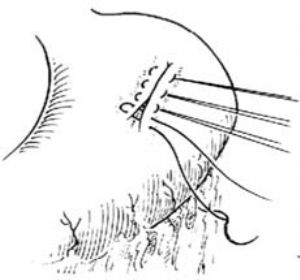
⑸縫合胃前壁
圖2 胰腺囊腫胃吻合術


⑵鎖邊縫合吻合口,引流膽總管
圖3 胰腺囊腫十二指腸吻合術

4 適應證
1.胰腺囊腫手術的適宜時間 凡炎症和外傷後形成的假性囊腫,應經3~6個月後才能手術。如時間短於6個月,應先行保守治療,以免行吻合手術時囊壁太薄,使吻合口漏液。
2.胰腺囊腫的切除 胰腺囊腫切除術、胰體或胰尾切除術、囊腫外引流術等的適用範圍很小,並且各有缺點,除個別真性囊腫可作切除外,其它的不宜採用。
3.胰腺囊腫內引流術 臨牀常用的有三種。
⑴胰腺囊腫胃吻合術:位於胃上方、胃後方和與胃壁相貼近的囊腫,宜採取此種術式。
⑵胰腺囊腫十二指腸吻合術:位於胰頭部或囊壁與十二指腸腸壁相貼近的囊腫,宜採取此種術式。
7 手術步驟
7.1 胰腺囊腫胃吻合術
1.體位、切口 仰臥位。根據囊腫具體位置選用上腹正中切口或經腹直肌切口。
2.探查 進入腹腔後,首先探明胰腺囊腫的確切位置[圖1],並作穿刺抽液確診。同時,注意囊腫和胃與結腸及其系膜的關係,如發現囊腫位於胃上方或後下方,即可決定行囊腫胃吻合術。
3.切開胃前壁 在胃前壁沿長軸作一縱行切口,長約6cm。先切開漿肌層,在直視下用1號絲線逐個縫扎並切斷粘膜下層的各血管分支,防止出血[圖2 ⑴]。
4.胃內探查 用小拉鉤拉開胃前壁,於胃腔內後壁仔細觸診檢查,再用胰腺囊腫位置上試驗穿刺,以求進一步證實[圖2 ⑵]。
5.經胃後壁切開囊腫:在穿刺針孔處切開已互相粘連的胃後壁及囊腫前壁,吸出囊腫內液體,擴大切口並剪去3cm×2cm胃後壁組織和囊腫壁,以保證吻合口通暢。仔細止血後,用手指插入囊腫,探查囊壁情況,以瞭解有無多發囊腫或惡變可能[圖2 ⑶]。
6.縫合吻合口 將胃後壁與囊腫前壁的切口,用0號鉻制腸線作鎖邊縫合一圈[圖2 ⑷]。
7.縫合胃前壁 用1-0號絲線作全層間斷內翻縫合胃前壁切緣,外層加漿肌層間斷內翻褥式縫合[圖2 ⑸]。一般腹腔不必引流,逐層縫至皮膚。
7.2 胰腺囊腫十二指腸吻合術
取右上經腹直肌切口,進入腹腔檢查後,先將結腸肝曲分離,推向下方,再分離十二指腸降部。切開膽總管,置入膽道探子探查囊腫與膽總管位置關係後,在離十二指腸乳頭較遠處切開十二指腸前壁。穿刺證實囊腫後,避開膽總管及其開口,於其上外側或下方,將十二指腸與囊腫相貼的腸壁及囊壁切開,並剪去3cm×1cm一塊組織[圖3 ⑴]。將十二指腸後壁和囊腫吻合口用腸線作一圈鎖邊縫合[圖3 ⑵]。橫行縫合十二指腸前壁。如腸壁切口較長,亦可縱行縫合,以免扭曲成角。膽總管置t形管引流,十二指腸切開處附近置一軟質膠管引流後,逐層縫合腹壁。
7.3 胰腺囊腫空腸吻合術
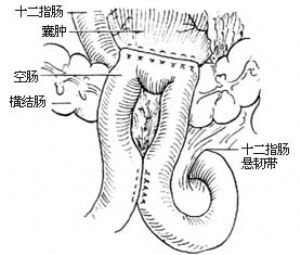
1.胰腺囊腫空腸roux-y式吻合 本法可避免食物殘渣及胃腸道內容物返流至囊內,術後很少發生繼發感染,是一種較爲理想的術式;但必須在充分準備和有一定的技術條件下施行,才爲安全。方法是在距十二指腸懸韌帶15~20cm處切斷空腸,將遠段提至結腸前與囊腫行端側吻合,近端空腸再與囊腫空腸吻合口以遠30~35cm處的遠段空腸行端側吻合,對合上角應接近平行,使夾角幾乎爲零[圖4]。
2.胰腺囊腫空腸側側吻合術 本法較爲簡便易行,且無腸袢血運障礙的弊病。方法是將距十二指腸懸韌帶30cm處的空腸提到橫結腸前,行空腸與囊腫側側吻合術,空腸近、遠段在距吻合口10cm處再行側側吻合術[圖5]。