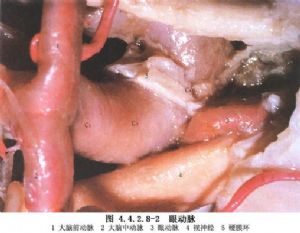
6 概述
眼動脈瘤發生於頸內動脈發出眼動脈處,其發生率佔所有顱內動脈瘤的3.3%~5.4%。動脈瘤的瘤頂可指向4種方向:①視神經-視交叉上型,瘤從頸內動脈內側壁長出,瘤頂指向上內側,位於視神經-視交叉之上;②視神經-視交叉下型,瘤頂指向內側,位於視神經-視交叉之下;③前牀突上型,瘤頂指向前,位於前牀突之上;④頸內動脈腹側型,動脈瘤位於頸動脈之下,從眼動脈發出點對側的頸內動脈壁上長出(圖4.4.2.8-1)。

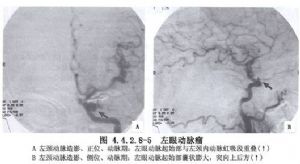
眼動脈瘤有在兩側相同部位對稱發生的傾向,約有1/5的病人有雙側眼動脈瘤。眼動脈從頸內動脈的發出點有89%位於硬腦膜內,11%位於硬腦膜外,後者實際上位於海綿竇內。有的眼動脈瘤部分位於硬腦膜內,部分隱於硬腦膜外,這就給手術帶來困難。眼動脈瘤的另一特點是瘤體常較大,壓迫視神經和視交叉引起視力障礙和視野缺損。視神經-視交叉下型眼動脈瘤可伸入蝶鞍內,其臨牀表現酷似腦垂體瘤,在作腦垂體瘤手術時,應常規先穿刺後切開,以免造成不可收拾的局面。(圖4.4.2.8-2~4.4.2.8-5)


9 術前準備
1.腦CT掃描,觀察蛛網膜下腔出血的分佈,有無顱內血腫、腦積水和腦腫脹。
2.腦血管造影,最好行數字減影全腦血管造影,瞭解動脈瘤的大小、形狀、位置,腦血管痙攣的程度和範圍。有時還可發現多發性動脈瘤,以便計劃手術入路和處理步驟。
4.解除病人對手術的恐懼心理,手術前晚給予鎮靜劑,防止病人因術前情緒緊張而導致動脈瘤破裂。
10 麻醉和體位
採用全身麻醉,誘導期應迅速平穩。手術開始即將血壓控制在正常偏低水平。剝離動脈瘤和夾閉瘤頸時用藥物將平均動脈壓降到(70~80mmHg)。對老年和有高血壓者,降壓不可過低。否則可致腦缺血。
病人取仰臥位,頭偏向對側約45°,並稍下垂20°,使顴突部處於最高點,以利腦的額葉因自然重力下垂離開眶頂,減輕牽拉的力量,便於顯露動脈瘤。用三釘顱骨固定頭架,將頭維持於此位置。
11 手術步驟
11.1 1.控制頸動脈
眼動脈瘤近側段的頸內動脈被前牀突所掩蓋,故開顱後無法在顱內暫時夾閉頸內動脈。爲防止動脈瘤手術中破裂,或動脈瘤破裂後控制出血,可採取以下措施:①預先在頸部顯露頸內動脈,用一粗條帶繞過動脈,套上一根塑料管,引入消毒手術野。需要控制動脈時,拉緊條帶,用止血鉗連同塑料管一起夾住,即可將動脈勒閉但控制時間不可過長,應每5~10min放鬆一次。②預先不顯露頸部動脈,遇有需要控制出血時,請臺下人員用手指壓迫頸部動脈。③預先在動脈瘤開口處近側的頸內動脈內置一球囊導管,需要時充盈球囊堵塞血流。④採用逆向抽吸法。
11.2 2.手術入路
翼點入路或額下入路。
11.3 3.顯露動脈
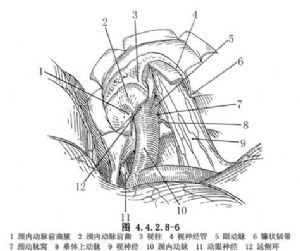
從大腦外側裂的外側向內側分開外側裂,牽拉額葉必須輕柔,因視神經-視交叉上型和前牀突上型動脈瘤常與額葉的眶面粘連或突入腦實質內,牽拉過快和過重都可招致破裂。分開頸動脈池的蛛網膜,顯露動脈瘤。此時應觀察動脈瘤的確切位置,與眼動脈、視神經、視交叉以及頸內動脈其他分支的關係,動脈瘤的近、遠側頸內動脈上能否安放暫時性動脈夾,以備需要時控制出血。如果瘤頸被前牀突所掩蓋,可用微型鑽將前牀突和視神經管的頂磨去,以顯露局部的解剖結構(圖4.4.2.8-6)。但應注意這樣可能將篩竇磨開,用骨蠟封閉篩竇氣房,防止發生腦脊液漏或顱內積氣。
視神經-視交叉上型和前牀突上型眼動脈瘤常埋入額葉眶面腦實質內,需切開軟腦膜,吸除部分腦組織方能顯露出動脈瘤。
頸內動脈腹側型眼動脈瘤是一種特殊的動脈瘤,其特點爲:①瘤頸位於頸內動脈腹側,故完全或部分地被頸內動脈所掩蓋;②瘤體常較大,瘤頸也相應較粗;③頸內動脈和動脈瘤常有粥樣硬化改變;④瘤頸處被前牀突掩蓋;⑤瘤頂指向下、後方,有的突入海綿竇內;⑥瘤頂常與丘腦穿動脈、後交通動脈、動眼神經和垂體柄相粘連。這種動脈瘤的處理困難。Yasargil認爲,如果無法夾閉瘤頸,可用其他方法處理,如頸動脈結紮,顱內外聯合孤立術,顱內孤立術,頸內動脈結紮並行顱外-顱內動脈吻合術,以及動脈瘤包裹術等。
11.4 4.分離和夾閉動脈瘤
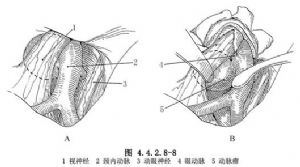
應根據動脈瘤的位置和方向而定,位於頸動脈背側者,在頭位向對側傾斜45°的情況下可以看到瘤頸,分離後選用適合的瘤夾予以夾閉(圖4.4.2.8-7)。

動脈瘤位於頸內動脈內側並被視神經掩蓋者,需向內側牽開視神經才能顯示和便於夾閉瘤頸(圖4.4.2.8-8)。
動脈瘤位於頸內動脈腹側者,瘤頸隱於動脈之下,分離和夾閉均較困難,需選用一個或多個環套式瘤夾將頸內動脈套在環內以夾閉瘤頸(圖4.4.2.8-9)。

如果動脈瘤很大,可用暫時性動脈夾控制瘤頸的近遠側頸內動脈,將動脈瘤抽空,然後用環套式瘤夾以夾閉瘤頸(圖4.4.2.8-10)。
