5 概述
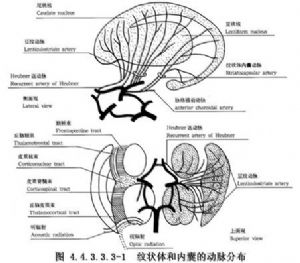
這是一組位於大腦半球深部、側腦室體部外側和腦島內側的AVM。主要供血動脈爲豆紋動脈、脈絡膜前動脈,有時大腦中動脈主幹的分支、大腦前動脈的回返動脈和大腦後動脈的脈絡膜後動脈等的分支亦參與供血。引流靜脈都是大腦的深靜脈,如丘紋靜脈、大腦內靜脈、基底靜脈、大腦大靜脈等,最後導入直竇。(圖4.4.3.3.3-1,4.4.3.3.3-2)

此部位的病變,切除難度大,手術死亡率和致殘率都很高,術前必須充分考慮手術的可能性。文獻上報道的此類AVM很少,手術切口可採用側裂入路或切開腦皮質經腦室的入路,進入腦室多從顳中回或顳下回。爲了減少腦組織損害的程度和術後的神經功能障礙,史玉泉(1987)採用經外側裂和島葉,順供血動脈的入路去尋找AVM。手術切除16例,12例結果優良。
8 術前準備
1.術前必須有正確的定位診斷。近年來由於影像檢查技術的進步,CT、MRI、DSA等臨牀應用日益廣泛。對病變的部位及與周圍結構的關係術前應詳加分析,以便選擇合適的手術入路,爭取獲得最好的顯露,儘可能地避開顱內重要結構,增加手術的安全性和爭取良好的效果。
2.皮膚準備,手術前1天先用肥皂及水洗淨頭部,手術當日晨剃光頭髮。也可在手術前夕剃頭。
3.手術當日晨禁食。可在手術前日晚灌腸,但有顱內壓增高時,應免去灌腸,以免引起病情突然惡化。
4.術前晚可給苯巴比妥0.1g口服,以保證安靜休息。術前1h再給苯巴比妥0.1g,阿托品0.4mg或東莨菪鹼0.3mg肌注。
10 手術步驟
10.1 1.切口
應視病變部位而定,以能充分顯露外側裂爲原則。最常用的切口是翼點入路或顳部入路(圖4.4.3.3.3-3)。

10.2 2.識別及分開外側裂
用雙極電凝切開外側裂的蛛網膜,細心分開外側裂,直達腦島表面。一般都可見到大腦中動脈的多根分支,循動脈分支追蹤至大腦中動脈(圖4.4.3.3.3-4)。

10.3 3.夾閉及切斷來自大腦中動脈主幹的供血動脈
沿大腦中動脈細心解剖,見到有向AVM方向去的動脈分支一一電凝後切斷(圖4.4.3.3.3-5),如此繼續深入可暴露出豆紋動脈,予以夾閉,電凝後切斷。

10.4 4.控制及結紮脈絡膜前動脈
顯露出頸內動脈的分叉部,再稍向後分離,可找到脈絡膜前動脈。除非在腦血管造影片中清楚顯示此動脈參與供血,否則一般不必做這一步驟。更妥當的辦法是保留脈絡膜前動脈,留待至腦室內操作時再處理。
10.5 5.進入側腦室
沿外側裂向頂葉方向解剖,達外側裂的終點,即相當於腦血管造影中的側裂點,橫向將此處的腦組織切開,即進入側腦室(圖4.4.3.3.3-6)。用牽開器將腦室壁牽開,從側腦室壁上尋找適當的切口部位。這時增粗的引流靜脈可以顯現,用棉片暫時保護此靜脈,確定AVM的大體部位後,從腦室壁由內向外解剖AVM的主體。分別將進入AVM的供血動脈逐一電凝切斷,脈絡膜前動脈這時也終會遇到,亦予電凝切斷。

10.6 6.結紮靜脈
選擇恰當的部位將引流靜脈結紮、電凝切斷取出整塊AVM。隔靜脈可夾閉,但丘紋靜脈、大腦內靜脈應予保留,故結紮部位應在此靜脈的外圍。
11 術中注意要點
側裂內大腦中動脈的分支都是供應重要腦組織的主要血管,在解剖外側裂追蹤大腦中動脈時不可輕易切斷其分支,應循分支做必要的軟腦膜下解剖,用細吸引管將動脈分支周圍的腦組織輕輕吸除,直至顯露出大腦中動脈。
12 術後處理
開顱術後有條件時,應進行ICU術後監護。無監護條件時也應嚴密觀察病人的意識、瞳孔、血壓、脈搏、呼吸和體溫變化,根據病情需要每15min~1h測量觀察1次,並認真記錄。若意識逐步清醒,表示病情好轉;如長時間不清醒或者清醒後又逐漸惡化,常表示顱內有併發症,特別是顱內出血,必要時應做CT掃描,一旦證實,應及時送手術室,清除血腫,徹底止血。有嚴重腦水腫者,則應加強脫水治療。開顱術中出血較多者,術後應注意補充血容量,維持正常血壓。但輸血、補液不宜過多過快,以免加重腦水腫。呼吸道應保持通暢,短期內不能清醒者應行氣管切開。術後應給予吸氧。
麻醉未清醒前應仰臥或側臥。清醒後應予牀頭抬高20°~30°,以利於頭部血液迴流,減輕水腫反應。
手術切口有引流者,術後24~48h內應嚴密觀察引流量,敷料溼時應及時更換。拔除引流後,無菌切口一般無需再換藥,直至拆線。但有感染徵象或已感染切口,或有滲漏者應及時更換敷料。
術後24~48h一般不予飲食,以免嘔吐。頻繁嘔吐可增加顱壓,爲術後一大禁忌。吞嚥障礙病人,食物易誤吸入氣管,引起窒息或吸入性肺炎,必須在完全清醒後,試行少量進食,證明無問題時方可進食。
應行腦血管造影複查。