5 分類
耳鼻喉科/頭頸手術/顱底手術/側顱底手術
7 概述
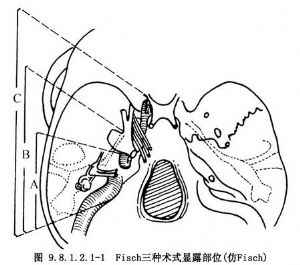
Fisch對顳骨和側顱底腫瘤設計了三種進路術式(圖9.8.1.2.1-1,9.8.1.2.1-2):①A型顳下窩進路:主要顯露術區爲迷路下區、巖骨尖部、下頜窩、顳下窩後部。②B型顳下窩進路:主要顯露術區爲巖骨尖部、斜坡區、頸內動脈水平段、咽鼓管區。③C型顳下窩進路:主要顯露顳下窩、翼齶窩、鞍旁、鼻咽等區域。

12 手術步驟
1.A型顳下窩進路
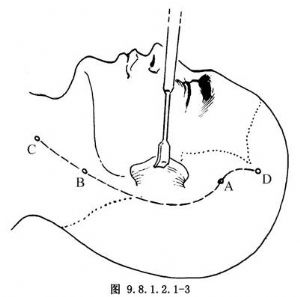
(1)耳後切口:爲顯露頸部大血管和神經可將耳後AB段切口延長到BC段切口,爲製作顳肌瓣可在上方延長AD段切口(圖9.8.1.2.1-3)。
(2)翻開組織瓣及處理外耳道切斷面:分離切口前方組織瓣,向前牽引,乳突區骨膜分離製成以前方爲蒂的組織瓣。橫行切斷外耳道,在切斷面將外耳道縫合封閉爲盲管,骨膜瓣向前翻轉,與外耳道前緣骨膜縫合,作爲第2層封閉(圖9.8.1.2.1-4)。

(3)在上頸部顯露主要神經血管:向下延長皮膚切口BC段,緊貼胸鎖乳突肌前緣及內側分離,將其向後牽引。在此肌前緣深部找到二腹肌,沿其向上分離,在其上端前方可找到面神經。切除腮腺淺葉上部,進一步顯露面神經主幹及主要分支。將頜下組織向前牽引,胸鎖乳突肌向後牽引,顯露頸內靜脈及頸總動脈。在此二血管間可找到迷走神經。沿二腹肌深面,可見到橫過頸外動脈的舌下神經。在頸內靜脈表面可見到副神經。若顯露這些結構有困難,可於二腹肌上端切斷該肌,並將其向下翻轉,則可增加上方視野。分離頸內動脈至動脈孔。頸內靜脈掛線,但暫不結紮(圖9.8.1.2.1-5)。

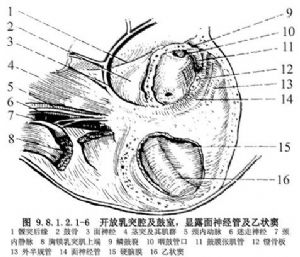
(4)開放乳突腔及鼓室,顯露面神經管及乙狀竇:乳突外切口,分離胸鎖乳突肌及骨膜,分離顳肌後下部向上牽引。放入牽器,使顯露區從外耳道至乳突導靜脈。用電鑽完全開放乳突腔,磨去乙狀竇骨板,顯露乙狀竇、二腹肌嵴、面神經管、鼓竇等區域。頸靜脈球體瘤等病例,在乙狀竇兩側切開硬腦膜,用鈍頭動脈留針導過結紮線,結紮乙狀竇。分離外耳道殘留皮膚至鼓環,從鼓溝內分離鼓環,切斷鼓索神經,分離砧鐙關節,切斷張鼓膜肌,切除鼓膜及錘、砧骨,顯露鼓室腔。進一步擴大乳突腔,磨低外耳道骨壁,切除鐙骨弓。磨去鼓室壁前下部,以顯露頸內動脈管(圖9.8.1.2.1-6)。
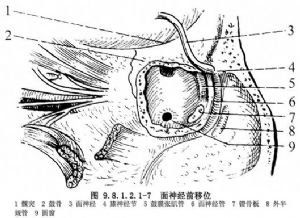
(5)開放面神經管,從膝神經節顯露面神經至莖乳孔。用微形剝離子,自面神經管內遊離面神經,將其前移位(圖9.8.1.2.1-7)。
(6)開放頸內動脈管,進入顳下窩:用電鑽自咽鼓管鼓室口向前磨至咽鼓管峽部,磨去咽鼓管內壁骨質,便可顯露頸內動脈。電凝咽鼓管峽部黏膜,用骨蠟封閉管腔。磨去更多鼓骨,切斷莖突及其肌肉,切開附着於鼓骨的骨膜,即進入顳下窩。進一步磨去頸內動脈管下方骨質,使頸內動脈顯露到更前內方的位置。放入顳下窩牽開器,從乳突腔、鼓室、到上頸及顳下窩均得以顯露(圖9.8.1.2.1-8)。

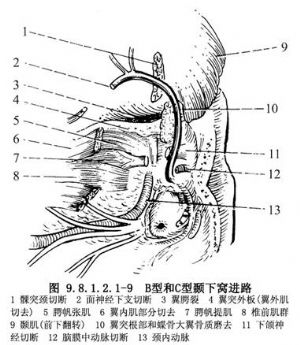
2.B型和C型顳下窩進路 B型和C型顳下窩進路,大部分步驟與A型手術基本相同。其不同點有:①切口更向前延伸。②切斷顴弓連於嚼肌下翻轉;③切去翼外肌和翼內肌上部;④切去髁突,磨去中顱底更多骨質、分離顳肌前下翻轉等,使頸內動脈破裂孔等顯露更充分。由於更向前下牽引下頜骨,面神經張力較大,往往須切斷下支或全支切斷面神經(術終時再吻合)。最後術野可以向前下顯露至斜坡、鞍旁、鼻咽、翼齶裂等區域(圖9.8.1.2.1-9)。
13 術中注意要點
1.本手術在一個重要神經血管密集部位進行,術中每步驟操作都要求十分準確精細,在手術顯微鏡下進行。
2.由於此區動靜脈密集(尤其顳下靜脈叢區),控制出血、保持術野清晰是另一個十分重要的問題。每進一步都要有效控制出血。
3.很多情況下腫瘤已侵犯神經,可能需要切除一段神經,要盡一切可能進行斷端吻合、神經移植等。此爲新鮮創面,是修復神經的最好機會。
4.對顱內侵犯較廣的病例,可行二期手術。