4 別名
經顱視神經鞘瘤切除術;Transcranial Approach for Recsection of Optic Nerve Tumors;Transcranial Approach for Recsection of Optic Nerve Sheath Tumors
7 概述
視神經腫瘤中以膠質瘤較多見,其次爲起源於神經鞘的腦膜瘤和神經鞘瘤。兒童和青年的視神經膠質瘤分化較好,全切後生存期長;成年人視神經膠質瘤多爲高惡度,Taphoorn等(1989)複習文獻30例,手術後僅生存1~2年。腦膜瘤和神經鞘瘤均可全切,但腦膜瘤術後視力保留率低(圖4.8.2-1~4.8.2-3)。
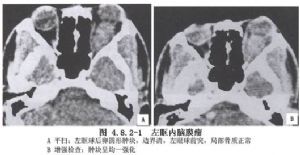
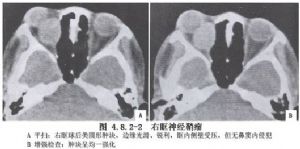
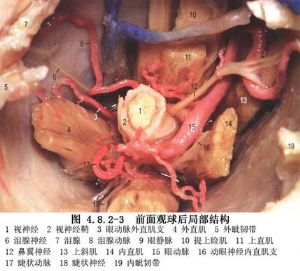
10 術前準備
1.皮膚準備,手術前1天先用肥皂及水洗淨頭部,手術當日晨剃光頭髮。也可在手術前夕剃頭。
2.手術當日晨禁食。
3.術前晚可給苯巴比妥0.1g口服,以保證安靜休息。術前1h再給苯巴比妥0.1g,阿托品0.4mg或東莨菪鹼0.3mg肌注。
12 手術步驟
12.1 1.手術切口
12.2 2.骨瓣開顱
患側前額部做4個顱骨鑽孔,內下方的顱骨孔應避開額竇,骨瓣向顳側翻開。
12.3 3.硬腦膜切開和顱內腫瘤部分的探查
硬腦膜瓣狀切開,基底連於上方保護額葉皮質,以腦壓板沿額葉下面將之向後牽開。首先探查視神經顱內段和視交叉,如未發現腫瘤,亦未見到被腫瘤侵犯而增粗的視神經,最好不在此時切斷視神經顱內段,而是等待眶內探查。發現腫瘤並經活檢證實爲視神經膠質瘤後,纔可重新進入顱腔。爲了防止術後腫瘤復發,應恰在視交叉前將患側視神經切斷。如首先探查顱腔和視神經顱內段即發現爲視神經腫瘤,並經病理檢查證實爲視神經膠質瘤,則應當即在視交叉前切斷視神經,斷端立即送活檢。如證實斷端已無腫瘤細胞,提示已徹底切除腫瘤。如斷端仍有腫瘤細胞,則應考慮切除患側視交叉部。如膠質瘤已侵犯全部視交叉,即或切除腫瘤組織,術後腫瘤亦將迅速復發,則只能依靠放療,不必切除腫瘤。
12.4 4.眼眶切開術(orbitotomy)
將硬腦膜從患側顱前窩底的眶板上面剝開,以顱骨鑽鑽孔,再以咬骨鉗擴大骨窗,向前到額骨內板,向內鄰近篩板,向外至眶側壁,向後接近眶尖。如術前視神經孔檢查已證明一側視神經孔擴大時,提示腫瘤已侵犯視神經管段或視神經的顱內段。即應以微型鑽將視神經上壁骨質磨除到僅剩一薄層,然後以超薄Kerrison咬骨鉗或刮匙將視神經管上壁切除,顯露視神經鞘。
12.5 5.眶筋膜切開
十字形切開眶筋膜,以縫線穿過邊緣向四周牽開,顯露出眶內的肌肉、神經和血管等結構。
12.6 6.腫瘤顯露
顯露眶內結構後,改在手術顯微鏡下操作,認清眶內重要結構,由內向外可見上斜肌、上瞼提肌和上直肌,以及從上瞼提肌內緣向前進入上斜肌的滑車神經。一般多采用經上斜肌與上瞼提肌之間的間隙進入(圖4.8.2-4)。亦有人主張經上瞼提肌與上直肌之間的間隙或上直肌與外直肌之間的間隙進入。以絲線將上瞼提肌牽向外側,必要時可將該肌切斷,待腫瘤切除後重新縫合。沿上斜肌與上瞼提肌之間向深部分離時,是在疏鬆的蜂窩組織內尋找腫瘤,在徑路上常遇到眼動脈分出的眶上動脈和與之並行的鼻睫神經和篩後動脈,可能的情況下予以保留。一般較容易地發現增粗的視神經和其中的膠質瘤,或附着視神經上的腦膜瘤,或神經鞘瘤,此時,取腫瘤組織活檢,以明確腫瘤性質。
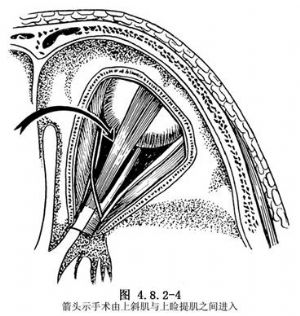
12.7 7.腫瘤切除
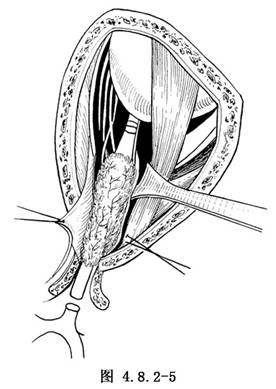
如活檢證實爲腦膜瘤或神經鞘瘤,應在手術顯微鏡下剝離,耐心、細緻地將腫瘤與視神經纖維分離開,爭取腫瘤全切,並保留有用視力。如證實爲視神經膠質瘤,則先向前剝出腫瘤的前極,並於眼球後極處將視神經切斷,然後向眶尖部剝離腫瘤後極。如腫瘤已伸延到視神經管內,甚至經視神經管伸延到顱腔內者,均應將視神經和其中的膠質瘤由視神經管內剝出。此時,不論視神經膠質瘤的後極在眶內、視神經管內或視神經顱內段,均應在緊鄰視交叉處切斷患側視神經,切不可殘留一段視神經,以免增加腫瘤復發的機會(圖4.8.2-5)。如視神經膠質瘤已侵犯到周圍腦結構,則腫瘤切除應適可而止。
12.8 8.眼眶部處理
腫瘤切除後,以雙極電凝徹底止血。如上瞼提肌在顯露腫瘤之前已切斷,此時應予縫合。然後縫合眶筋膜、眶上壁的骨缺損。有人用鉭網或有機玻璃修補,而Gabibov則不主張修補,亦無發生術後眼球搏動。