9 術前準備
1.詳細瞭解病情,進行全面查體,包括心、肺、肝、腎功能等檢查。
2.間接喉鏡、直達喉鏡及纖維氣管鏡檢查,瞭解喉氣管內瘢痕狹窄部位、損傷部位、範圍、程度及軟骨缺損情況。
3.攝喉正側位X線片或CT掃描了解瘢痕狹窄部位、損傷部位、程度、範圍及軟骨缺損情況。
4.氣管切開術 一般慢性喉狹窄多已行氣管切開術,若未做者,可先做低位氣管切開,然後再進行成形術。如氣管切開位置高,宜先把切開口移到第4~5氣管環。
7.按全麻術前準備、禁食、注射阿托品等。
10 麻醉和體位
已有氣管切開者,自氣管切開口插入麻醉插管進行全身麻醉;未做氣管切開者,先局麻,做低位氣管切開後,插入麻醉插管全身麻醉。將麻醉插管氣囊充氣,用粗絲線縫合麻醉插管一針固定於胸前防止脫落。
仰臥位,肩下墊小圓枕,使頭向後仰伸。
11 手術步驟
(1)直切口:於頸前正中,上起舌骨下緣,下達胸骨上切跡上1~2cm,垂直切開皮膚、皮下組織及頸闊肌,將皮膚向兩側分離。
(2)U形切口:距胸骨上切跡上2cm做U形切口,兩側到胸鎖乳突肌內緣,甲狀軟骨平面,切開皮膚、皮下組織達頸闊肌,自頸闊肌向上分離達舌骨,用無菌棉墊覆蓋頸闊肌,外面縫合幾針,然後連同頸闊肌向上固定於舌骨上(圖9.6.5.2.10-1)。
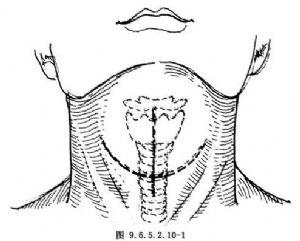
2.切斷甲狀腺峽部及切開甲狀軟骨 頸前組織分離後,可見甲狀腺峽部覆蓋於第2、3氣管環前壁,用血管鉗自氣管前壁將甲狀腺峽部遊離。取兩把血管鉗夾住峽部,正中切開峽部,用絲線縫合結紮,將峽部向兩側分離,暴露第2、3氣管環。橫行切開環甲膜,若有雙側聲帶麻痹者,則沿甲狀軟骨正中切開甲狀軟骨板,自黏膜下切除一側杓狀軟骨,並將聲帶外展固定。
3.切除瘢痕狹窄 自第2、3氣管環間筋膜切開,將第2氣管環提起,仔細分離瘢痕狹窄區與周圍組織粘連部分。分離後壁時注意勿損傷食管前壁,將瘢痕狹窄的第1、2氣管環及環狀軟骨前壁的瘢痕一起切除,保留環狀軟骨後板,可以見到甲狀軟骨與第3氣管環之間遺留有約3cm寬的裂隙(圖9.6.5.2.10-2)。

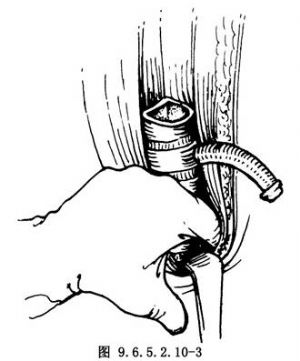
4.遊離氣管 將氣管斷端提起,用手指或血管鉗做鈍性分離氣管與周圍組織,直到胸骨後,使斷端氣管完全遊離。分離氣管旁組織時要注意保護兩側氣管旁血管。如喉返神經未損傷,應仔細自兩側瘢痕組織中分離出喉返神經,以免損傷(圖9.6.5.2.10-3)。
5.分離甲狀軟骨 自甲狀軟骨上緣切斷甲狀舌骨肌和兩側甲狀軟骨上角。自甲狀舌骨膜中部做橫行切口直至會厭前間隙,分離會厭前間隙,使甲狀軟骨向下降,同時將氣管斷端向上提,直至甲狀軟骨與氣管環能對合止(圖9.6.5.2.10-4)。

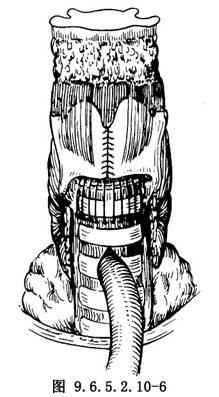
6.甲狀軟骨與氣管吻合 用3-0腸線先將氣管後壁與環狀軟骨板間斷縫合。然後將氣管與甲狀軟骨用3-0腸線自後向前間斷縫合,每針縫線要在氣管軟骨環黏膜下穿過,不穿透黏膜,待縫線完全穿好,然後用組織鉗將氣管與甲狀軟骨拉攏對位後,縫線同時一一結紮。結紮線在氣管外(圖9.6.5.2.10-5,9.6.5.2.10-6)。

7.縫合切口 用3-0腸線間斷縫合兩側甲狀軟骨膜及頸前帶狀肌,用生理鹽水沖洗傷口,放引流條,用細絲線縫合皮下組織和皮膚。無菌敷料包紮切口。用粗絲線縫合下頦皮膚與頸前皮膚,使頭固定於前傾位,減少甲狀軟骨與氣管吻合的張力。
14 述評
1.切口出血 術後吸痰時反覆有鮮血吸出,說明喉氣管內切口有出血現象。應打開切口找到出血點止血。
2.皮下氣腫 切口縫合不嚴,呼吸道不暢或術後嗆咳嚴重可發生皮下氣腫。若發生皮下氣腫,宜將頸部皮膚縫線拆去並使呼吸道暢通及給鎮咳藥。
3.喉氣管再狹窄 喉氣管形成術縫合口處有時可生長肉芽。如發現有肉芽可用咬鉗咬除。
4.嚴重的喉氣管瘢痕狹窄往往不是1次手術就能成功的,如吻合口狹窄或移位;手術形成的呼吸道不夠大;形成新的瘢痕狹窄等均可再狹窄使手術失敗。
5.損傷喉返神經、喉上神經 喉氣管旁組織分離過深時容易損傷。如爲新鮮損傷可以行神經修補。
6.氣管食管瘻 喉氣管成形術時切除氣管後壁瘢痕組織過深,造成氣管食管瘻。術中對後壁瘢痕儘量少切除。
7.肺部感染 麻醉插管氣囊漏氣、插管周圍沒有填紗條、血液流入下呼吸道,術後又沒有充分吸痰,可導致肺部感染。術中應注意防止血液向下流,術後及時吸痰,氣管內滴藥及全身應用抗生素。
8.縱隔炎 少數情況下氣管旁組織遊離過多,特別是喉氣管吻合術或氣管端端吻合術,術中無菌操作不嚴,術後又未用抗生素,病人抵抗力低等因素均可併發縱隔炎。如已發生,則應使傷口引流通暢,加大抗生素劑量。