7 概述
急性闌尾炎是小兒最常見的急腹症。由於小兒闌尾壁薄,穿孔率高;腹腔對感染的侷限能力差,一旦穿孔常造成瀰漫性腹膜炎;同時小兒又多因診斷延誤而未能早期治療,所以臨牀所見小兒闌尾炎病情較重。因此,小兒闌尾炎一旦確診,應立即手術治療(圖12.9.2-0-1)。

20世紀30年代由於抗生素的應用,也使一部分闌尾炎通過抗生素治療得以好轉。但由於闌尾炎症的殘留,仍有復發的現象。故對於複發性闌尾炎最好的治療方法仍是闌尾切除術。
腹腔鏡闌尾切除術(laparoscopic appendectomy,LA)是隨着腹腔鏡技術發展而興起的一種新的手術方法。1983年Semm報道了首例經腹腔鏡切除非急性炎症的闌尾,較腹腔鏡膽囊切除術早4年。而腹腔鏡下急性闌尾炎的闌尾切除術是1987年Semm首次報道的。隨後腹腔鏡闌尾切除術在成人和兒童中均有許多報道,但遠不如腹腔鏡膽囊切除術開展的普遍,對LA的利弊還有爭議。大量前瞻性、隨機對照的研究證實,腹腔鏡闌尾切除術與傳統開腹闌尾炎切除術(conventional appendectomy,CA)比較,其優越性是住院時間短,術後併發症少,恢復快。對手術前不能確診的病例,術中探查較開腹手術視野寬闊,對腹膜後、肝下異位闌尾尋找和切除更顯其優越性,肥胖病人更適合。是一種安全、可靠的微創手術方法(圖12.9.2-1)。

但本法需要一定設備,手術費用略高,需要專門受過訓練的醫師和助手。麻醉及手術時間都較開腹手術時間長。
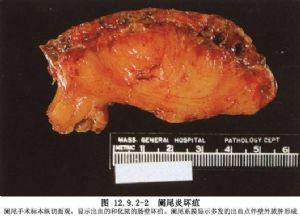
腹腔鏡闌尾切除術是科學技術發展的產物。隨着時代的進步發展,將會更加普及和完善(圖12.9.2-2,12.9.2-3)。

10 術前準備
1.病兒一般狀況好,可立即手術。當病兒全身中毒狀況重,脫水明顯時,應予數小時的準備,包括靜脈輸液,抗菌藥物應用,高熱降溫等,這樣能使麻醉和手術更加安全。
2.術前必要時放置胃管。
3.向家屬交代有可能中轉開腹手術。
12 手術步驟
12.1 1.放置導尿管
12.2 2.建立氣腹
於臍孔上或下弧行切開皮膚約0.5~1.0cm,用兩把布巾鉗鉗夾切口兩側,提起腹壁皮膚,Veress氣腹針經臍部切口緩慢穿刺,有落空感,證實進入腹腔後接氣腹機,注入CO2氣體。氣體壓力7歲以下爲10mmHg,7歲以上12mmHg(1.33~1.60kPa)。拔出氣腹針,自臍部切口置入10mm直徑套管針,有落空感,有氣體排出後拔除錐芯,置入30°腹腔鏡。
12.3 3.安置套管
置入腹腔鏡後依次窺視上腹部,右下腹部,左下腹及盆腔情況,有無副損傷,腹腔及闌尾周圍炎症情況。在腹腔鏡監視下,於右腋前線,盲腸上穿刺置入直徑5mm或2mm套管,放入無損傷抓鉗。在恥骨聯合上方膀胱頂置入直徑5mm套管,該孔可放置抓鉗,電凝鉤,吸引器及微型鏡。如闌尾位於盲腸後位,手術暴露困難,可於恥骨聯合穿刺點左側再置入5mm套管(圖12.9.2-4)。

12.4 4.切除闌尾
(1)闌尾系膜處理:自右上腹套管放入無損傷抓鉗,沿結腸帶找到闌尾,分離周圍粘連,用抓鉗夾闌尾尖端或其系膜,向右上方牽引闌尾,使闌尾系膜“像帆一樣展開”。緊貼闌尾處理闌尾系膜,以利於闌尾取出。闌尾系膜的處理可選用多種方法,如用雙極電凝、鈦夾夾閉、體內或體外縫合。
(2)闌尾根部處理:如闌尾根部不粗,炎症不重可於其根部夾兩枚鈦夾,在兩鈦夾間切斷闌尾,殘端電凝燒灼。若闌尾根部較粗,可用Roeder結套扎闌尾根部,結紮遠端再結紮一次,兩結紮線間切斷闌尾,電灼殘端。
(3)檢查有無活躍出血,結紮線或鈦夾是否牢固,吸淨腹腔滲液,必要時局部生理鹽水沖洗,沖洗前將體位調整到頭高右傾斜位。如有放置引流指徵,可於右結腸旁溝至盆腔方向放置腹腔引流管。
(4)從10mm套管內取出闌尾,如闌尾炎症重或穿孔不宜直接取出,將其放入取物套內取出。取闌尾時應在監視鏡下操作(圖12.9.2-5)。

14 併發症
14.1 1.闌尾動脈出血
主要原因是闌尾系膜炎症、水腫較甚,系膜增厚、捲曲,不易將其展平。血管內凝不徹底,剪斷系膜時發生闌尾動脈出血。預防措施是解剖闌尾系膜要使其展平,用雙極電凝鉗,內凝時間30秒/次,一般內凝2~3次。接近盲腸部位應行套扎止血,防止電凝傷及盲腸。
14.2 2.腹腔感染
多因闌尾炎症重,殘端處理不當,闌尾遠端結紮線脫落,內容物溢出污染腹腔所致。
14.3 3.穿刺孔感染
這種感染多發生在取闌尾的穿刺孔,是由闌尾污染所致,預防方法是避免闌尾腔內污物溢入腹腔,炎症較重的闌尾可放入取物套中取出。
14.4 4.穿刺孔疝
一般發生在臍部切口,內容物通常爲網膜,其原因有:①臍部穿刺孔大而直;②由於解剖原因拔出套管後,腹壁不能很快緊縮;③放氣速度過快,腹壓迅速下降,促使部分網膜疝出。預防措施是緩慢解除氣腹,將臍部穿刺孔皮下筋膜縫合1針。
14.5 5.皮下及網膜氣腫
皮下氣腫多可自行吸收不用處理。網膜氣腫是氣腹針刺入大網膜內所致,從鏡中看到肝臟表面有一層血管網的膜,看不到真正的肝臟,證明形成大網膜氣囊腫,應從左下腹穿刺孔,置入血管鉗,刺破網膜囊腫。看清肝臟才證明進入遊離腹腔。