2 別名
combined lateral medial orbitotomy;內外聯合開眶術
5 概述
外側開眶術是治療球后腫瘤的一種標準手術入路。1888年Kronlein首先提出外側開眶術用於切除皮樣囊腫,其切口呈“U”形。1953年Berke和Reese改良了切口,過渡到外眥水平切口30~35mm。後來人們稱此切口爲Kronlein-Berke-Reese切口。之後Wright又將此切口改良,不切外眥而將切口弧形轉向眶外上緣,以利於淚腺上皮性腫瘤的切除。
目前由於影像學的發展,如超聲、CT和MRI的應用,使眼眶腫瘤在術前即可做出較精確的定位和定性診斷,並可逼真地描繪出腫瘤的位置、形狀,從而加深了醫生術前對眼眶腫瘤的瞭解。由於外側開眶可以結合其他術式,所以它已成爲當今最常用的開眶術式。如結合內側開眶治療眶內側的腫瘤,與上部開眶結合治療眶上部的腫瘤等。
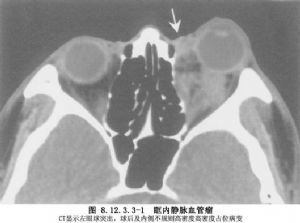
外側開眶術既使有較寬的術野也很難暴露視神經內側的病變,尤其是眶尖部的病變。外側開眶術若要暴露視神經內側的病變,勢必要將視神經向一側牽拉,由於病變距手術入路較遠,故不利操作,而且易引起視力喪失等嚴重併發症。所以外側結合內側開眶術較適合於視神經內側或視神經內、外側均有腫瘤的切除。此入路首先由Smith提出並應用於臨牀。
8 手術步驟
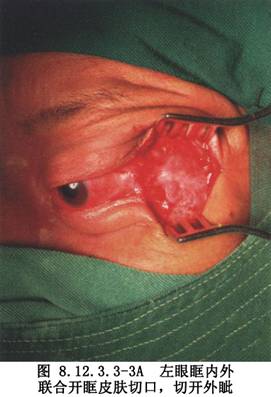
1.切口 外眥水平切開2cm至深筋膜,剪開外眥,置牽張器。暴露眶外緣,沿眶外緣5mm弧形切開骨膜呈橫“工”字形,分離骨膜暴露骨壁。
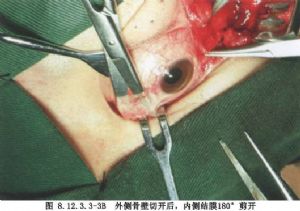
2.切開骨壁 用電鋸於眶底和眶頂水平切開眶外壁,用咬骨鉗夾住骨瓣後向外骨折,爲擴大手術效果可將眶外壁後端咬除一部分。於眶骨膜中央水平切開,進入第二外科間隙。
3.切開內側結膜 由於眼球內側的術野較窄,故內側球結膜於淚阜弧形剪開180°,有利於擴大術野。暴露並分離出內直肌,內直肌3-0絲線預置,自直肌附着點剪斷肌肉及制止韌帶。將內直肌向內牽拉,眼球向顳凹牽拉,此時視神經內側術野寬闊,一般眼球可向外牽拉25~30°。沿眼球向眶後分離進入肌錐內,行眶內側和眶尖部腫瘤的手術切除。
4.娩出腫瘤 根據腫瘤的位置及粘連程度,分離後娩出腫瘤。如果視神經外側也有腫瘤侵及,可先自外側入路的術野進入,並切除球后腫瘤;然後再從內側的術野處理內側的病變。
5.縫合 腫瘤娩出後充分止血,將切斷的內直肌重新縫合。球結膜用5-0黑絲線連續縫合。眶外側的縫合同外側開眶,縫合骨膜,恢復骨瓣。縫合皮下、皮膚及瞼裂,切口置引流管,加壓包紮(圖8.12.3.3-3A、B)。