6 概述
通常所說的腦膿腫係指由細菌引起者。凡化膿性細菌侵入腦部,引起腦的化膿性炎症,並侷限性形成膿腔,稱爲腦膿腫。其發病率約佔神經外科住院病人總數的1.3%。腦膿腫多發生於幕上,幕下少見,任何年齡均可發病,但以青年佔多數。
腦膿腫的感染途徑有:①耳源性腦膿腫,多發生於顳葉,其次爲小腦,偶然亦可發生於額葉、頂葉與枕葉,以慢性中耳炎引起的多見,多數腦膿腫爲單發,少數可呈多發或多房性。②血源性腦膿腫(又稱轉移性腦膿腫),是遠離腦部的感染竈在栓子脫落後隨血行轉移到腦部而形成膿腫。栓子可通過動脈、靜脈或椎管靜脈叢進入腦白質內,繼而形成膿腫。③外傷性腦膿腫,由顱腦火器傷污染的異物和碎骨片直接進入腦內,或在平時開放傷、顱底骨折時,細菌通過傷口或氣竇直接進入腦內而形成膿腫。④鼻源性腦膿腫,多因額竇炎、篩竇炎、上頜竇炎與蝶竇炎而引起,但較少見。⑤隱源性腦膿腫。由於原發感染竈隱匿或已消失,感染的來源難於判明,嚴格說來,應屬血源性腦膿腫,臨牀上往往以腦瘤收入院,經檢查或手術證實。
依據病情發展的快慢與嚴重程度,腦膿腫又可分爲急性腦膿腫(暴發性腦膿腫)與慢性腦膿腫。通常臨牀上又將腦膿腫的形成分成三期,即急性腦炎期、化膿期與膿腫包膜形成期。由於腦膿腫形成的遲早、大小與位置的差異,因而症狀常常有很大的不同。
爲了早期確診,在病史的詢問中應注意有無化膿性病竈的存在和相應的體徵與症狀表現,而及時進行頭顱X線與CT、MRI等檢查,能及時提供準確的定位及定性依據,診斷是不難的。腦膿腫一旦確診,主要的治療措施是手術,並同時全身應用抗生素與支持療法。一般手術方法有:腦膿腫穿刺術,引流術與切除術。通常大多數主張先採用簡單和對腦組織損害小的方法,若不奏效再考慮手術切除。

8 術前準備
1.術前必須有正確的定位診斷。對病變的部位及與周圍結構的關係術前應詳加分析,以便選擇合適的手術入路,爭取獲得最好的顯露,儘可能地避開顱內重要結構,增加手術的安全性和爭取良好的效果。
2.皮膚準備,手術前1天先用肥皂及水洗淨頭部,手術當日晨剃光頭髮。也可在手術前夕剃頭。
3.手術當日晨禁食。
4.術前晚可給苯巴比妥0.1g口服,以保證安靜休息。術前1h再給苯巴比妥0.1g,阿托品0.4mg或東莨菪鹼0.3mg肌注。
10 手術步驟
10.1 1.切口
選用顱骨成形瓣開顱。與一般的開顱術相同。切開頭皮,電凝止血,止血鉗或頭皮夾止血,翻開皮瓣,鹽水紗墊保護,固定皮瓣。若在顱骨缺損區上進行手術時,應設計1個既能達到切除膿腫,又不影響頭皮缺血壞死的皮瓣。小腦膿腫常取正中柺棍切口或中線旁直切口。
10.2 2.骨瓣開顱
一般做4個顱骨鑽孔、鋸開並翻開骨瓣。
10.3 3.切開硬腦膜
弧形剪開硬腦膜,向中線側翻轉,腦棉保護。
10.4 4.膿腫定位
根據CT或MRI顯示的膿腫位置,可以在腦表面輕柔觸摸。一般可見腦皮質腫脹,腦溝變淺,腦回變平,增寬,淺部膿腫局部可見黃色病變的腦區,局部變軟或有囊腫樣感覺。選擇啞區,電凝止血後,以腦針試行探測,一般不穿破膿腫壁。如膿腫張力大、壁薄,估計分離中易破潰可先抽出部分膿液,並留送細菌培養。
10.5 5.切開皮質
一般選擇在距膿腫最淺的皮質處,電凝表面血管(圖4.5.7-2)。沿穿刺探查的針道,由淺入深,用吸引器切開直達膿腔壁。
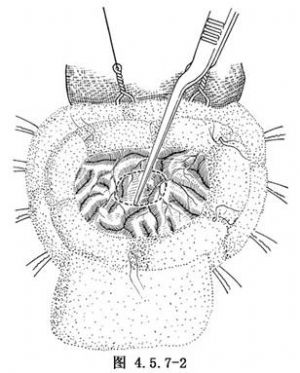
10.6 6.切除膿腫
顯露出膿腫後,沿膿腫包膜墊好腦棉,由淺入深,逐步暴露和遊離出膿腫。如遇到深部膿腫或與重要結構、顱底粘連者,可行膿腫穿刺抽膿減壓,待膿腫體積縮小,張力減低後,再鉗夾膿腫壁,逐漸剝離膿腫(圖4.5.7-3)。有時,膿腫雖經穿刺抽液後,因粘連嚴重,不能完整切除包膜,則可將殘留小塊包膜行電凝處理。
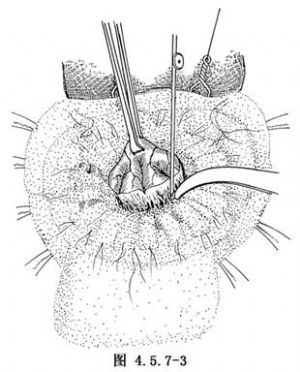
小腦膿腫切除與大腦半球膿腫切除基本相同。若膿腫與相應重要結構、血管、神經粘連緊密,不可強行剝離,牽拉,可在大部切除膿腫壁後,再行分塊的包膜切除,以確保安全。
10.7 7.膿腫牀處理
膿腫切除後,腔內應用雙極電凝徹底止血,或以3%雙氧水腦棉片覆蓋止血,然後再以慶大黴黴素液(500ml生理鹽水加慶大黴黴素液16萬U)反覆沖洗。
10.8 8.關顱
幕上膿腫切除後,腦搏動良好,無腫脹,則縫合硬腦膜,骨瓣復位。硬腦膜外放橡皮空心引流,分兩層縫合頭皮,置引流管於切口外引出。若清除腦膿腫後,腦水腫仍明顯,顱內壓仍較高,或術前曾有腦疝發生者,應去骨瓣減壓,不縫硬腦膜,但需縫好帽狀腱膜和皮膚兩層。小腦膿腫切除後,其關顱步驟與一般顱後窩開顱術相同。