2 別名
甲狀軟骨成形術Ⅰ型;rhyroplasty type Ⅰ;Ⅰ型甲狀軟骨成形術;Ⅰ型甲狀成形術;甲狀軟骨成形術Ⅰ型術
5 概述
在甲狀軟骨板上開窗,通過開窗使術側聲帶內移是治療單側喉返神經麻痹的重要方法。早在1915年,Payr曾首先在甲狀軟骨板上做一橫的“U”形切口,製成一蒂在前方的軟骨瓣,將該軟骨瓣推向內側使聲帶內移(圖9.6.4.2.1.4-1)。但是由於軟骨瓣有蒂,內移受限,未能推廣應用。1942年,Seiffert從新鮮屍體的肋軟骨上切取小塊軟骨置入,行甲狀軟骨成形術Ⅰ型(rhyroplasty type Ⅰ)就是甲狀軟骨開窗聲帶內移術。之後該術式在國內外得到較廣泛使用,取得良好效果。有些作者對術式做過一些改良,但基本術式沒有改變。

8 術前準備
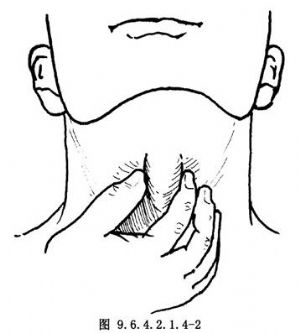
1.手壓試驗(manual compression test) 如圖9.6.4.2.1.4-2所示,檢查者用手指向內擠壓聲帶平面的甲狀軟骨翼的前1/3至中1/3處,同時囑病人發聲,以觀察發聲時聲帶的改變,並將聲帶的變化錄像,以供分析和術後比較。手壓試驗發聲有改善者,術後效果亦好。手壓試驗無改善者可能與以下因素有關:①手壓方法不對,如部位不對或用力不當;②甲狀軟骨翼已鈣化,手壓時不能內移;③聲帶溝或聲帶萎縮性病變致聲帶強直或對側聲帶有病理改變;④手壓試驗時因疼痛而發聲方式不當;⑤發聲時聲門裂太寬。手壓試驗發聲改善不佳者術後可能發聲改善不理想。對因聲帶瘢痕或強直引起的發聲不良者,術後效果不好。
10 手術步驟
10.1 1.設計皮膚切口
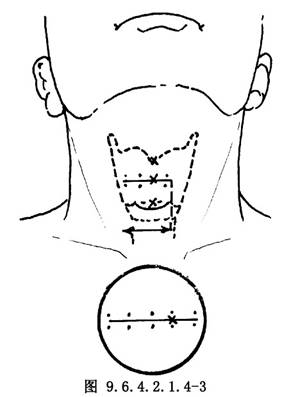
在行局麻之前先標記出皮膚切口。對甲狀軟骨上切跡和甲狀軟骨下緣於正中分別標記,這兩點連線之中點即爲切口平面點,過此點畫偏向術側的水平線,即爲皮膚切口線(圖9.6.4.2.1.4-3)。
10.2 2.切開皮膚、暴露甲狀軟骨翼
沿畫出的皮膚切口切開皮膚、皮下組織約4~5cm,將切口拉開。結紮頸前正中靜脈。在正中垂直切開,沿白線將帶狀肌及結締組織向外側鈍性分開,暴露甲狀軟骨翼。可切斷或部分切斷術側帶狀肌,使術野寬闊。在甲狀軟骨膜表面分離上至甲狀軟骨切跡,下達環狀軟骨下緣,暴露甲狀軟骨翼的前2/3或3/4。
10.3 3.開窗的設計
平均在男性窗的大小爲6mm×12mm,女性爲4mm×10mm。從甲狀軟骨切跡處到甲狀軟骨下緣量其垂直高度,高的中點相當於前聯合處,在此點畫一水平線,相當於聲帶的上表面,也爲開窗的上界,前界應距甲狀軟骨中線5~7mm(圖9.6.4.2.1.4-4)。

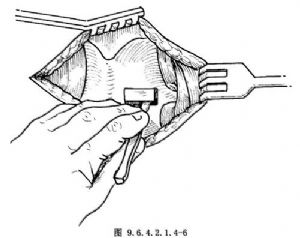
10.4 4.開窗
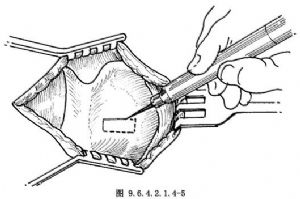
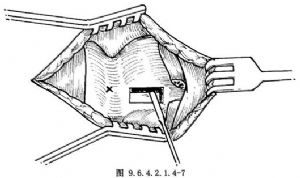
年輕或女性病人可用銳利刀片開窗,注意深度不要切透內軟骨膜。成年人或男性病人甲狀軟骨有鈣化者,用細電鑽開窗,最好先切透甲狀軟骨全厚的80%~90%,剩餘部分用小骨鑿或小剝離器分離(圖9.6.4.2.1.4-5,9.6.4.2.1.4-6)。術中不要損傷內軟骨膜,以免引起出血和聲帶水腫。術中若有出血,可用浸有腎上腺素的棉球放在出血處止血,也可局部用凝血酶粉、止血膠原或纖維蛋白膠等止血。開窗完成後,向內按壓窗內軟骨,使窗內軟骨的外側表面能達到或超過甲狀軟骨的內側面爲宜。若阻力較大,可用小剝離器沿開窗內緣遊離甲狀軟骨內軟骨膜2~3mm(圖9.6.4.2.1.4-7)。
10.5 5.確定窗內移的最佳位置和深度
去掉墊肩,使病人處於易發聲的位置。在病人發聲時以不同的壓力向內壓窗內軟骨的不同部位,以確定最佳發聲時窗內軟骨的位置。此時經鼻前孔插入纖維喉鏡,以觀察喉內的情況。最佳內移位置不一定與甲狀軟骨平行,有的前部內移深,有的後部內移深,根據內移情況而製作硅膠片植入物。
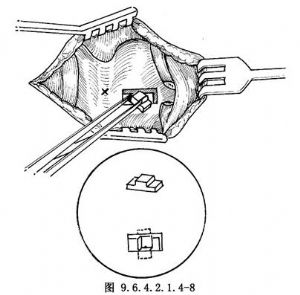
10.6 6.窗的固定
用硅膠塊或軟骨塊製成置入物,嵌於窗內以使術側聲帶內移。硅膠塊具有材料易獲得、製作方便的優點,故較多采用。硅膠塊的形狀可製成兩種,一種爲硅膠楔子(圖9.6.4.2.1.4-8),另一種爲硅膠塞子(圖9.6.4.2.1.4-9),前者容易移位,後者較爲穩固。用4-0尼龍線做褥式縫合固定。

10.7 7.關閉切口
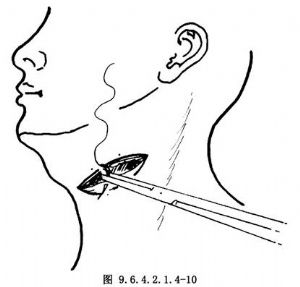
在發聲獲滿意效果之後,逐層縫合切口,切口內可用抗生素,不置引流,輕度加壓包紮(圖9.6.4.2.1.4-10)。