6 概述
第一次和第二次世界大戰時期,顱腦火器傷清創的時間較晚,一般多在傷後數日以至數週才進行,而且清創後顱骨X線攝片複查中,許多傷員腦內仍有一些骨片存留,腦膿腫的發生率高達15%~20%。20世紀50~60年代的世界幾次局部戰爭,美軍專科手術隊前伸到戰地。在越南戰場美軍以直升飛機到火線直接收容傷員送到二線醫院,顱腦傷員多在傷後2~3天或在傷後數小時內即可做腦清創手術,並強調腦內碎骨片全部摘除作爲徹底腦清創的標準,使腦膿腫的發生率下降到5%左右。分析腦膿腫產生的原因大多是腦內碎骨片所引起,特別是多見於腦內碎骨片密集的部位,少數發生於1cm以上的大型彈片和槍彈的彈丸(頭),故一般認爲腦內碎骨片和大型金屬異物是腦清創的主要目標。腦血管造影和CT檢查對腦膿腫的診斷相當準確,但戰時多無此條件,還需靠臨牀症狀和腦內碎骨片的位置來診斷。一旦診斷爲腦膿腫,則需要採取手術治療,常用的手術方法有膿腫引流包括袋形縫合術和膿腫切除術。一般需要將膿腫和引起膿腫的骨片和金屬異物同時或先後分期清除,才能杜絕腦膿腫的復發。
7 適應症
火器傷腦膿腫手術適用於:
1.負傷1周以上因故未行腦清創,傷員出現顱內高壓表現,或出現偏癱、失語,或原有症狀逐漸加重無CT檢查條件者,應行手術探查。
2.腦清創術後尚遺留碎骨片,傷員出現顱內高壓和局竈症狀加重者。
3.頭部傷口久不癒合,有多量膿性分泌物,當膿液流出減少時傷員症狀即加重,提示腦內竇道性膿腫增大,經竇道造影或CT掃描證實後應手術清除。
4.腦深部存留少量骨片或彈片,因恐手術加重腦損傷而出院觀察,定期複查CT,一旦發現中心低密度和周圍環形增強的佔位病變,即應手術。
11 手術步驟
11.1 1.手術切口
11.2 2.顱骨和腦膜處理
利用原腦清創術的骨窗,如手術需要,亦可將骨窗適當擴大。創口處腦和腦膜已癒合在一起,手術時不必再剝開各層腦膜,防止感染擴散。
11.3 3.膿腫清除
對於有竇道的膿腫,應沿竇道進入,以血管鉗輕輕擴大竇道的狹窄部分,或取出阻塞性異物,使排膿通暢。
對被膜尚薄弱的膿腫,沿傷道逐漸深入,當抵達膿腫被膜時,以注射器抽吸部分膿液後,將帶側孔的硅膠管準確地置入膿腫腔內(圖4.2.2.6-1)引流,多房膿腫應打通其間隔,待膿腫治癒後再次手術摘除引起膿腫的骨片。

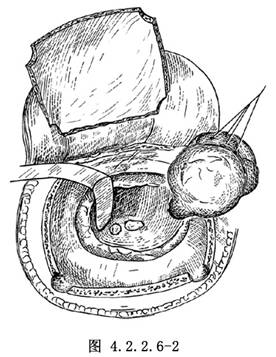
對被膜較厚的腦膿腫,沿原傷道進入,以腦壓板敞開腦傷道,找到膿腫,細緻地沿膿腫被膜的表面剝離,並在被膜與周圍腦組織之間填塞帶尾線的棉片。如膿腫體積大,爲了不剝破被膜,可用細針頭穿刺吸出部分膿液,縮小其體積和張力,繼續剝離,最後將膿腫連同其中的骨片完整地予以摘除(圖4.2.2.6-2)。
如在膿腫剝離過程中發現其被膜較脆,繼續剝離和完整切除有困難時,周圍墊好棉片,防止膿液擴散,然後在膿腫壁上切一小口,迅速以吸引器進入膿腫腔內吸淨膿液。膿腔內可見到的骨片應予以摘除,然後將膿腫被膜切口與周圍的硬腦膜做間斷縫合,即“袋形縫合術”(marsupialization),膿腫腔內可置一硅膠管引流(圖4.2.2.6-3)。
