6 概述
嗅溝腦膜瘤約佔顱內腦膜瘤的1/10,是顱前窩腫瘤中最多見的一種。腫瘤起自篩板部位的硬腦膜,多呈球形突向額葉底部,既可位於一側,也可向兩側生長。主要接受來自篩前動脈及其分支腦膜前動脈的供血,大腦前動脈和大腦中動脈有時也有小分支參與。
7 應用解剖
主要側重額竇和顱前窩底兩方面:
7.1 1.額竇
額竇大小因人而異,中年以後發育較好,平均高約24.3(5~66)mm。偶然可僅有1個額竇而有2個開口,或有第3個額竇且有其自己的開口。額竇底可以高於、低於或相當於篩板平面。竇內可有大小不等的間隔。額竇骨壁和粘膜接受篩前動脈及其分支腦膜前動脈供血,而其豐富的毛細血管網則沿額鼻管引流至鼻腔靜脈、板障靜脈、腦膜中靜脈和眶內靜脈。
7.2 2.顱前窩底
由額骨眶部、篩板、蝶骨小翼和蝶平板構成。蝶骨小翼外端與額骨的Sylvian嵴連接,30%~60%的人該處有腦膜中動脈分支、伴行靜脈和(或)腦膜靜脈竇(圖4.3.3.1-1)。

顱前窩底中央爲篩板,極薄且有許多小孔,每側40餘個,有嗅神經纖維和篩動脈通過。成人篩板平均長20.8mm,其中約2/3構成嗅窩底。嗅窩是顱前窩底最低處,左右各一,淺者僅1~3mm,深者達8~16mm。嗅窩內側界爲雞冠,外側是篩竇氣房(常高於嗅窩)。成人雞冠平均長21.6mm,寬4.7mm,高12.1mm。約10%的雞冠可氣化,與額竇相通。篩竇氣房隨年齡逐漸增大:出生6個月時,篩板在Frankfurt平面以上13.5mm,到9歲時,在平面上20.4mm,成人則爲21.2mm。由於額竇、篩竇、蝶竇氣化程度差異甚大,少數氣化顯著者可延及顱前窩底相當一部分甚至大部分,在嗅溝或其他顱前窩底腫瘤手術中應注意這一點。
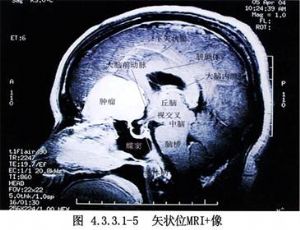
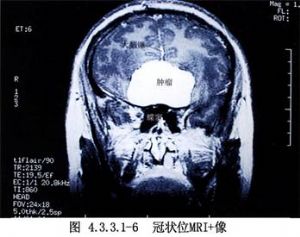
顱前窩底硬腦膜在嗅窩底較薄弱。硬腦膜內外層間有血管,主要是篩動脈和腦膜中動脈的額支。有時可見頸內動脈一分支抵達顱前窩底最後部。大腦鐮中有篩前動脈較大的分支-鐮前動脈。所有硬腦膜動脈均與對側同名動脈吻合。硬腦膜靜脈一般與動脈伴行(圖4.3.3.1-2~4.3.3.1-6)。



10 術前準備
1.術前必須有正確的定位診斷。近年來由於影像檢查技術的進步,CT、MRI、DSA等臨牀應用日益廣泛。對病變的部位及與周圍結構的關係術前應詳加分析,以便選擇合適的手術入路,爭取獲得最好的顯露,儘可能地避開顱內重要結構,增加手術的安全性和爭取良好的效果。
2.皮膚準備,手術前1天先用肥皂及水洗淨頭部,手術當日晨剃光頭髮。也可在手術前夕剃頭。
3.手術當日晨禁食。
4.術前晚可給苯巴比妥0.1g口服,以保證安靜休息。術前1h再給苯巴比妥0.1g,阿托品0.4mg或東莨菪鹼0.3mg肌注。
12 手術步驟
12.1 1.皮瓣和骨瓣
做額部冠狀皮瓣翻向前。對主要生長於一側的腫瘤,可做患側額部骨瓣;腫瘤居雙側者,可做雙額骨瓣分別翻向兩側,或做一過中線約3cm的額骨瓣翻向患側。骨瓣前下緣要接近眶上緣。如果額竇開放,可將竇內粘膜切除或剝離後推向額鼻管,先用在抗生素鹽水中浸泡過的肌塊填塞,再用骨蠟密封,最後從鄰近皮瓣“∩”形切開一片帽狀腱膜,翻轉向下,與開放額竇下方的硬腦膜縫合,以進一步封閉額竇後面。所有接觸過額竇的器械予以更換,或用碘酊、乙醇擦拭消毒一遍。
12.2 2.顯露腫瘤
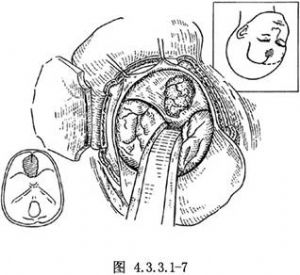
剪開患側額部硬腦膜翻向中線。雙額開顱者,沿骨窗前緣剪開兩側硬腦膜,縫扎剪斷上矢狀竇前部並剪開其下方的大腦鐮。用腦壓板或自持牽開器輕輕抬起額葉,即可顯露顱前窩底的腫瘤(圖4.3.3.1-7)。瘤體有完整包膜,容易與額葉底面分開。
12.3 3.切除腫瘤
從腫瘤前極、外側面及底部開始分離,電凝切斷來自硬腦膜的血管,分塊切除腫瘤。切除部分腫瘤後,再繼續向後分離。如此反覆進行,直至將腫瘤完全分離切除。腫瘤巨大者,可先用雙極電凝電灼其包膜,使之縮小,爾後切開包膜,用剝離子、取瘤鉗、吸引器或CUSA儘量切除腫瘤的中央部分,最後再分離切除腫瘤的周圍部分和包膜。
12.4 4.關顱
13 術中注意要點
嗅溝腦膜瘤切除一般不至於損傷重要結構。但腫瘤較大者,後極可能延至蝶骨嵴內側和鞍上,因而在分離時,需注意勿損傷視神經、大腦前動脈、前交通動脈及其重要的穿通支。
按腦膜瘤的處理原則,爲全切腫瘤,以防復發,應將篩板部位的硬腦膜一併切除。但硬腦膜切除可導致腦脊液鼻漏。此時,應取適當大小的筋膜肌肉覆蓋在篩板上,邊緣用縫線與周圍硬腦膜固定數針,或用纖維蛋白膠粘合。若嗅溝腦膜瘤已穿破硬腦膜和篩板進入篩竇、鼻腔,則應按顱鼻溝通瘤處理。