5 概述
爲避免Cushing綜合徵腎上腺全切除術後的終生激素補替治療,防止Nelson症的發生,國外自1960年以後施行自體腎上腺組織種植術(Hardy Drucker Franksson,1985),曾獲得一定的療效,我國也曾將此術施用於少數病例。但此種方法只可使用於腎上腺增殖的手術切除過程中,且所選擇切取的腎上腺組織,必須屬於細胞形態結構正常者,適用範圍、時限、條件等都受到嚴格的限制。對於許多因病變致使腎上腺功能完全喪失者,如Addison病,或早期已施行過全腎上腺切除術,或次全切除術後症狀復發須施行再次手術者,則無施行自體種植的條件。爲此,自20世紀80年代初,我國開始創用同種異體腎上腺移植術,以擴大手術適應證。經過對1組受體的手術後長期療效觀察,證明移植腺體成活並具有生理功能,療效肯定。從這一臨牀實踐中初步確立了腎上腺異體移植術的應用價值。
目前已施行的腎上腺移植術可分爲兩種:一種是真正的帶血管吻合的全腎上腺異體移植術(homotransplantation),另一種雖也被稱爲移植術,但實際上是自體腎上腺組織種植術(autoimplantation)。近來雖也試用帶血管的腎上腺組織自體移植術,其臨牀價值尚有待進一步探索和驗證。
爲了彌補腎上腺自體組織種植術的各項缺陷,開拓腎上腺移植術的適應證,提高手術療效,自20世紀80年代初期我國即首先創用同種異體腎上腺移植術,以治療手術切除雙側全腎上腺後及Addison病的病人。在摘取屍體供腎(或供肝)的同時,摘取完整腎上腺移植給上述兩類病人。經幾個醫院病例組的早期及中期的臨牀觀察,其成功率及療效均較自體組織種植術可靠、穩定。爾後又有選用胎兒腎上腺施行異體移植的報道。此項新技術已在逐步被臨牀醫師接受,並引起國外學者們的重視。
6 適應症
同種異體腎上腺移植術適用於:
1.Cushing綜合徵已行雙側腎上腺全切除術者。
2.雙側腎上腺增殖症在施行雙側腎上腺全切時,腺體無可利用的“正常”腺體組織可試行組織種植或自體移植者,術後等待行異體移植術。
4.對各類羥基酶功能缺陷的先天性腎上腺性徵異常症,採用異體腎上腺移植有可能免於長期激素補替治療,可能是一相對適應證,但這只是理論上的預斷,尚無臨牀實踐經驗。
8 術前準備
1.供受體之間爭取同血型,個別也有將O型血供體的腎上腺移植給A、B型受體者。以往都未進行其他組織相容性配型。
2.術前維持足夠量的激素治療。術前1d口服地塞米松4.5mg,或氫化可的松150~300mg/d,給大劑量的廣譜抗生素。
9 手術步驟
1.取腦死亡屍體,經剖腹、腹主動脈插管至膈肌平面。4~8℃ Collin液灌注。自膈以下將雙側腎上腺、腎、腹主動脈,下腔靜脈整塊切取。將切取的臟器浸浴在4~8℃的Collin液貯存器內冷藏。熱缺血時間爲6~10min。
2.在清理腎上腺周圍脂肪組織時,注意保存好1支完整的腎上腺動脈及腎上腺靜脈,保護腺體被膜的完好。如選用腎上腺上動脈,須帶一段較粗的膈下動脈支。如選用腎上腺中動脈或下動脈,最好帶有腹主動脈或腎動脈開口中心的橢圓形壁瓣。腎上腺靜脈的腺體外段要保留足夠長度,以利吻合。腺體宜完整,不能撕裂,不能挫傷。
3.經選用的腎上腺動脈灌注4~8℃的Collin液。灌注液可用手法輕輕推注,待腺體完全蒼白無瘀血斑,腎上腺靜脈流液清澈爲止。約需灌注液量30~40ml(圖7.1.6.2-1)。

4.將灌洗好的腎上腺浸浴在加有抗生素及肝素的Collin液中待移植。離體腎上腺的解剖、再灌洗、完成移植術約需4~6h,此爲腺體斷絕循環的溫缺血時間。如需等待移植或長途運送,可在4℃ Collin液內冷藏24~30h,重建循環後,活力與功能將不致受影響。
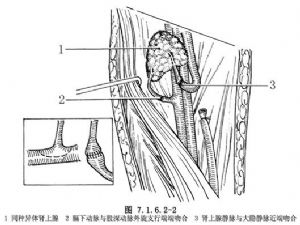
5.移植部位可選用腹股溝部或下腹壁。如選用前者,先顯露大隱靜脈、股深動脈及其分支,選用其外旋支較適宜。大隱靜脈的近心端與腎上腺靜脈行端端吻合術。用5-0或6-0無損傷針線間斷縫合,可在直視下完成。股深動脈外旋支結紮遠心端,近心端與腎上腺上動脈及其所連帶的膈下動脈主幹行端端吻合術。血管腔徑在0.8~0.3mm之間,吻合常需藉助手術顯微鏡方能順利完成。用8-0或11-0無損傷針線間斷縫合(圖7.1.6.2-2)。
6.如選用的是帶有腹主動脈壁瓣或腎動脈壁瓣的腎上腺中動脈或腎上腺下動脈,其管徑可增大至2.0mm左右。腎上腺靜脈的管徑約爲4.0mm。因而動、靜脈的吻合勿需藉助手術放大鏡,皆可在肉眼直視下完成(圖7.1.6.2-3)。

7.如移植部位選用下腹部,可先解剖出腹壁下動脈和靜脈,與腎上腺動、靜脈按上述方法吻合。腎上腺內有豐富的血管交通支,只要完成1支動脈,足能供應全腺體的血運。
血循環重建後,觀察全腺體,如色澤立即紅潤、靜脈充盈良好,即表明移植術完成得較滿意。將腺體與周圍組織作適當固定,觀察吻合血管無扭曲,局部用抗生素液清洗後縫合移植部各層切口。