6 概述
十二指腸憩室的發生率較高,佔整個消化道憩室的第2位,單髮型較多。有2/3位於十二指腸降段。常常很靠近十二指腸乳頭,約1/3位於十二指腸第3、4段。大多數憩室位於十二指腸內側,與膽總管及胰頭接近,有的則深埋在胰腺組織中,與膽總管及胰管關係密切,甚至膽總管及胰管直接開口於憩室內。
十二指腸憩室大多數沒有症狀或無典型的症狀。各種症狀的發生常與憩室的併發症有關。若憩室發生炎症可出現腹痛,也可能發生出血。十二指腸憩室大多數都可以通過上消化道鋇餐X線檢查明確診斷。
7 適應症
十二指腸憩室手術適用於:
1.憩室頸部狹小,有瀦留症狀,X線鋇餐檢查發現鋇劑在憩室內存留6h後仍未排空。常發生憩室炎、腹痛,長期內科治療無效。
9 術前準備
十二指腸憩室的手術不是一個簡單的手術,切忌草率從事。手術前應做好充分的準備工作,除按一般胃腸道手術準備外還應做好下列準備工作:
1.手術前行X線鋇餐檢查,確定憩室的具體部位。照片應包括正位、側位及斜位,必要時需行內鏡檢查及膽道造影檢查。瞭解憩室與膽總管及十二指腸乳頭的關係。清楚地瞭解憩室的位置、大小,有助於確定手術方式。
2.術前置鼻胃管。在手術中尋找憩室困難時,可將胃管通過幽門插入十二指腸行充氣試驗,有助於尋找憩室。
常用的治療十二指腸憩室的手術方式有憩室切除術、憩室內翻術及憩室曠置術。容易顯露及遊離的憩室可行切除術,較小的憩室可行憩室內翻縫合術。十二指腸憩室的分離及切除有可能損傷膽管、胰腺或影響腸壁血運或憩室內翻縫合後可能阻塞腸管時可行轉流術。
11 手術步驟
11.1 1.切口
11.2 2.探查及顯露憩室
進入腹腔後,首先要探查上消化道、膽道及胰腺,排除其他病變,再尋找憩室,根據術前檢查診斷的部位採用不同的方式來顯露。位於十二指腸第3、4段的憩室應切開橫結腸系膜尋找。注意不要損傷結腸中動脈。位於十二指腸降部內側的憩室需解剖十二指腸降部內側緣與胰腺附着部(圖1.5.7-1)。

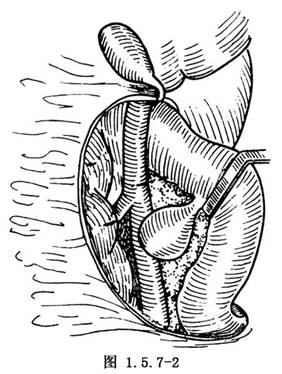
位於十二指腸降段內後方的憩室需切開十二指腸降段外側腹膜,將降段與胰頭後面遊離,向前面翻開尋找憩室(圖1.5.7-2)。
如果按上述步驟未能找到憩室,應將胃管通過幽門插入十二指腸,用腸鉗夾住空腸起始部,用手捏住十二指腸球部,然後從胃管內注入適量空氣使十二指腸充氣,憩室被充氣而膨脹易於辨認。
11.3 3.憩室的處理
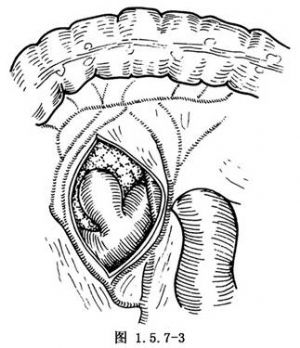
找到憩室後要進行憩室的遊離(圖1.5.7-3)。用蚊式血管鉗沿憩室表面將周圍組織分開,分離時要仔細,切勿撕破腸壁或損傷胰管及膽管(圖1.5.7-4)。

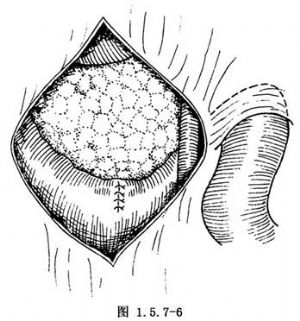
憩室被完全遊離後,從憩室頸部切斷(圖1.5.7-5)。腸壁上的切口可用0號不吸收線做全層間斷縫合,再加漿肌層縫合(圖1.5.7-6)。注意在切除時牽拉憩室不要用力過大,以防黏膜切除過多,縫合後引起腸狹窄。憩室切除後腸壁切口較大者應橫行縫合,組織亦不要內翻過多。憩室頸部較細者,亦可沿頸部切開漿肌層,貫穿縫合結紮黏膜與黏膜下層,然後切除憩室再縫合漿肌層。

位於十二指腸乳頭附近或膽總管與胰管開口處的憩室切除後,可能會影響該部位的解剖和功能,應同時行膽囊切除。膽總管切開置T形管引流或附加十二指腸乳頭部的成形術(圖1.5.7-7)。

11.4 4.憩室內翻縫合術
於憩室頸部四周腸壁做一荷包縫合線,用一血管鉗將憩室頂入腸腔,然後結紮荷包縫合線(圖1.5.7-8)。

11.5 5.十二指腸憩室曠置術
行Billroth Ⅱ式胃部分切除術,將憩室曠置於十二指腸(詳見“Billroth Ⅱ式胃切除術”)。
11.6 6.深埋於胰頭組織中的十二指腸憩室處理
縱行切開十二指腸前壁,找到十二指腸內側壁憩室的開口,用一血管鉗插入憩室的底部,將憩室翻入十二指腸腔內,於憩室根部切斷,用0號絲線間斷縫合關閉十二指腸內側壁缺損(圖1.5.7-9~1.5.7-11)。

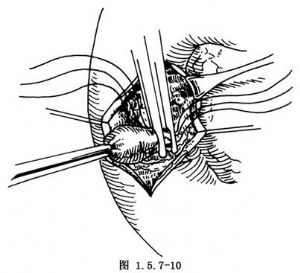
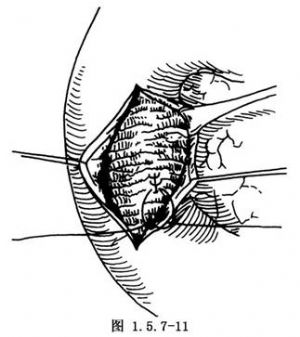
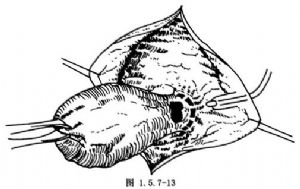
如憩室緊靠十二指腸乳頭(圖1.5.7-12~1.5.7-14),則可先做膽總管切開,向下置入支撐導管並通過十二指腸乳頭,達十二指腸腸腔,將憩室翻入十二指腸腔內,沿十二指腸憩室根部環行切開憩室壁,因而十二指腸乳頭被遊離開,圖1.5.7-13中的間斷粗線表明憩室底部的環形切口,完成憩室的切除後,將支撐導管和乳頭置於憩室切除處的缺損處,黏膜對黏膜環形縫合十二指腸乳頭和十二指腸後壁,最後縫合關閉十二指腸前壁。