6 概述
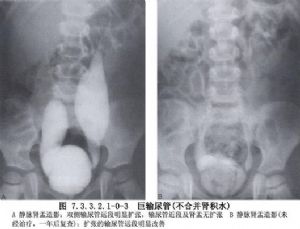
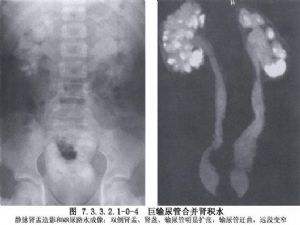
巨輸尿管症如果單從臨牀表現而論,輸尿管可全程或部分呈巨型擴張,雖然都是先天存在的,但其致病因素也不盡相同。具體的病理變化可能是輸尿管與膀胱交界處異常,有的爲真正的狹窄。有的則無明顯的機械性狹窄而爲功能失調,而同時存在尿液反流。輸尿管囊腫亦可能與巨輸尿管同時存在。另一種情況是輸尿管壁存在先天性缺陷,其下並無狹窄,而爲缺乏副交感神經的分佈,臨牀表現爲巨輸尿管及巨膀胱綜合徵。由於病因的複雜致手術的適應證及處理方法比較複雜(圖7.3.3.2.1-0-1~7.3.3.2.1-0-4)。


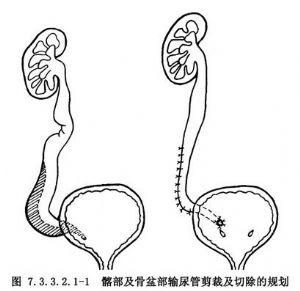
髂段或盆段輸尿剪裁、輸尿管膀胱再吻合術適用於髂段或盆腔輸尿管擴張、上段輸尿管正常或基本正常者,在顯露輸尿管後,應對剪裁和切除有個規劃(圖7.3.3.2.1-1)。
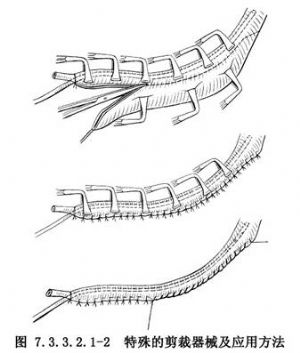
關於縱行剪裁的器械,Hendren設計了一套特殊剪裁器械和應用方法(圖7.3.3.2.1-2)。實際上應用一般器械也可順利完成剪裁縫合手術。髂段輸尿管的解剖關係見圖7.3.3.2.1-3。

7 適應症
髂段或盆段輸尿管剪裁、輸尿管膀胱再吻合術適用於髂段或盆腔輸尿管擴張、上段輸尿管正常或基本正常者。
8 手術步驟
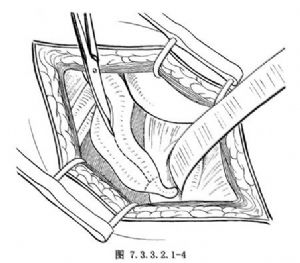
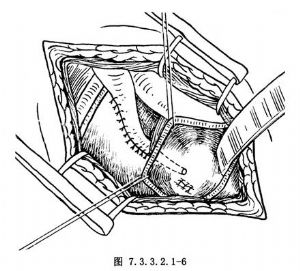
下腹部腹膜外斜切口。在髂血管高度的平面找到輸尿管,向下分離至膀胱,在盆腔內常見到巨大的袋形輸尿管,而在其上段可見較多扭曲的輸尿管。切開輸尿管,在輸尿管外側緣剪裁多餘的管壁,在近膀胱處剪斷輸尿管(圖7.3.3.2.1-4)。用可吸收細線間斷縫合管壁,使具有正常口徑的輸尿管腔(圖7.3.3.2.1-5)。殘留的末端輸尿管用絲線結紮。輸尿管經剪裁後與膀胱吻合。在膀胱前壁打開膀胱,在膀胱內相當於頂部一側作一全層戳口至膀胱外,再在原輸尿管口內側作一粘膜小切口,經此小切口粘膜下用血管鉗作潛行分離至頂部膀胱壁戳口,將修剪後的輸尿管經戳口拖入膀胱,再經粘膜隧道至粘膜切口,將兩開口作吻合,完成再移植。原輸尿管開口於膀胱內作縫合封閉(圖7.3.3.2.1-6)。

如輸尿管末端及開口無病變,亦可採取簡單的裁剪或切除一段作端端吻合,而不再作膀胱再吻合術(圖7.3.3.2.1-7)。

經膀胱內新輸尿管開口向上插入細硅膠管至腎盂高度,作爲引流及支撐之用,尾端經膀胱前壁切口引出膀胱及體外,依層關閉膀胱及腹壁切口,導管於10~14d後拔除。