6 概述
發生在胼胝體和透明隔的腫瘤較少,尤其是原發於胼胝體者更少。在此處的腫瘤中,以星形細胞瘤較多,其中多數由一側大腦半球侵入胼胝體,並向對側半球發展,有時可廣泛浸潤累及透明隔、基底節或腦室周圍白質。胼胝體區脂肪瘤,從1856年Rokitansky首次報道以來,國內外也均見有陸續報道。此處還可見結核瘤、上皮樣囊腫和皮樣囊腫等。胼胝體的解剖見圖4.3.1.10-1。

透明隔多發生星形細胞瘤以及膠樣囊腫和透明隔囊腫等,易向側腦室伸延,故瘤體多佔據側腦室前部。
臨牀表現和診斷依據:因此類佔位性病變位於中線,早期常無症狀和體徵。胼胝體腫瘤如侵及雙側額葉,則常以精神症狀、智力障礙爲主,如表情淡漠、反應遲鈍、無慾、記憶力減退等。腫瘤壓迫或阻塞第三腦室、導水管,則可出現顱高壓症狀。腫瘤如侵及鄰近結構,則可出現相應的局竈症狀和體徵,如癱瘓、感覺障礙、錐體束徵、失語、失用等。透明隔區腫瘤早期可填塞室間孔,出現腦積水和顱內高壓症狀。
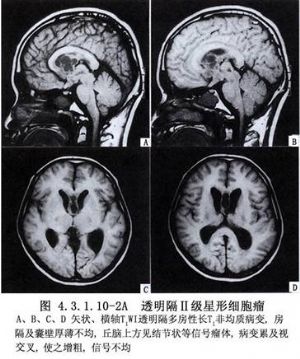
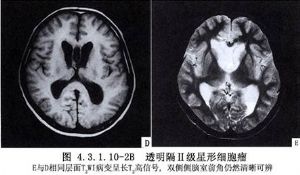
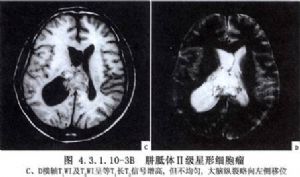
輔助檢查:腦血管造影主要表現爲胼周動脈分離和上抬,腦室造影正位像顯示兩側腦室頂部受壓或弧形凹陷。透明隔腫瘤則出現兩側腦室分離和腫瘤處充盈缺損。CT和MRI應用於臨牀後,診斷率提高,方法簡便且對病人無損傷,膠質瘤則可在CT片上於胼胝體區顯示高密度或等密度影像,脂肪瘤顯示低密度病竈,周邊可有鈣化圈。(圖4.3.1.10-2A、B,4.3.1.10-3A、B)

10 麻醉和體位
以氣管內插管全身麻醉爲主。胼胝體前部、體前部或透明隔腫瘤、採取仰臥位,頭略抬高20°~30°,右側朝上的體位。胼胝體壓部和體後部爲主的腫瘤,可採側臥位,但以坐位更適合,因可減少術中靜脈淤血,顱內壓也較臥位爲低,從縱裂進入時,顯露較清楚,操作也較便利。體位擺好後,用頭架固定頭部。
11 手術步驟
11.1 1.頭皮切口和骨瓣開顱
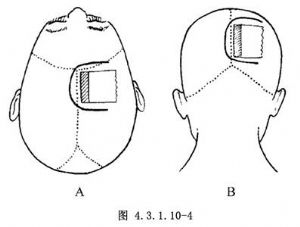
胼胝體前部和透明隔腫瘤一般多采用右額部中線旁皮骨瓣(圖4.3.1.10-4A)。胼胝體後部和受壓部腫瘤多采用右側頂枕部中線旁皮骨瓣(圖4.3.1.10-4B)。頭皮切口的內側分可居矢狀中線,亦可稍越中線,中線旁骨瓣的內側兩骨孔可距中線1~1.5cm。骨瓣翻開後,骨窗內側緣以咬骨鉗擴大,直至顯露上矢狀竇邊緣爲限。
11.2 2.硬腦膜切開
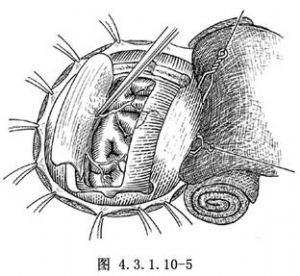
做一硬腦膜瓣,並翻向矢狀竇側。如硬腦膜外與矢狀竇間有出血或滲血,可填入明膠海綿,用細絲線將硬腦膜外層與骨膜或帽狀腱膜縫合作懸吊(圖4.3.1.10-5)。
11.3 3.顯露和切除胼胝體區腫瘤
應避開中央靜脈和其他粗大的橋靜脈。但腦皮質表面進入矢狀竇的細小橋靜脈可以電凝切斷。用溼棉片妥善保護好中央靜脈,以免損傷後造成對側偏癱。用蛇形固定牽開器從縱裂內將大腦內側面向外側牽開,顯露大腦鐮。在大腦鐮下即能見到腫瘤由胼胝體向上膨出,檢查腫瘤的質地,有無包膜和界限,與兩側胼周和胼緣動脈的粘連情況。膠質瘤多屬浸潤性生長,無清楚邊界,多隻能做到部分和大部切除。脂肪瘤雖屬良性,但有緻密的纖維組織與周圍結構緊密相連,剝離極爲困難,全切腫瘤損傷性很大,僅能做部分或大部切除。
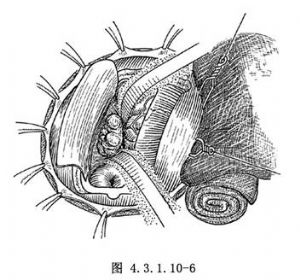
在大腦鐮下多可見到胼胝體腫瘤(圖4.3.1.10-6),可將腫瘤表面或包膜上的血管電凝後在囊內或分塊切除,並根據腫瘤的性質行全切或部分切除。
如在縱裂內未見腫瘤,可循大腦鐮下緣打開胼胝體池的蛛網膜,顯露胼胝體。在胼胝體前部和體部,要注意保護好雙側胼周動脈和其分支。在體後部和受壓部,要仔細認清大腦內靜脈和大腦大靜脈的走行方向與腫瘤間的關係,並予以妥善保護。侷限在胼體區的腫瘤,做大部或部分切除後,如無必要不要打開第三腦室和注意保護周圍的重要結構。
11.4 4.透明隔腫瘤的顯露和切除
多采用經額葉皮質切開進入側腦室前角的入路,亦可用胼胝體前部切開進入側腦室前角的方法。當打開前角後即可見到腫瘤,室間孔多被腫瘤所阻塞。膠樣囊腫、透明隔囊腫和室管膜瘤遊離後可以全切。星形細胞瘤與周圍結構分界不清,多隻能大部分切除。目前,第三腦室內囊腫亦多采用內鏡法予以切除。
11.5 5.關顱
12 術中注意要點
胼胝體腫瘤全切的機會不多,因此,應注意保留胼周和胼緣動脈,不使術後症狀加重。術中應注意:①術中皮質切口要靠近腫瘤主體,要儘量避開損傷皮質功能區;②顯露和牽引腫瘤,操作要輕柔,要保護好腦室內側壁上的丘紋靜脈,勿使受損;③儘可能首先處理腫瘤基底的供應血管;④腫瘤過大,不應強求完整摘除,而應先行分塊切除,最後全部切除;⑤腫瘤切除後,凡在術野內能見到的脈絡叢,最好予以電凝,以減少術後腦脊液的分泌;⑥要徹底止血,不能讓血液或血凝塊和明膠海綿等留置在腦室內;⑦手術結束時儘可能縫合硬腦膜,其餘各層軟組織也要嚴密縫合,以防腦脊液漏;⑧囊腫性包塊切除,需用腦棉保護好四周,防止囊液漏入腦室內;⑨力爭重新建立被阻塞的腦脊液循環通路。