4 別名
acetabular augmentation;髖臼增大術
6 分類:小兒外科/骨骺和骺板疾病的手術/股骨頭缺血性壞死的手術
6.1 概述
髖臼容量擴大術用於股骨頭缺血性壞死的手術治療。兒童股骨頭骨骺缺血性壞死又稱爲Legg-Calve-Perthes病。雖然該病具有自限性,即骨骺出現缺血性壞死後,經過碎裂、吸收、再血管化和骨化等病理過程,最後股骨頭骨骺修復而靜止。其自然病程約需18~36個月。早期發現早期治療股骨頭骨骺可恢復正常,但多數病例發現較晚雖經治療也要殘留不同程度的畸形,影響髖關節功能。嚴重者則發生扁平髖畸形,並可引起早發性骨關節炎。
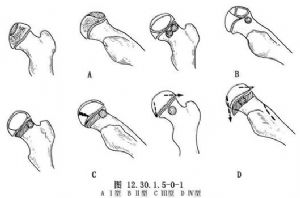
本病預後與許多因素有關。臨牀觀察表明,股骨頭骨骺受累範圍、有無“臨危”徵(Head at Risk)以及發病時年齡等三因素,與股骨頭骨骺最終形態的關係最爲密切。Catterall於1971年通過對該病自然病程觀察,發現股骨頭骨骺壞死範圍,不僅有助於判斷預後,並對選擇治療方法,有一定的指導意義。因此,他根據X線片股骨頭骨骺壞死範圍,將股骨頭骨骺壞死分爲4型或4級。Ⅰ型:正位片顯示骨骺呈輕度囊性變,或軟骨下骨折。但無塌陷、死骨形成,亦無干骺端變化。側位X線片僅見骨骺前部分受累。Ⅱ型:正位X線片顯示有中央緻密的橢圓形團塊,其內外側均有存活的柱狀骨皮質,可保持癒合時的骨骺高度。幹骺端變化不明顯。側位片見骨骺前方的侵襲範圍增大,死骨碎片與後方的存活區之間有一“V”形透亮區相隔。Ⅲ型:骨骺的3/4受累,只有骨骺後方和側方的少部分無死骨形成。早期可有“頭內有頭”徵象;後期則有中央區死骨形成。幹骺端呈中度或重度變化,股骨頸增寬。Ⅳ型:整個骨骺均被累及,且短期內出現塌陷,骨骺向前、向後及側方突出,呈蘑菇狀變形(圖12.30.1.5-0-1)。Catterall Ⅰ型和Ⅱ型預後良好,而Ⅲ型和Ⅳ型則預後差。除此之外,他還指出,當出現下列徵象即“臨危”徵象(head at risk)者,預示結果不佳。這些“臨危”徵象包括:①Gage徵:股骨頭骨骺外側有一小的“V”形骨質疏鬆或缺損區;②幹骺端病變範圍增大;③股骨頭向外半脫位,變形的股骨頭有一部分凸出髖臼之外;④股骨頭骨骺板呈水平位改變(圖12.30.1.5-0-2)。

在發病初期,應用Catterall分型尚有困難,往往要等待8個月左右,才能確定其病變類型。這就有可能錯過最佳的治療時機。因此,Salter和Thompson認爲骨骺軟骨下骨折,不僅是股骨頭骨骺壞死的早期X線徵象,而且軟骨下骨折的範圍與預後有着密切的關係。他們將軟骨下骨折線少於骨骺橫徑的50%者稱爲A型,其預後良好;而軟骨下骨折範圍超過骨骺橫徑50%者稱爲B型,預示着結果不佳,往往需要手術治療。
1992年由Hering提出的一種新的分型方法。在標準的正位骨盆X線片上把股骨頭骨骺分成內、中、外三個柱狀區域。外側區約佔股骨頭寬度的15%~30%,中心區約50%,內側區爲20%~35%,筆者也將這幾個區稱爲外側柱(lateral pillar)、中間柱(central pillar)及內側柱(medial pillar)。然後根據外側柱受累的程度將本病分爲3型。A型:外側柱未受累,預後好,股骨頭無扁平;B型:外側柱受累,其被壓縮塌陷的程度低於正常外側柱50%,預後尚好,股骨頭無扁平;C型:外側柱受累,其被壓縮塌陷程度大於50%,預後差,股骨頭扁平。總之,外側柱受累程度越重,預後越差。
許多研究結果表明,發病年齡在6歲以下者,無論採取哪種治療方法,其最終結果是比較好的。而病兒在7歲以上者,則預後常常較差。因此,在選擇治療方法時,應該考慮發病年齡這一重要因素。
由於Legg-Calve-Perthes病原因不明,國內學者對本病的治療方法也就多種多樣,繼股骨上端內翻截骨、骨盆截骨、髖關節滑膜切除術之後,又有股骨頭骨骺內血管束植入、帶血管蒂骨瓣移植、股骨頭內壞死骨刮除後植骨、股骨大粗隆劈開減壓術等相繼用於臨牀治療。這些治療方法也都取得了一定的療效。但是應該看到由於應用每種術式治療的病例有限,療效評價標準不統一,因而確切的療效尚難以肯定。我們認爲不宜採用過於複雜而創傷大的手術治療Perthes病,也不應簡單地認爲既然是骨缺血壞死,就想盡辦法去增加血運,有骨內壓增高就採取減壓措施。而忽略了發生在兒童期的股骨頭缺血壞死是一種自限性疾病這一重要特徵。
股骨頭缺血性壞死的治療目的,旨在增加對股骨頭的包容或覆蓋,即將股骨頭完全置於髖臼之內,使其在修復過程中,受到髖臼的模造作用,以保持股骨頭的正常形態或近似正常形態,又稱爲生物性塑形作用。然而,至於選擇哪種方法來實現這個目標,尚有較多的爭議。多數醫師認爲,病兒年齡小、Catterall Ⅰ、Ⅱ型或Salter A型的股骨頭缺血性壞死者,採取非手術治療,即能達到生物性塑形作用。而病兒年齡在7歲以上,屬於 Catterall Ⅲ、Ⅳ型或 Salter B型,則應選擇手術治療,才能實現生物性塑形,減輕股骨頭的畸形程度。目前,常用的手術方法有Salter骨盆截骨和股骨近端內翻截骨術,對於已發生股骨頭骨骺畸形,則應考慮行Chiari骨盆截骨術和大粗隆下移術,以改善髖關節功能。
6.2 適應症
髖臼容量擴大術適用於:
1.股骨頭缺血性壞死CatterallⅢ、Ⅳ型。
3.扁平髖。
4.年齡6歲以上。
6.3 禁忌症
1.CatterallⅠ、Ⅱ型
2.年齡小且髂骨不能提供足夠植骨量。
6.4 術前準備
7 分類:小兒外科/先天性髖關節和骨盆畸形的手術/先天性髖關節脫位的手術/髖臼造頂術
7.1 概述
髖臼容量擴大術用於先天性髖關節脫位的手術治療。 髖關節脫位、髖臼發育不良嚴重影響髖關節穩定,因此,在切開復位的同時,於關節囊外髖臼頂部截骨和向下翻轉,並在髖臼上緣截骨間隙內填入自體骨塊,即可增加髖臼容量,促進髖臼上緣翻轉的軟骨發育,防止術後再脫位。由於髖臼上緣植入物的不同,如Clarke(1909)採用自體髂骨植入;Albee(1913)採用自體脛骨植入法;馬承宣(1976)採用股骨截骨時的骨塊植入法;房論光(1978)在髖臼上緣骨片翻轉後,加用金屬頂蓋植入法,這對加強植入骨片作用及促進髖臼上緣軟骨發育均能起到良好作用。
由於髖臼造頂術在髖臼上緣骨片翻轉同時,關節囊可能嵌入於翻轉骨片及股骨頭之間,嵌入關節囊日後雖可轉化爲纖維軟骨,但其耐磨性不如透明狀軟骨,可能較早的出現骨關節炎的症狀與體徵。
手術方法:採用髖關節前方入路,顯露髖關節。首先進行切開復位及股骨截骨短縮,再行髖臼造頂截骨。在髖臼緣上方1cm處,沿關節囊附着點,做弧形截骨,骨瓣長3~4cm,寬1cm,用槽形骨刀順着髖臼弧度深入截骨,直到髖臼底部“Y”形軟骨水平。髖臼緣上方截骨的位置應與股骨頭脫出的“缺口”位置相符。在截骨中要注意骨刀勿穿通髂骨內板及髖臼軟骨。用槽形骨刀將骨瓣向下、向前翻轉,骨瓣向下翻轉角度,根據手術前髖臼指數而定,一般情況下,翻轉30°~40°即可。在骨瓣上方植入自體骨塊,支撐骨瓣保持其位置。手術後單髖人字石膏固定8~12周。
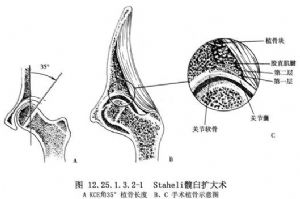
髖臼容量擴大術是在髖臼造頂(術)基礎上發展起來的一種手術方法,Staheli(1981)稱之爲槽式髖臼擴大術(圖12.25.1.3.2-1)。其優點是能擴大髖臼容量,增加股骨頭覆蓋面積。由於植入大量骨塊成拱形,避免了骨塊被吸收或斷裂現象。植骨融合後,可避免再次手術。
7.2 適應症
7.3 術前準備
10 手術步驟
10.1 1.切口
採用前外側入路或Bikini切口,顯露髖關節。
10.2 2.顯露髖臼外緣並預製骨槽
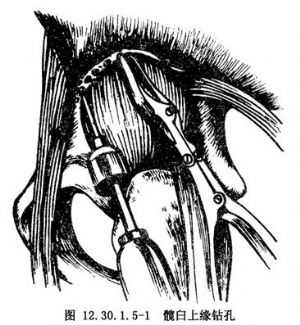
當顯露股直肌近端後,鈍性分離其直頭和返折頭,注意將後者在前側與肌肉連接處切斷,保留髖臼後緣的止點,並將其放置到髖臼後側,以後用於固定植骨條,或將增厚的關節囊削薄,利用關節囊形成長方形的條索,保留其後側與關節緣相連,作爲固定植骨條的材料。繼之,用探針確定髖臼前外側緣,緊貼髖臼關節軟骨的上緣,從前向後設計和確定形成骨槽的部位。先用直徑4.5mm的鑽頭在預製骨槽的部位連續鑽孔,其深度在1cm左右,然後沿着髖臼上緣的骨孔,用尖嘴咬骨鉗咬除骨皮質和松質骨,形成一深1cm、寬0.5cm的骨槽(圖12.30.1.5-1)。
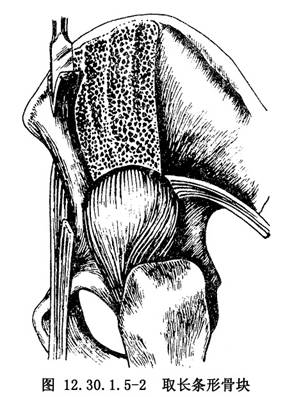
10.3 3.切取植骨條及植骨固定
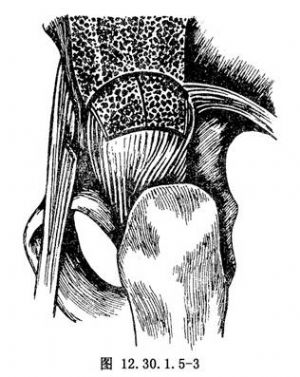
沿髂骨外板、髖臼上緣預製骨槽的近端,用弧形骨刀切取長2.5cm、寬1cm的長方形或矩形骨條,此骨條由骨皮質和松質骨組成,注意保留髂骨內板(圖12.30.1.5-2)。
10.4 4.植骨
在切取的植骨條中選擇厚0.1cm、寬1cm及適當長度的骨條,將一凹面向下,置於關節囊表面,並將植骨條的一端插入骨槽中。然後,將較厚的植骨條,沿着髖臼方向,即與第一層呈直角放置在第一層植骨條的表面,再把股直肌的返折頭或關節囊條索,從後向前覆蓋在第二層植骨條的表面,拉緊後縫合到股直肌的近端或植骨條前緣的關節囊上,起着固定作用。最後,將碎骨片堆放在植骨條的表面,促進植骨條與髖臼上緣的融合(圖12.30.1.5-3~12.30.1.5-5)。