7 概述
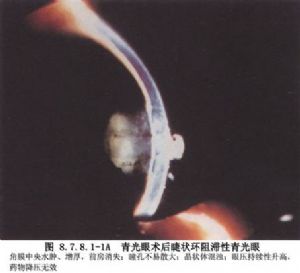
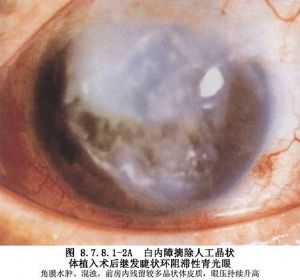
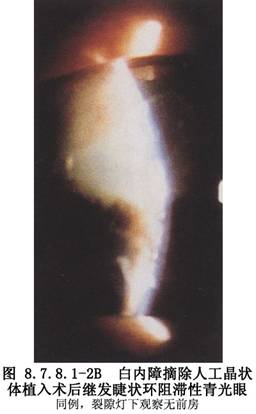
惡性青光眼是青光眼手術後的一種嚴重併發症,表現爲術後前房淺或前房消失伴眼壓升高,用常規的青光眼治療方法無效或反而惡化。過去認爲惡性青光眼的發生是由於手術後睫狀體的水腫前移,與晶狀體赤道部緊貼產生睫狀環阻滯,致使房水向後倒流並積聚在玻璃體內。近年來臨牀上發現惡性青光眼也可發生在未做手術的患者、白內障摘除手術後的患者,或由眼外傷、眼部炎症引起,或在使用縮瞳劑後發生。惡性青光眼的主要臨牀特點是:前房的中央和周邊部一致性變淺,產生淺Ⅱ~Ⅲ度的淺前房,早期眼壓稍高,15~20mmHg,後逐漸升高。使用睫狀肌麻痹劑可緩解部分臨牀症狀,使用縮瞳劑可加重病情。超聲生物顯微鏡檢查發現少數惡性青光眼的患者確實存在睫狀體水腫、前移即睫狀環阻滯,而大部分病人則表現爲虹膜晶狀體隔或玻璃體-睫狀體-虹膜隔的極度前移,後房完全消失。
惡性青光眼的藥物治療(Medication for Malignant Glaucoma):臨牀上發現患者有發生惡性青光眼的危險時,及時使用睫狀肌麻痹劑,如阿托品、託品卡胺等以減輕睫狀肌的痙攣收縮,局部皮質類固醇激素的使用可減輕睫狀體的水腫,緩解睫狀環阻滯。使用β受體阻滯劑和碳酸酐酶抑制劑以減少房水分泌,同時全身使用高滲劑使玻璃體脫水,減少後房壓力。一般早期認識發現惡性青光眼的體徵,採用積極的藥物治療,50%以上的患者可扭轉惡性青光眼的病理過程。如藥物治療3~5d,前房仍不形成眼壓升高,可採取手術治療。
8 適應症
1.惡性青光眼患者(圖8.7.8.1-1A、B,8.7.8.1-2A、B)。

2.手術後無前房患者,在施行前房成形術時未放出脈絡膜下腔積液,前房不能注入和保留空氣,後房壓力高,也可先從睫狀體平坦部抽出部分玻璃體積液或液化的玻璃體。
10 手術步驟
1.避開原手術部位,在操作較方便的區域如顳下方剪開球結膜暴露鞏膜。
2.鞏膜表面充分止血,以角膜緣後3~3.5mm爲中心,水平或垂直切開鞏膜深約1/3~1/2厚度,預置一針褥式縫線。
3.用尖刀片做深層鞏膜劃切,暴露少許葡萄膜,注意深層切口不要過長,垂直切口不要太向後延伸。
4.用一次性的2ml或5ml注射器,在針頭12mm處做一標記,通過切口向眼球中心緩緩刺入,一邊向前移動一邊輕輕抽提針栓,造成空針內少許負壓,但注意不要形成太大負壓。吸到液化腔或液化玻璃體時,手中針栓有落空感,吸出液體0.8~1ml即可。如抽不出積液,將針頭前後左右略略移動,一般均可順利吸出,注意不要損傷晶狀體和視網膜。
5.用細虹膜恢復器,從葡萄膜和鞏膜下間隙之間輕輕向前房分離,直至通過角膜可見虹膜恢復器在前房。注意分離的隧道不可過大,可通過注射空氣用鈍針頭即可。
6.向前房注入消毒空氣(平衡鹽液)加深前房,使虹膜-晶狀體隔退回原位。
7.退出空氣針頭後,從原通道進入注入黏彈劑少許,邊注邊退針,封閉前房通向睫狀體部的傷道(圖8.7.8.1-3,8.7.8.1-4)。


8.結紮預置縫線,縫合球結膜。