3 概述
惡性黑素瘤(malignant melanoma)亦稱黑色素瘤(melanoma)或黑色素癌 (melanocarcinoma)。惡性黑素瘤可發生於皮膚亦可發生於黏膜。具有一定的種族特性,白種人最易發生皮膚惡性黑素瘤,而黃種人(例如日本、中國)以及黑人(例如烏干達)則以黏膜惡性黑素瘤最爲常見。在皮膚癌瘤中惡性黑素瘤居第3位。
惡性黑素瘤可分爲4種類型,即:①雀斑型惡性黑素瘤(lentigo maligna melanoma);②淺表擴散型惡性黑素瘤(superficial spreading melanoma);③結節型惡性黑素瘤(nodular melanoma);與④末梢性斑狀惡性黑素瘤(acral lentigi-nous melanoma)。
口腔頜面部惡性黑素瘤(oral and maxillofacial malignant melanoma)是口腔頜面部惡性度很高的一種腫瘤。據國內5校的口腔病理標本統計資料,佔全部口腔頜面部惡性腫瘤的1.7%(131/7643)。國內一組資料報道從1956~1990年共收治口腔頜面惡性黑素瘤107例,其中93.5%(100/107)均發生於黏膜,僅6.5(7/107)發生在皮膚。口腔內以齶及上牙齦黏膜爲最常見部位。在國內一組100例口腔黏膜惡性黑素瘤中,齶部爲43例,上牙齦28例;其他部位依次爲:頰黏膜10例,下牙齦及脣黏膜各7例,舌黏膜5例。
9 流行病學
口腔頜面部惡性黑素瘤,是口腔頜面部惡性度很高的一種腫瘤。惡性黑素瘤好發於白色人種,澳大利亞是惡性黑素瘤的高發區,美國的惡性黑素瘤發病率呈逐年增高,年發病率遞增4%;除女性肺癌外,本病是所有惡性腫瘤中發病率增長最快的。我國惡性黑素瘤的發病率較低,1988年的年發病率是0.37/10萬人,發病率雖然不高,但惡性黑素瘤是惡性度極高的腫瘤,一旦發現,往往已侵犯到周圍組織,治療效果不佳。
10 口腔頜面部惡性黑素瘤的病因
惡性黑素瘤來源於黑色素細胞,面部皮膚及口腔黏膜的任何部位只要有黑色素細胞(melanocyte)的存在都可以發生惡性黑素瘤。其病因尚未完全明確,可能與下列因素有一定的關係。
10.1 紫外線照射
有人認爲紫外線照射與其發生有關,Lancaster首先報道了惡性黑素瘤與所處緯度有關。居住在赤道附近的人羣,其發病率與死亡率明顯高於遠離赤道地區的人羣,這提示惡性黑素瘤的發生與大量紫外線照射有關。但也有不同的觀點,認爲單純的紫外線不能誘發惡性黑素瘤。臨牀統計表明,室內工作的男性惡性黑素瘤的死亡率高於經常受到紫外線照射的農民、漁民和護林員,而且惡性黑素瘤不像其他皮膚癌那樣好發於易受陽光照射的暴露部位,因此紫外線作爲誘發惡性黑素瘤的病因目前尚有爭論。
10.2 色素痣惡變
頜面部的惡性黑素瘤,常在色素痣的基礎上發生,交界痣或複合痣中的交界痣成分惡變而來;另外30%的口腔黏膜黑斑可惡變爲惡性黑素瘤。
10.3 遺傳
Green等報道490惡性黑素瘤患者中有165例有各種親緣關係的遺傳傾向。據統計惡性黑素瘤有家族史者佔0.4%~12.3%。澳大利亞的統計資料表明有家族史佔整個惡性黑素瘤患者的11%左右。另外某些遺傳性皮膚疾病,如着色性幹皮病患者的惡性黑素瘤發病率較高。
10.4 內分泌
內分泌因素對惡性黑素瘤的發生發展具有一定的影響力,如在青春期前很少發生惡性黑素瘤;妊娠期中腫瘤發展較快,當終止妊娠後,有的腫瘤可自行消退。約有12%的惡性黑素瘤雌激雌激素受體呈陽性反應。
10.5 其他
損傷、慢性刺激、不恰當的治療也是惡性黑素瘤發生的原因。免疫缺陷或免疫功能減退也可能與惡性黑素瘤的發生有關,有人認爲人體隨年齡的增長其免疫功能逐漸減退,因此惡性黑素瘤多見於中老年。
11 口腔頜面部惡性黑素瘤的臨牀表現
11.1 惡性黑素瘤臨牀表現
臨牀上皮膚惡性黑素瘤及黏膜惡性黑素瘤的生長擴張方式不完全一樣。皮膚惡性黑素瘤有兩種生長方式:早期爲放射性擴張型生長(radial growth phase),雀斑型、淺表擴散型以及末梢性斑狀惡性黑素瘤都屬於這種生長方式;惡性黑色素細胞沿着真皮基底膜層水平方向擴展。放射性擴張型生長期甚短,以後迅及進入垂直向生長期(vertical growth phase),即惡性黑色素細胞侵犯下層的結締組織後,呈上下方向擴展,結節型惡性黑素瘤即屬這種生長方式。
(1)雀斑型惡性黑素瘤亦稱哈欽森雀斑(Hutchinson freckle),約佔皮膚惡性黑素瘤的5%,好發於年紀較大的白人女性,面中部是好發部位之一。其放射性擴張生長,進程緩慢,病史較長,平均病程可達15年。
(2)淺表擴散型惡性黑素瘤約佔皮膚惡性黑素瘤的70%,多發生在軀幹及四肢,面部極少見。此型生長較快,一些病竈可伴輕度增生性改變,通常在1年之內被發現。
(3)結節型惡性黑素瘤約佔皮膚惡性黑素瘤的15%,約1/3可發生在頭頸部。此型一開始即爲垂直向生長,細胞分化差,故惡性程度較高,進程極快。由於色素來不及代謝產生,結果形成所謂無色素性黑色素瘤(amelanotic melanoma)。
(4)末梢性斑狀惡性黑素瘤或稱肢端斑狀惡性黑素瘤常見於黑人,多發生在掌、蹠部。發病年齡一般也較大,平均約60歲。
口腔頜面部惡性黑素瘤發病年齡在40歲左右爲高峯,無明顯性別差異。惡性黑素瘤早期多表現爲皮膚痣或黏膜黑斑,發生惡變時,則迅速長大,色素增多,爲黑色或深褐色,呈放射狀擴展。在腫瘤周圍及基底有色素沉着和增生浸潤,病變內或周圍組織出現衛星結節,表面發生潰瘍易出血和疼痛。
口腔內的惡性黑素瘤多發生於牙齦、齶及頰部黏膜,除了無色素性黑色素瘤外,多數癌竈呈藍黑色,爲扁平狀凸起的腫塊,生長迅速,可浸潤至黏膜及骨組織,破壞牙槽骨及頜骨,出現相應的牙齒或頜骨的症狀。如癌竈浸潤到舌齶區或翼頜間隙,可導致吞嚥困難及張口受限。而無色素性黑色素瘤可表現爲無色素沉着的結節樣或菜花樣塊狀物,有時表現爲蟲蝕樣潰瘍。
口腔黏膜惡性黑素瘤較爲惡性。其臨牀表現常屬末梢型斑狀惡性黑素瘤,晚期則類似結節型。多發生於齶、牙齦及頰部的黏膜。腫瘤呈藍黑色(圖1),生長迅速,常向四周擴散,並浸潤至黏膜下及骨組織內,引起牙槽突及頜骨破壞,使牙發生鬆動。如腫瘤向後發展,可造成吞嚥困難及張口受限。
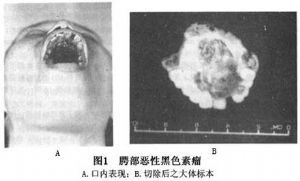
惡性黑素瘤常發生廣泛轉移,約70%早期轉移至區域性淋巴結。腫瘤又可經血流轉移至肺、肝、骨、腦等器官,其遠處轉移率可高達40%。
11.2 皮膚惡性黑素瘤的UICC臨牀分類分期(必須要有組織學證實)
如下,
11.2.1 (1)區域性淋巴結
同皮膚癌
11.2.2 (2)TNM臨牀分類
T:原發腫瘤的擴展將在腫瘤切除後進行分類(見後pTNM分類)
N2:任何區域性淋巴結和(或)中途(in-transit)轉移,其最大直徑>3cm
N2b:中途轉移
N2c:以上二者均有(N2a+N2b)
注:中途轉移指位於原發竈外2cm的皮膚或皮下組織中的轉移竈,但不超越區域性淋巴結地帶
M0:無遠處轉移
M1:遠處轉移
11.2.3 (3)pTNM病理分類
惡性黑素瘤的pT分類可採用3種組織學標準:①腫瘤厚度,根據腫瘤的最大垂直徑以mm計算(上皮內結構,如皮膚的毛髮和皮脂腺內的色素細胞不考慮在內);②clark“平面”;③原發腫瘤2cm內有或無衛星結節。
基於上述3種標準,pT分類的定義如圖2所示:
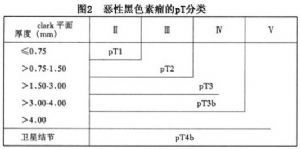
pT0:原發竈隱匿
pTis:原位惡性黑素瘤(clark平面Ⅰ),包括非典型黑色素細胞增生、重度黑色素細胞間變,但非浸潤性惡性病損
pT1:腫瘤厚度≤0.75mm並侵及真皮乳頭(clark平面Ⅱ)
pT2:腫瘤厚度>0.75mm,但不超過1.5mm,和(或)侵及真皮乳頭一網狀層交界處(clark平面Ⅲ)
pT3:腫瘤厚度>1.5mm,但不超過4mm,和(或)侵及真皮網狀層(clark平面Ⅳ)
pT3a:腫瘤厚度>1.5mm,但不超過3mm
pT3b:腫瘤厚度>3mm,但不超過4mm
pT4:腫瘤厚度>4mm,和(或)侵及皮下組織(clark平面Ⅴ),和(或)在原發腫瘤2cm內出現衛星病竈
pT4b:原發腫瘤2mm內出現衛星病竈
注:如果腫瘤厚度與侵犯平面不一致時,pT分類應選擇歸入最差的一類中
11.2.4 (4)臨牀分期
Ⅰ期:pT1 N0 M0
Ⅱ期:pT2 N0 M0
pT3 N0 M0
Ⅲ期:pT4 N0 M0
任何T N1,2 M0
Ⅳ期:任何T 任何N M1
11.2.5 (5)口腔頜面部惡性黑素瘤小結
pT1:≤0.75mm 平面Ⅱ
pT2:>0.75-1.5mm 平面Ⅲ
pT3:>1.5-4mm 平面Ⅳ
pT4:>4.0mm/衛星結節 平面Ⅴ
N1:區域性≤3cm
12 口腔頜面部惡性黑素瘤的併發症
口腔頜面部惡性黑素瘤如癌竈浸潤到舌齶區或翼頜間隙,可導致吞嚥困難及張口受限。
13 口腔頜面部惡性黑素瘤的診斷
典型的惡性黑素瘤,診斷一般並不困難特別是在原有黑痣或黑斑的基礎上惡變者更爲容易。臨牀上,凡色素性病損出現色素加深,快速增長,局部癢、痛及潰瘍或出現衛星結節時,都應考慮有惡變。
文獻曾介紹“ABCD”徵以協助鑑別診斷:
A.不對稱性(asymmetry)生長;
B.邊緣不規整(border irregularity),常有凹缺;
C.顏色多樣化(color variegation),包括棕、黑、白、紅、藍色等等;
D.直徑(diameter)超過6mm。
如臨牀不能確診爲惡性黑素瘤時,可在冷凍後行活檢以減少發生轉移的可能性;最好行冷凍切片檢查,一旦確診,立即同期施行根治性手術或冷凍治療。切忌用常規方法進行活檢,等石蠟切片報告後再予處理,因有遭致腫瘤擴散的危險。
無色素性惡性黑素瘤的確診最爲困難,往往是在診斷爲其他惡性腫瘤,經病檢後方明確爲惡性黑素瘤。
對惡性黑素瘤的診斷主要根據臨牀症狀及色素表現,一般不行活檢術,對頸部轉移淋巴結也不主張活檢(包括針吸活檢),以免因活檢的刺激而促進其生長,甚至造成遠處轉移。診斷有困難者(如無色素性黑色素瘤)可行病竈切除術,術中冰凍活檢,以達到診斷治療一期完成的目的。
14 鑑別診斷
在臨牀上要注意普通痣與惡性黑素瘤的鑑別,一般可根據下列幾種徵象來區別:
14.1 不對稱性
普通痣常呈圓形或卵圓形,左右對稱,而惡性黑素瘤則爲不規則形,左右不對稱。
14.2 邊緣
普通痣邊緣規則光滑,與周圍皮膚分界清楚。而惡性黑素瘤邊緣不整齊,呈鋸齒狀改變。
14.3 顏色
普通痣多爲棕黃色、棕色或黑色,惡性黑素瘤多爲藍黑色或黑色。
14.4 直徑
普通痣一般小於5mm,惡性黑素瘤則常超過5mm。
14.5 表面
普通痣表面光滑不粗糙,而惡性黑素瘤表面粗糙不平,常有鱗形或片狀脫屑、滲液、滲血等改變。
14.6 病程
15 口腔頜面部惡性黑素瘤的治療
15.1 原發腫瘤的處理
傳統的治療方法爲廣泛性根治性手術切除。對於皮膚及肢體的惡性黑素瘤甚至主張須在病竈外3~5cm以上進行切除,近年來認爲對早期病損1cm似已足夠。對於面部來說,即使廣泛性切除也很難達到3~5cm;口腔內就更爲困難了。
一般說來,皮膚惡性黑素瘤的手術治療效果要優於原發於口腔黏膜者,故手術治療對皮膚病損仍佔主要地位。然而對黏膜原發的病損,則手術療效很差,文獻報道5年生存率僅20%左右。國內一組資料表明:口腔黏膜惡性黑素瘤單純用手術治療者其3、5年生存率均爲零。
近年來,鑑於色素細胞對冷凍治療具有較好的敏感性,國內率先對口腔黏膜惡性黑素瘤開展了冷凍治療。大多采用噴射液氮的方法,取得了較好控制原發竈的效果,在一些單位已將其列爲治療口腔黏膜惡性黑素瘤的常規方法。
15.2 轉移腫瘤的處理
由於惡性黑素瘤的區域性淋巴結轉移率可達70%以上,因此建議對惡性黑素瘤應常規施行選擇性、根治性頸淋巴清掃術。
遠處轉移一般爲多竈性,爭取手術治療的機會較少,因此應以化學治療及生物療法爲主。
15.3 綜合治療
多年的經驗證明,對口腔黏膜惡性黑素瘤應採取綜合治療的方法。國內有研究方案是:原發竈冷凍治療、根治性頸淋巴清掃術、化療[主要選用氮唏咪胺(DTIC)、放線菌素D(actinomycin D)、長春新鹼(VCR)或羥基脲(HU)的綜合化療]和免疫治療(多用非特異性免疫,如BCG劃痕)。這一治療方案使惡性黑素瘤的3、5年生存率得到了極爲顯著的提高。
16 預後
皮膚惡性黑素瘤的預後較好,特別是早期的病例。據國外資料,臨牀Ⅰ期的5、10年生存率可達89%與81%。晚期病例則多死於腫瘤彌散性擴展。
皮膚惡性黑素瘤的臨牀分期及預後常取決於腫瘤的浸潤深(厚)度,稱爲Clark平面。因此皮膚惡性黑素瘤的臨牀分類分期要在手術後參照病理檢查結果(即PT)才能最後確定,這一點已反應在前述UICC的臨牀分類分期中,讀者可以參考。但這一分類分期方法是否也適用於黏膜病損迄今尚無定論。
在全身的皮膚惡性黑素瘤中罹患部位與預後也有一定關係。預後差的部位被稱爲“BANS”,即背部(back)、上臂(arm)、頸部(neck)與頭皮(scalp)。
口腔黏膜惡性黑素瘤的預後明顯差於皮膚惡性黑素瘤。國外文獻報道5年生存率爲4%~20%。國內報道採用以冷凍治療原發竈爲主的綜合治療後,其3、5年生存率提高到57.1%(40/70)和36.1%(22/61);其中Ⅰ、Ⅱ期病例的3、5年生存率均達75%。