6 概述
左腎上腺神經母細胞瘤切除術用於神經母細胞瘤的手術治療。 神經母細胞瘤是兒童最常見的惡性腫瘤,據統計50%發生於2歲以前,90%發生於8歲以前。多位於腹膜後,來源於腎上腺髓質,但腹腔神經叢、胸交感神經、顱內及周圍神經也可發生。原發於腎上腺髓質的腫瘤爲50%,縱隔20%,主動脈旁交感神經鏈24%,頸部及盆腔較少見約佔3%左右。
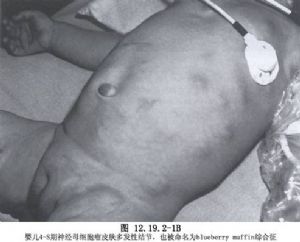
該腫瘤的特點是惡性程度高,生長迅速,有時原發腫瘤很小就可能通過淋巴系統和血液轉移至肝、骨髓甚至皮下(圖12.19.2.2-0-1)。腫瘤大小、形狀不定,小者僅數毫米,大者可佔據整個腹腔。早期有完整包膜,呈分葉狀,有結節,表面血管豐富。但腫瘤生長極爲迅速,很快突破包膜向遠處轉移。個別腫瘤可自行演變爲生長緩慢的良性神經節細胞瘤,甚至腫瘤細胞可自行凋亡、消退而自愈。病因學研究,部分可能有遺傳性,近年來基因學研究有報道70%病例第1對染色體短臂異常。


腫瘤的分期:腫瘤的分期非常重要,直接影響治療的選擇與預後。腫瘤的分期根據以下原則:①診斷時腫瘤的初期解剖分佈;②考慮原發腫瘤的切除程度。最常見的臨牀分期爲Evans分期:
Ⅱ期:腫瘤擴散至原發組織周圍,但未超過中線,有同側區域淋巴結轉移。
Ⅴ期:原發腫瘤屬Ⅰ、Ⅱ期,有肝、皮下組織、骨髓轉移,但無骨皮質轉移(1歲以內嬰兒)。
神經母細胞瘤應爭取手術切除,確診時往往處於發展期,增加了治療的難度。需要化療和手術相配合。近年來強調術前化療不僅可以提高手術切除率,而且對病兒預後有明顯提高。
左腎上腺神經母細胞瘤位於左側腹膜後,與脾、胰尾及腹主動脈甚至下腔靜脈關係密切,在手術操作中應特別注意,防止上述臟器受損(圖12.19.2.2-1)。

9 術前準備
1.術前應全面查體,瞭解其他臟器是否有轉移。必要時做骨髓穿刺,可疑骨髓轉移時,可行核素骨掃描檢查。
2.一般情況較差時,特別是貧血、惡液質的病兒應先輸血,加強支持療法,改善營養情況後,再行手術治療。巨大的神經母細胞瘤應先行放療,待腫瘤縮小後再做手術,可增加手術切除率。
11 手術步驟
1.切口 多采用上腹部橫切口,或上腹部肋緣下“八”字形切口,巨大腫瘤有時須做胸腹聯合切口。部分作者也應用右側腹直肌切口(圖12.19.2.2-2)。如選用直切口,則做左側經腹直肌切口。

2.開腹後,切開胃結腸韌帶及脾結腸韌帶,將胃大彎向上牽引。切開腎周圍筋膜前層,遊離腎周圍脂肪囊,即可顯露左腎上腺及腫瘤(圖12.19.2.2-3,12.19.2.2-4)。


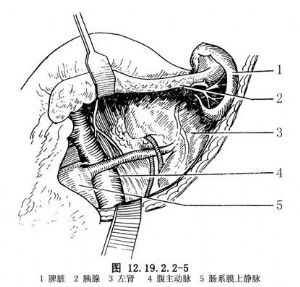
3.首先分離及結紮腎上腺靜脈,將胰腺體尾部向上牽拉,再分離腫瘤。術中防止損傷左腎靜脈,脾靜脈及胰尾(圖12.19.2.2-5)。
因腫瘤組織脆弱,如包膜已不完整,除切除腫瘤外,應吸淨脫落的腫瘤組織。如附近有轉移的淋巴結,也應一併切除。如部分腫瘤深入至下腔靜脈及腹主動脈後方無法全切時,可放銀夾,標誌腫瘤部位,待術後放療。
12 術中注意要點
1.因神經母細胞瘤大小不等,腫瘤侵犯周圍重要臟器、大血管及轉移的情況差異甚大,因此,在術中應視具體情況區別對待,爭取全部或最大限度地切除腫瘤。
3.腫瘤巨大,加之瘤組織脆弱,血液循環豐富,術中極可能發生大出血及失血性休克,甚至危及生命,故術中應足量輸血,保持必需的血容量。監測血壓。