3 概述
早在19世紀初葉,Wood-Jones(1913)即對這一類型的骨折進行了描述。至1965年,Schneider再次對其加以介紹,並命名。所謂絞刑架(Hangman)骨折係指發生於第2頸椎椎弓峽部的骨折,既往多見於被施絞刑者,故又名絞刑架骨折。這種損傷在臨牀上時可遇見,在民間被視爲不祥之兆,因此患者常有精神方面的壓力。
絞架性骨折或外傷性樞椎椎弓骨折常由於頸部仰伸暴力造成。
絞架性骨折或外傷性樞椎椎弓骨折包括頸部疼痛、壓痛、活動受限、吞嚥不便、頭頸不穩需用雙手託扶以及頸肌痙攣等。大多數病例無脊髓刺激或受壓症狀。一般是根據椎節的穩定與否將其分爲穩定型及不穩定型。Ⅰ型屬於穩定型,Ⅲ型爲不穩定型,Ⅱ型中除少數韌帶損傷較輕者外,一般亦多屬不穩性型一組。
骨折無明顯移位或易於復位者(多屬穩定的Ⅰ型),可臥牀牽引2~3周後行頭-頸-胸石膏固定6~10周。
骨折位移明顯者先行復位。多取後路直視下開放復位,並行後路椎弓根釘內固定術。也可先行頸前路開放復位及頸2~3椎體間植骨融合術,術後視內固定物制動效果不同而採取頸後路椎板夾固定術(頸1~3)或其他相應的保護措施;但施行植骨術者,仍需頜-胸石膏保護6~8周。
過度牽引是脊髓牽拉性斷裂的前臨界狀態。在治療上,早期病例可放鬆牽引使其恢復原位;超過3個月以上者,應採取減壓+原位固定融合術。
除伴有脊髓損傷者外,絞架性骨折或外傷性樞椎椎弓骨折一般預後均較好,少有存留後遺症者。
9 絞架性骨折或外傷性樞椎椎弓骨折的病因
常由於頸部仰伸暴力造成絞架性骨折或外傷性樞椎椎弓骨折。
10 發病機制
絞架性骨折或外傷性樞椎椎弓骨折的暴力方向多來自下頜部,以致引起頸椎仰伸,顱骨可因直接撞擊第1頸椎後弓,並傳遞至第2頸椎後弓而在第2頸椎椎弓根部形成強大的剪應力,當其超過局部骨質承載負荷時,即引起該處骨折。此時,如果仰伸暴力繼續作用下去,將會相繼造成頸2~3椎節前縱韌帶斷裂、椎間隙前方分離,以致寰椎壓應力增加,並可出現骨折(圖1),最終引起高位頸髓損傷,並波及生命中樞面迅速死亡,此爲絞刑所發生的全過程。當然,套於頸部的繩索造成的窒息及頸動脈竇反射,是引起死亡的另一主要原因。目前,這種骨折主要見於高速公路上的交通事故(急剎車時的頸部過伸)及高臺跳水意外,其發生機制與絞刑者所不同的是:前者在致傷過程中除頭頸部的仰伸暴力外,尚伴有椎節後方的壓縮暴力;後者則爲分暴力。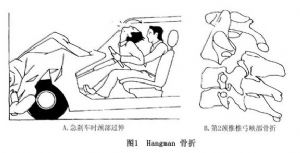
11 絞架性骨折或外傷性樞椎椎弓骨折的臨牀表現
與一般頸椎骨折脫位的臨牀表現基本相似,絞架性骨折或外傷性樞椎椎弓骨折包括頸部疼痛、壓痛、活動受限、吞嚥不便、頭頸不穩需用雙手託扶以及頸肌痙攣等。除約有15%的病例伴頸髓完全性(多見)或不全性損傷外,大多數病例無脊髓刺激或受壓症狀。從臨牀的角度來看,一般是根據椎節的穩定與否將其分爲穩定型及不穩定型。下述的Ⅰ型屬於穩定型,Ⅲ型爲不穩定型,Ⅱ型中除少數韌帶損傷較輕者外,一般亦多屬不穩性型一組。
當前,絞刑架骨折仍沿用Levine和Edwards於1985年所提出的方法進行分型:
11.1 Ⅰ型(度)
系雙側椎弓根骨折,骨折線位於關節突關節的前方,主要引起第2頸椎椎體與後方的關節突、椎板與棘突之間的分離,二者間距約2mm左右(1~3mm)。對椎管內的脊髓組織一般不形成壓力,因而少有同時伴發脊髓損傷者(圖2)。

11.2 Ⅱ型(度)
爲在前者基礎上暴力進一步加大,不僅骨折呈分離狀。且多伴有成角畸形;前縱韌帶或後縱韌帶斷裂,或是二者同時斷裂;頸2椎體後下緣可被後縱韌帶撕脫出現撕脫性骨折。且骨折端分離程度較前者爲大,一般超過3mm,或成角大於11°(圖3)。
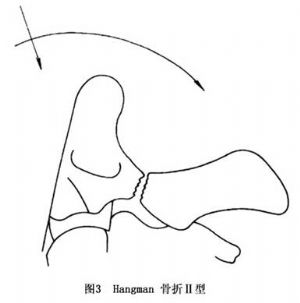
11.3 Ⅲ型(度)
較Ⅱ型損傷爲重,如圖4所示,不僅前縱韌帶和後縱韌帶同時斷裂,且雙側關節突前方骨折的錯位程度更爲明顯,甚至呈現椎節脫位狀。此時,一般伴有椎間盤及纖維環斷裂,並在頸2有三個部位的損傷:
(1)椎弓根或椎板骨折。

12 絞架性骨折或外傷性樞椎椎弓骨折的併發症
絞架性骨折或外傷性樞椎椎弓骨折有時可併發脊髓損傷。
13 輔助檢查
在X線側位及斜位片上可獲得清晰的影像,其常見的類型如圖5所示。對骨折線顯示不清的無移位者,可加攝體層片或CT片。伴有脊髓神經症狀的病例則應行MRI檢查。影像上顯示骨折線在3mm以內且無成角變形者,多屬穩定型;骨折線超過3mm且伴有向前或向後成角變形者,則爲不穩定型。嚴重者,此時也可出現成角畸形。

14 絞架性骨折或外傷性樞椎椎弓骨折的診斷
14.1 外傷史
多爲是來自下頜部朝後上方向的暴力,並可從局部皮膚擦、挫傷等情況推斷。
14.2 臨牀表現
以頸部症狀爲主,有頭頸分離感,患者喜用手託頭;應注意,約有15%的絞架性骨折或外傷性樞椎椎弓骨折病例可以有脊髓症狀。
14.3 影像學檢查
在X線側位及斜位片上可獲得清晰的影像,其常見的類型所示。對骨折線顯示不清的無移位者,可加攝體層片或CT片。伴有脊髓神經症狀的病例則應行MRI檢查。影像上顯示骨折線在3mm以內且無成角變形者,多屬穩定型;骨折線超過3mm且伴有向前或向後成角變形者,則爲不穩定型。嚴重者,此時也可出現成角畸形。
15 絞架性骨折或外傷性樞椎椎弓骨折的治療
15.1 一般病例
指骨折無明顯移位或易於復位者(多屬穩定的Ⅰ型),可臥牀牽引2~3周後行頭-頸-胸石膏固定6~10周。牽引時頭頸應取前屈位(圖6);但對已形成前屈成角者,則應先行水平位牽引,而後略加仰伸。亦可選用頭環支具固定。

15.2 骨折移位明顯者
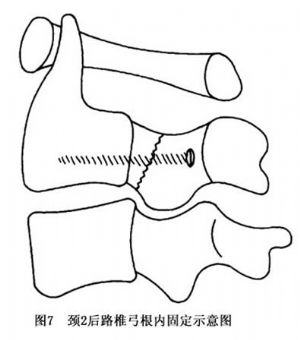
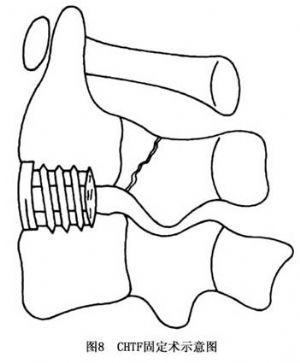
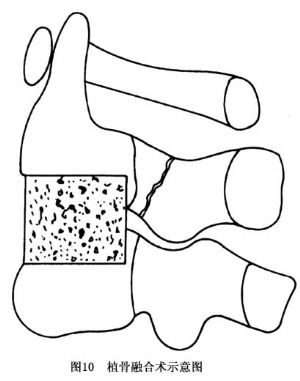
骨折位移明顯者先行復位。多取後路直視下開放復位,並行後路椎弓根釘內固定術(圖7)。也可先行頸前路開放復位及頸2~3椎體間植骨融合術,其術式包括:CHTF固定術、頸椎鋼板螺釘固定術及植骨融合術等(圖8~10)。術後視內固定物制動效果不同而採取頸後路椎板夾固定術(頸1~3)(圖11)或其他相應的保護措施;但施行植骨術者,仍需頜-胸石膏保護6~8周。


15.3 過度牽引者
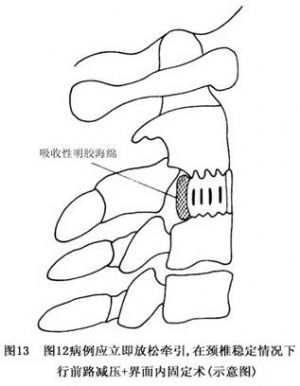
這種病例十分少見(圖12),實質上,這是脊髓牽拉性斷裂的前臨界狀態。在治療上,早期病例可放鬆牽引使其恢復原位;超過3個月以上者,應採取減壓+原位固定融合術(圖13)。

15.4 伴有脊髓損傷者
16 預後
除伴有脊髓損傷者外,絞架性骨折或外傷性樞椎椎弓骨折一般預後均較好,少有存留後遺症者。